Ұйқы безінің қатерсіз ісіктері
Панкреатит көбінесе қосымша аурулармен ауырады. Олардың бірі - ұйқы безінің кистасы, оны емдеу ағзадағы (және бүкіл денеде) генетикалық бұзылулармен қиындатады. Диагностика жаңа диагностикалық әдістердің пайда болуымен (магниттік-резонансты томография және компьютерлік томография, ультрадыбыстық) анықталды.
Панкреатит 18% сұйықтықты капсуламен қиындатады, қалған жағдайлар операцияны қажет ететін жарақаттармен туындаған. Пациенттердің бестен бір бөлігі балама әдістермен немесе өздігінен емделеді. Қалған науқастарға ұйқы безінің кистасы ыңғайсыз, оны емдеу жалғыз шешім (дренаж) шешілді. Операция күрделі болып саналады, перитонитке, іш қуысының абсцессіне, супурацияға, қан кетуге қауіп төндіреді.
Ұйқы безінің кистасын шығару
Сексен жағдайда дәрігерлер ұйқы безінің кистасын алып тастауды, мүмкін болатын салдар туралы ескертуді ұсынады. Хирургтердің емдеу процесіне араласуының күрделілігі жаңа әдістерді іздестіруге әкелді. Нәтижесінде теріні ашуды қажет етпейтін бірнеше әдіс қолданылды (операция):
- тері арқылы ағызу - міндетті түрде ультрадыбыстық (немесе рентгендік теледидар) көмегімен орган бақылауымен біріктіріледі
- аспирация арқылы тері арқылы тесу - ультрадыбыстық зерттеу бойынша инемен жасалады
Екі жағдайда да, жергілікті анестезия, капсула 1,7 мм инемен тесіледі, мазмұны эвакуацияланады. Пункция арнасы буги, үш миллиметрлік дренаж орналастырылған. Бұл әдістің кемшілігі - шекара органдарының зақымдану қаупі, ретроперитонеальды және ішкі кеңістіктің байланысы. Науқас бір стақан барий сульфатын ішкен кезде контрастын көмегімен жетіспеушілікті жойыңыз, бұл көрші мүшелерді нақты ажыратуға мүмкіндік береді.
Ұйқы безінің кистасын емдеу
Ұйқы безіндегі кисталарды қауіпсіз түрде шығару әрқашан мүмкін емес, сондықтан гастроэнтерологтар шөптердің отвары мен инфузиясын ұсынады. Көбінесе олар төсек, коровяка, жадағай, беде, түйеқұс қолданады. Олардың барлығы тамақтанар алдында ауырады, шешімдер қабылданады, сүзгіден өткізіледі. Доза - бұл ас қасық. Кешенді әдістемеде халықтық рецепт қолданылады:
- сол бөліктерде чистелена, календула, қопсытқыш 120 минутты қажет етеді (емдеу айына күніне 50 г)
- алдыңғы емдеу аяқталғаннан кейін, олар бірден жаңадан бастайды - календула, жоңышқа (жебелер), алдыңғы рецептке сәйкес танси, бірақ жарты жыл қатарынан
Бұршақ дәндерінің, жүгерінің стигмалары, құлпынай, көкжидек және лимонниктердің жапырақтары инфузиясымен сұйық капсулалардың өсуін баяулатады. Жарты айлық курс кез-келген жас үшін қауіпсіз, үзіліс емдеу ұзақтығына тең, ол бірнеше рет қайталанады.
Ұйқы безінің кистасы хирургиясы
Ұйқы безінің кистасын алып тастау туралы айтатын болсаңыз, ең алдымен хирургиялық емдеу әдісін таңдау керек. Бұл оның көлеміне және орналасқан жеріне байланысты. Радикалды консервативті операция - ұйқы безінің резекциясы - киста әсер еткен жерде жасалады. Бұл әдіспен емдеуге болады, егер неоплазма мөлшері аз және табиғатта шын болса. Бұл жағдайда ісіктің орналасуы ұйқы безінің дистальды деп аталатын бөлімдерінде болуы керек.
Егер неоплазма псевдоцист ретінде танылса, бұл хирургиялық араласуды орындау мүмкін емес, өйткені мұндай түзілімдердің сыртқы бөлігі жақын орналасқан ішкі мүшелерден пайда болады. Ағызу сипатындағы операциялар органға арнайы жабысқан жағдайда - псевдоцисттерде қолданылады. Егер бұл органның каудальды аймағында болса, онда цистогастростомия жасалады. Кішкентай ісіктер пайда болған жағдайда, ұйқы безі кистасын емдеу трансдуоденальды цистодуоденостомия арқылы жүзеге асырылады. Бұл органның басында ісік пайда болуымен жүзеге асырылады. Егер алшақтық болса және іріңді перитониттің ықтималдығы болса, марсупиализация жасалады. Бұл құрсақ қуысына қан құйылу арқылы ағызу. Мұндай операция сирек қолданылады.
Ұйқы безінің кистасы - бұл патологиялық жағдай, бұл кезде қуықтың құрылымы панкреатикалық секрециямен және ұлпаның детритімен толтырылады, бұл органның паринематикалық қабатында болады. Циста қуысында ұйқы безінің жасушалары некротикалық (өледі), олардың орнына талшықты тіндер енеді. Кисталар денсаулығына үлкен зиян келтіреді, қатерлі құрылымдарға дегенерацияның әсерінен, ерлер мен әйелдерде пайда болуы мүмкін, балалар да ерекшелік емес.
Патологияның даму механизмі мен себептері
Ұйқы безі ақуыздардың, көмірсулардың, майлардың ыдырауында және одан әрі сіңуінде маңызды рөл атқарады. Ағзада кисталардың пайда болуына бейім альвеолярлық құрылым бар. Бездегі цистикалық құрылымдардың пайда болуы норма емес және органның қалыптасуындағы туа біткен ақауларға немесе екінші реттік факторларға байланысты.
Пайда болу механизмі ағзаның жеке тіндерінің бұзылуына негізделген. Теріс факторлардың әсерінен ұйқы безінің паринематикалық қабатында өлі тіндердің кластерлері пайда болады, организм патологиялық аймақты сау адамдардан бөледі - дәнекер немесе талшықты жасушалардан капсула пайда болады. Капсула біртіндеп түйіршікті мазмұнмен және құпиямен толтырылады - киста пайда болады.
Патологияның пайда болуының жалпы себептері:
- бездің жолдарының туа біткен обструкциясы,
- тастардың болуы
- панкреатит - жедел, созылмалы, алкогольді,
- ұйқы безінің некрозы,
- органның жарақаты
- эндокриндік аурулар - семіздік, қант диабеті,
- паразиттердің инфекциясы.
Патологияның жіктелуі
Кисталар мыналарға жіктеледі:
- Шынайы (туа біткен) - бездегі қуыс құрылымдары туылғаннан бастап пайда болады, қалыптастыру механизмі пренатальды кезеңде қалыптасты. Туа біткен кисталар үлкеймейді, олардың қуысы толығымен сквош тәрізді жасушалардан тұрады. Ұйқы безі ішек жолдарының бөгелуіне байланысты шынайы кисталардың пайда болуы қабынуға әкеледі, бұл фиброзды тіндердің пайда болуымен жүреді - бұл патология «кистикалық фиброз» немесе поликистоз деп аталады.
- Жалған (псевдоцисттер) - ұйқы безіндегі қабыну процестері, жарақаттар және қайталама сипаттағы басқа факторлар аясында пайда болған қуыс түзілімдері.
Патологиялық қуыстар ұйқы безінің әртүрлі бөліктерінде пайда болуы мүмкін - басында, денесінде және құйрығында. Статистикаға сүйенсек, бас кистасы сирек диагноз қойылады, барлық жағдайлардың 15% -ында 85% дене мен құйрықтың кисталық зақымдануынан болады. 90% жағдайда кисталар қайталама сипатта болады және берілген панкреатит аясында дамиды. 10% жағдай органдардың жарақатына байланысты.
Атланта классификациясы өткір панкреатиттен кейін пайда болған кисталық түзілімдерге қолданылады:
- жедел кисталар - тез пайда болады, қабырғалары жақсы қалыптаспаған, бездің каналдары жоқ, паринематикалық қабат немесе талшық қуыс бола алады,
- субакуталық (созылмалы) - жедел дамиды, өйткені қуыстардың қабырғалары талшықты және түйіршікті ұлпалардан пайда болады,
- абсцесс - құрылымның іріңді қабынуы, қуысы серозды құраммен толтырылған.
Патология курсы тұрғысынан цисталар:
- жұтқыншақ, қан, ірің немесе перфорациямен асқынған,
- асқынбаған.
Клиникалық көрініс
Панкреатикалық кистаның белгілері әрдайым байқалмайды. Клиникалық көріністер қуыстардың мөлшеріне, олардың локализациясына, шығу тегіне байланысты. Көлемі 50 мм-ге дейін безде жалғыз кистикалық түзілімдер болған кезде айқын белгілер жоқ - киста түтіктер мен көрші органдарға баспайды, жүйке ұштарын қыспайды - науқас ыңғайсыздықты сезінбейді.
Үлкен бірнеше қуыстың болуы айқын клиникалық көріністер береді, классикалық симптом - бұл ауырсыну. Ауырсынудың сипаты кисталық зақымдану дәрежесін анықтай алады:
- панкреатитке қарсы жалған кисталар пайда болған кезде ауырсыну күшті және өткір, бел аймағын және сол жағын жабады,
- Кенеттен пайда болатын төзімсіз ауырсыну қуыстың жарылуы немесе суппуациясын көрсетуі мүмкін, әсіресе науқаста қызба болса,
- күн плексусын қысатын кистаның болуы оны өзін артқы жағына сәуле түсіретін жану сезімі арқылы сезінуге мәжбүр етеді.
Ауырсынудан басқа, патология басқа белгілермен көрінеді:
- жүрек айну және құсу
- нәжістің бұзылуы, соның ішінде статоратория (нәжістегі май тамшылары),
- ас қорыту бұзылыстары, қоректік заттардың нашар сіңуі және салмақ жоғалту,
- тәбеттің төмендеуі
- безгегі субфебрильді санға дейін.
Асқынулар
Ұйқы безінің кистасы қатерлі ісікке дегенерацияға байланысты өте қауіпті. Құрылымы бойынша кисталық қуыстар қатерлі және қатерлі болуы мүмкін. Ұйқы безінің қатерлі ісігі - ауыр, дерлік емделмейтін жағдай, ол кең метастазбен жедел жүруімен сипатталады. Қатерлі кисталар жыртылу қаупі мен перитониттің одан әрі дамуына байланысты қауіпті емес.
Фистуланың пайда болуы - тағы бір күрделі асқыну. Кистикалық формациялардың перфорациясымен толық және толық емес фистулалар пайда болады - сыртқы ортамен немесе басқа органдармен байланысатын патологиялық жолдар. Фистулалардың болуы инфекцияның қаупін және бактериялық процестердің дамуын арттырады.
Ірі кисталар ішектің және құрсақ қуысының іріңді мүшелерінің тамырлары мен каналдарын басады, соның салдары:
- басындағы кисталарды локализациялау арқылы обструктивті сарғаюды дамыту,
- портал венасын қысқанда аяқтың ісінуі,
- зәр шығару жолындағы қысыммен дизуриялық бұзылулар,
- ішек ілмектеріндегі люменді қысқанда ішек өтімсіздігі (үлкен ұйқы безі кисталары болған кезде пайда болатын сирек жағдай).
Патологияны анықтау
Ұйқы безінің кистасы бар деп күдіктенген адамдарды тексеріп, емдейтін дәрігер - гастроэнтеролог. Бастапқы емде анамнез, пациенттің шағымдарын нақтылау және пальпациямен қарау қажет. Іштің аймағын қолмен тексергенде айқын шекаралары бар дақтар пайда болады. Толық емтиханға зертханалық және аспаптық әдістердің жиынтығы кіреді.
Зертханалық зерттеулердің тізіміне қан анализі, соның ішінде биохимия кіреді. Патология болған кезде ESR және билирубин көрсеткіштеріндегі өзгерістер (жоғарлау), лейкоцитоз, сілтілік фосфатазаның белсенділігі жоғарылайды. Зәр анализі күрделі кисталардағы қабыну белгілерін жанама түрде көрсете алады - несепте жалпы зәр және ақ қан жасушалары кездеседі.
Патологияны растау кезінде сенімді ақпарат аспаптық әдістермен жүзеге асырылады:
- Ультрадыбыстық зерттеу кисталық қуыстардың мөлшерін, олардың санын, асқынулардың болуын,
- МРТ мөлшерді, цистикалық құрылымдардың бездің каналымен байланысын анық және дәл бағалауға мүмкіндік береді,
- сцинтиграфия (радионуклидті бейнелеу) қосымша әдісі ретінде бездің паринхамында патологиялық қуыстың орналасуын,
- жоғары дәлдіктегі әдіс ретінде эндоскопиялық ретроградтық холангиопанкретография қуыстың құрылымы, құрылымы және түтіктермен байланысы туралы егжей-тегжейлі мәлімет береді, бірақ тексеру кезінде жұқтыру қаупі жоғары;
- Ішек қуыстарының шекараларын анықтау үшін іш қуысының панорамалық рентгенографиясы қолданылады.
Егер цистикалық түзілімдердің ішкі қабатының құрылымы анық болмаса, қатерлі ісікті растау немесе жоққа шығару үшін ұйқы безінің тінінің биопсиясы міндетті болып табылады. Биопсия ультрадыбыстық зерттеу немесе КТ тексеру кезінде жүргізіледі. Биопсия кезіндегі дифференциалды диагноз онкологияны уақтылы анықтауға және рак клеткаларының көбеюіне жол бермейді.
Ұйқы безінің кистасын емдеу хирургиялық араласу арқылы жүзеге асырылады. Расталған бірнеше кисталармен емдеу тиімсіз. Егер олар көрші мүшелерге әсер етпесе және жағымсыз белгілерді тудырмаса, кішкентай (30-50 мм дейін) кисталар үшін операция көрсетілмейді. Метастаздың алдын-алу үшін қатерлі кистті, тіпті кішкентай мөлшерде алып тастау қажет.
Хирургиялық гастроэнтерологияда ұйқы безінің кистасымен күресудің 3 әдісі қолданылады:
- патологиялық ошақтарды жою - резекция,
- кист дренажы (сыртқы және ішкі),
- лапароскопия
Қазып алған кезде кистаның денесі және ұйқы безінің іргелес бөлігі алынады. Кесу көлемі қуыстың көлеміне, бездің паринематикалық қабатының жағдайына байланысты - олар бас, дистальды, панкреатодуоденальды резекция жасайды.
Кистаны ішкі ағызу кистаның денесі мен асқазан, он екі елі ішек немесе аш ішек арасындағы анастомоз арқылы жүзеге асырылады. Ішкі дренаж - бұл пациенттің жағдайын жақсартатын қауіпсіз және физиологиялық әдіс - қуыстың ішіндегісі өтеді, ауырсыну жоғалады, рецидив ықтималдығы аз.
Кистаның сыртқы ағуы патологияның күрделі ағымымен жүзеге асырылады:
- іріңді экссудаттың жинақталуы,
- қалыптаспаған кисталық қуыстар,
- кистаның қабырғаларында тамырлардың кеңеюі (жаңа тамырлардың пайда болуы),
- жалпы критикалық жағдай.
Сыртқы ағызу кезінде теріс салдарлар фистула пайда болуы, кисталардың мөлшерін үлкейту, жаңа түзілімдердің өсуі түрінде болуы мүмкін. Кейде сепсис дамиды. Қалай болғанда да, сыртқы және ішкі дренаж тек жақсы құрылымдармен жүзеге асырылады.
Лапароскопия - жұмсақ әдіс, оның артықшылығы - кең хирургиялық кесулердің болмауы және науқастың тез қалпына келуі. Лапароскопия үлкен, жалғыз кистикалық құрылымдарды алып тастауға жарайды. Бұл минималды инвазивті араласудың мәні - проблеманы ошаққа ішіне пункцияланған инені енгізу.
Препараттармен терапия негізгі ауруды түзетуге бағытталған. Панкреатит болған кезде ұйқы безінен жеткілікті ас қорытуды және түсіруді қамтамасыз ету үшін ферменттерді тағайындау қажет. Ауырсынуды жеңілдету үшін антиспазмодиктер мен анальгетиктер қолданылады. Қандағы глюкозаны бақылау міндетті, егер ол бұзылса, тиісті препараттар тағайындалады.
Кистикалық зақымдануларға арналған диета ұйқы безінің максималды сақталуына негізделген. Дұрыс ұйымдастырылған тамақтану аурудың қайталану қаупін азайтып, бездің ферментативті мүмкіндіктерін қолдайды. Ұйқы безінің кистасымен тамақтану принциптері:
- тең уақыт интервалымен бөлшек тамақтану (3-4 сағат),
- барлық тағам мұқият сүртіліп, туралған,
- дайындау тәсілдері - пісіру, пісіру, бұқтыру,
- майлы және қуырылған тағамдардан бас тарту,
- нан мен кондитерлік өнімдерді шектеу,
- диетаның негізі ақуызды тағам болып табылады (өсімдік негізіндегі ақуыздар тәуліктік дозаның 30% аспауы керек).
Науқастарға майлы ет, саңырауқұлақ, бұршақ жеуге қатаң тыйым салынады. Термиялық өңдеуден кейін майдың аз мөлшері бар сүт өнімдері, тауық еті мен күркетауық еті, қайнатылған жұмыртқа және көкөністер ең пайдалы тағам болып табылады. Сусындардан, шоғырланбаған шырындар, желе және бұқтырылған жемістер пайдалы. Диета - өмір бойы, сәл демалу нашарлауды тудыруы мүмкін.
Өмір сүру болжамы патологияның түпкі себептеріне, терапияның курсы мен адекваттылығына байланысты. Ауру асқынудың жоғары деңгейімен сипатталады - пациенттердің 10-50% -ында аурудың ағымы онкология, инфекция және ішкі қан кетулермен бірге жүреді. Резекциядан кейін жаңа кисталардың пайда болуы мүмкін.Медициналық кеңес, тұрақты бақылау және ферменттерді қабылдау жағдайында қалыпты өмір сүру ұзақтығын сақтау мүмкіндігі бар.
Қайталануды болдырмау және тұрақты жағдайды сақтау үшін пациенттер:
- диетаны ұстану
- алкогольден бас тарту
- асқазан-ішек жолындағы проблемаларға уақытылы жауап беру.
Ұйқы безінің цистикалық зақымдануы сирек кездесетін ауру болып табылады, тиісті емдеу болмаған жағдайда оның салдары көңілсіз. Қазіргі заманғы медицинаның мүмкіндіктері ауруды сәтті жеңіп, пациенттердің толық өмір сүруіне мүмкіндік береді. Ең бастысы - ерте диагностика және кистадан арылудың жақсы таңдалған әдісі.
Панкреатикалық киста - бұл ферментативті заттармен толтырылған форма. Оның пайда болуының негізгі себептері - жарақат немесе қабыну салдарынан болатын зақым.
Белгілері қалыптасу орны мен мөлшеріне байланысты. Диагнозға ультрадыбыстық, КТ, МРТ жатады. Осыдан кейін консервативті немесе хирургиялық емдеу тағайындалады.
Құрылымдардың түрлері мен айырмашылықтары
Ұйқы безіндегі кисталарды жіктеу курс сипатына, локализацияға және ішкі құрылымға сәйкес жүзеге асырылады. Олардың пайда болуын дененің әртүрлі бөліктерінде байқауға болады, осыған байланысты үш түрі бар:
- Бастың кистасы. Ол басқаларға қарағанда сирек кездеседі, толтыру сөмкесінің қуысында пайда болады. Он екі елі ішектің қысылуы мүмкін.
- Құйрық кистасы ұйқы безінің тар бөлігінде орналасқан. Оның ретроперитонеальді локализациясы іргелес тіндерге теріс әсер етпейді.
- Ағзаның денесінде локализацияланған ісік - осы типтегі кең таралған түзілімдердің бірі. Мұндай кистаның болуы асқазан мен тоқ ішектің орналасуының өзгеруіне әкелуі мүмкін.
Білім беру құрылымы оның пайда болу себептерімен нақты байланысты. Құрылым өзгереді:
- Аурудан кейін пайда болатын жалған кист. Эпителийдің бездік қабаты жоқ.
- Құрсақтағы орган түзілу сатысында пайда болатын нағыз киста. Диагноз өте сирек кездеседі, эпителий деңгейі бар.
Егер пайда болу панкреатиттің салдары болса, онда курстың сипатына сәйкес, Атланта классификациясына сәйкес олар мыналарды бөледі:
- Ащы. Бұл жағдайда ісік қабырғаның нақты құрылымына ие емес.
- Талшықты немесе түйіршік контурымен шектелген субакут.
- Қуыста іріңді экссудаттың болуымен сипатталатын абсцесс.
Ісік дамуының негізгі себептері
Шынайы білім беру формасы ағзаның ішілік патологиясына тән. Ол шамалы мөлшерімен, шағымдардың болмауымен, құрылымның ішіндегі эпителий қабатымен ерекшеленеді. Сіз мұндай кистаны ультрадыбыстық зерттеу кезінде анықтай аласыз.
Кейде шынайы пішін жалған болуы мүмкін. Бұл бастапқы киста құрсақтағы жолдар бітелген кезде пайда болады. Бөлінетін секреция созылмалы қабынуды тудырады. Мұндай жағдайларда талшықты тіндер пайда болады, бұл процесс цистикалық фиброз деп аталады.
Псевдоцисттердің пайда болу себептері дененің жұмыс істеуін бұзу болып табылады.
- Қабыну процестері, мысалы, панкреатит, панкреатикалық некроз. Ең жиі кездесетін факторларға байланысты, жалған формациялардың 80% -дан астамы панкреатит пайда болғаннан кейін пайда болады.
- Панкреолитиаз, тастар каналдарды бітеп тастаған кезде.
- Ағзаның жарақаты 14% жалған кисталар осы себепті пайда болады. Олардың 85% -ы бездің денесі мен құйрығына зақым келтіреді, ал 15% -ы басына түседі.
- Дұрыс емес тамақтану. Майлы, ащы тағамдарды теріс пайдалану семіздікке әкеледі, бұл липидтер алмасуының бұзылуына әкеледі.
- Зиянды емес өмір салты, әсіресе алкогольге тәуелділік.
- Ағзадағы ісіктер.
- Гельминт ауруының болуы, атап айтқанда, цистицеркоз және эхинококкоз.
- Асқазан-ішек жолдарының кез келген мүшелеріне хирургиялық араласу.
- Қант диабеті.
Кистаның пайда болу белгілері
Симптомдар жеңіл ыңғайсыздық немесе қатты ауырсыну түрінде көрінуі мүмкін, бұл пайда болу мөлшері мен орналасуына байланысты. Кішкентай кисталар ауыр проблемалар туғызбайды, өйткені олар органдарды қыспайды, ерекшелік бірнеше құрылымдар болып табылады.
Егер ісік мөлшері маңызды болса, науқас мынаны сезінеді:
- Жедел түрдегі панкреатиттің шабуылы. Ішектің ішкеннен кейін немесе ішкеннен кейін пароксизмальды ауырсыну күшейеді, антиспазмодиктер мен NSAID препараттарын қабылдау жеңілдік әкелмейді. Бұл жағдайға құсу, іш қату, диарея қосылуы мүмкін. Бір айдан кейін пациент қайталанудан бұрын жақсарады.
- Келесі жарқыл қарқындылығы мен ұзақтығымен ерекшеленеді.
- Қалтырау, дене қызуы көтерілуі мүмкін.
- Жалпы әлсіздік, шаршау, летаргия.
- Ауырлығы көбінесе сол жақ гипохондрияда пайда болады.
- Беттің терісі сары реңге ие болып, өзгереді.
- Зәр шығару жиілейді, шөлдеу азабы.
Белгілер визуалды дисплейге ие болуы мүмкін.. Бұл жағдайда қабырға доғасы стернум астында көрінеді. Көбінесе бұл бездің басында орналасқан үлкен формацияны білдіреді.
Симптомдардың табиғаты білімнің локализациясын көрсете алады. Егер ол ағзаның бас жағында орналасса және өт жолдарын қысса, онда пациент жүрек айну және құсу шақыруларымен, жақ сүйегінің сарғыштығымен ауырады.
Бездің негізгі түтігі процесіне қатысқан кезде ас қорыту бұзылады, диарея, ауырсыну синдромы байқалады. Қызба кезіндегі әлсіздік инфекцияға байланысты абсцесстің дамуын көрсетеді.
Диагностика
Анамнез жинауға және сынақтардан басқа, патологияны анықтау үшін аспаптық тексеру жүргізіледі, оған мыналар кіреді:
- Іштің ультрадыбыстық зерттеуі. Бұл әдіс кистаның болуын, оның мөлшерін, орналасқан жері мен формасын анықтауға мүмкіндік береді. Сау ұйқы безі қара түтікшелі эхогендік түзіліммен ұсынылған. Кистаның болуын органның денесінде жеңілірек дөңгеленген аймақ анықтауға болады. Егер формацияның өзіндік қабырғалары болса, онда олар тегіс жиектері бар айқын контурмен ұсынылған.
- МРТ кистаны басқа белгілері бар патологиядан ажыратуға көмектеседі.
- КТ
- ERCP арнайы эндоскоп арқылы каналдың қабырғаларын зерттеуге және биохимиялық, микробиологиялық және цитологиялық талдау үшін пункция жасауға мүмкіндік береді. Ақпараттылығына қарамастан, мұндай диагноз өте сирек кездеседі, өйткені науқастың жұқтыру қаупі жоғары.
Зертханалық зерттеулер патологиялық деректерді сирек көрсетеді, бірақ кист аймағында жасырын қан кетуді анықтауға көмектеседі.
Дәстүрлі емдеу әдісі
Гастроэнтеролог келесі жағдайларда күту режимін ұсынады:
- Кисталардың бір рет пайда болуы.
- Шағын білім мөлшері (2-3 см-ге дейін).
- Қуыстың нақты шектелуі.
- Көрші органға асқынулар мен әсерлердің болмауы.
Бұл жағдайда дәрігердің ұсыныстары диета мен дәрі-дәрмектерді қамтиды:
- Антибактериалды агенттер зардап шеккен аймақтың инфекциясының алдын алу үшін қажет. Тетрациклин және цефалоспорин препараттары негізінен қолданылады.
- Протон сорғысының ингибиторлары ауырсынуды жеңілдетуге және фермент секрециясын азайтуға көмектеседі. Бұл Омепразол, Омез, Рабепразол.
- Ас қорытуды жақсарту үшін ферментативті стимуляторлар қолданылады, мысалы, Creon, Pancreatin.
Препараттарды қабылдағаннан кейін бір айдан кейін олар қайта диагноз қояды.
Егер білім мөлшері ұлғаймаса және пациент жақсаруды сезінсе, онда гастроэнтеролог алты айдан кейін ультрадыбысты келесі тексеруді тағайындайды. Терапия қажетті нәтиже бермесе және киста өсіп келе жатса, жоспарланған операция тағайындалады.
Науқастар көбінесе білімнің өзі шеше ала ма деген сұрақ мазалайды. 3-5 айдан кейін дұрыс тамақтану және тиісті препараттарды қабылдау кезінде ісік жоғалып кететін жағдайлар бар. Бірақ бұл негізінен панкреатит нәтижесінде пайда болатын жалған кисталарға қатысты. Аурудың созылмалы ағымында процестің жедел дамуы тән.
Операция қашан қажет?
Консервативті емнің тиімсіздігімен операция көрсетіледі. Хирургиялық араласудың бірнеше әдістері белгілі, оның ішінде минималды инвазивті процедуралар.
Кистаны перкуторлы жолмен алып тастау асқынудың ең төменгі қаупімен сипатталады. Бұл әдіс дененің немесе мүшенің басына бір түзілімді табуда тиімді.. Операция кезінде зардап шеккен аймақ анестезияға ұшырайды, содан кейін эпигастрий аймағында кішкене тесікке аспиратор немесе пункцияланған инелер енгізіледі.
Процестің сипатына назар аудара отырып, хирург орындай алады:
- Тазартылған қуысқа химиялық белсенді зат енгізілген кезде кистаның склерозы. Бұл жағдайда киста дәнекер тінімен жабылады.
- Қуысты тазартудан және экссудаттың ағып кетуіне резеңке түтікті орнатудан тұратын пункциялық дренаж. Дренажды кетіру тастау тоқтатылғаннан кейін пайда болады. Бұл процедураға қарсы - бұл кистаның үлкен мөлшері немесе түтіктің жабылуы.
Егер тері астына операция жасау мүмкін болмаса, хирург лапароскопиялық операция жасайды. Ол үшін эндоскопиялық құралдар салынған 2 кесу жасалады.
Сіз мұны жасай аласыз:
- Қуысты ашу және деградациялау және кистаны кейінгі тігісімен алып тастау және окклюзия. Ол формацияның үстірт орналасқан жерінде ғана көрсетіледі.
- Бездің зақымдалған бөлігін резекциялау. Ол үлкен білімнің қатысуымен жүзеге асырылады. Организмнің зақымдалған аймағында жойылады.
- Фрей операциясы. Бұл түтіктің қатты кеңеюі бар пациенттерге арналған. Операция кезінде бездің түтігі аш ішекке тігіледі.
Лапароскопиялық манипуляциялардың кемшілігі - асқынудың жоғары қаупі. Осы әдістерді қолдану мүмкіндігі болмаған жағдайда лапаротомия операциясы жасалады.
Бұл қалыпты операция, ол ұзақ қалпына келтіру кезеңін қамтиды.
Бұл жағдайда сіз мыналарды жұмсай аласыз:
- Кистаның сыртқы көрінісі және ағуы.
- Бездің толық және жартылай резекциясы.
- Марсупиализация. Бұл жағдайда қуысты аутопсиялау және санитарлық тазарту жүргізіледі, содан кейін кесудің жиектері мен кистаның қабырғалары тігіледі. Бұл манипуляцияның кемшілігі - жұдырықтасып өту қаупі.
Балама әдістер және оларды емдеуде қолдану
Науқас қолданатын барлық халықтық емдеу әдістері гастроэнтерологпен келісілуі керек. Негізінен емдеу шөптік препараттармен жүзеге асырылады, бұл қабынуды жеңілдетуге және ағзаның ұлпасын қалпына келтіруге көмектеседі:
- Календула, чистотела және жидек тең пропорцияда алынады. Қоспаның 1 шай қасық 250 мл қайнаған суға құйылады және шамамен 2 сағат талап етіледі, содан кейін ол 60 мл тамақтанар алдында қабылданады.
- Тансы мен календуланың 2 бөлігін, зығыр жебелерінің 1 бөлігін алыңыз, бір стакан қайнаған суды алыңыз да, оны 2 сағат қайнатыңыз. Созылғаннан кейін олар 1 ай бойы күніне 60 мл ішеді.
- Инфузия құлпынай, тілімжидек, көкжидек, бұршақ жапырақтары, жүгері стигмаларының тең бөліктерінен жасалады. 1 ас қасыққа. Қоспаның қасықына 250 мл қайнаған су қосылады және түні бойы тұндыруға рұқсат етіледі. Созылғаннан кейін 2 апта бойы күніне 125 мл ішіңіз. 7 күндік үзілістен кейін курс қайталанады.
Дұрыс тамақтанудың маңызы
Кистаның қатысуымен тамақтану майлы, тұзды тағамдарды тұтынуды және көмірсулардың болуын болдырмайды. Ыдыс-аяқты бумен пісіру немесе суға қайнату керек. Диетаға жемістер мен көкөністерді қосу керек.
Сіз жейтін тамақ ыстық немесе суық болмауы керек.. Емдеу кезеңінде алкогольді ішімдік ішуге тыйым салынады. Науқастың тамақтануы күніне аз мөлшерде 5-6 тамақты қамтуы керек.
Киста үлкен мөлшерге жеткенде және науқастың жағдайына әсер еткен кезде жоспарлы операция тағайындалады. Хирургиялық араласуға дайындық кезінде пациентке аз диетаны сақтау ұсынылады, диетолог маманға жоғары мазмұнды қамтуы керек шамамен мәзір ұсынуға көмектеседі:
- Ақуыздар, олардың жартысы жануарлардан алынатын өнімдерге қатысты болуы керек.
- Витаминдер, әсіресе В тобы, А және С.
- Липотропты композиция өнімдері.
Сондай-ақ, майларды, көмірсулар мен холестерині жоғары тағамдарды алып тастау керек.
Кистаның салдары
Болжам тек патологияны уақтылы диагноз қою арқылы қолайлы. Асқынулар супурация, іштен қан кету және жұтқыншақ түрінде байқалады. Нашар жағдайда, салдары ауыр болуы мүмкін: кистаның жарылуы немесе қалыптасуы қатерлі болады.
Қайталану қаупі операциядан кейін де үлкен.
Алдын алу шаралары
Ұйқы безінің кистасының қауіптілігін біле отырып, сіз өзіңіздің денсаулығыңызды бақылап, бірқатар ережелерді сақтауыңыз керек:
- Жаман әдеттерден бас тартыңыз: темекі шегу, алкогольді ішу.
- Белсенді өмір салтын жүргізіңіз.
- Диетаны ұстаныңыз, егер артық салмақ болса, онда дұрыс диета мен жаттығулар жиынтығының көмегімен қажетсіз килограмнан арылуға тура келеді.
- Асқазан-ішек патологиясының барлығын дер кезінде емдеңіз.
- Дәрі-дәрмектерді тек дәрігердің бақылауымен қабылдаңыз және ұсынылған мерзімнен аспаңыз.
Ұйқы безінің кистасы оның тез дамуы және іргелес органдардың бұзылуы үшін қауіпті. Консервативті емдеу тиімді емес, әсіресе үлкен формациялар болған жағдайда. Сондықтан диагноздан кейін диета және профилактикалық ультрадыбыс ұсынылады. Қуысты ағызудың жоспарлы операциясы үлкен кисталар немесе іріңді экссудат болған кезде жүзеге асырылады.
Цистаденомалар
Ұйқы безінің түтік эпителийінен дамитын ең көп таралған жақсы ісік. Бұл ұйқы безінің барлық кисталық зақымдануларының 10-15% -ында және оның ісік зақымдануларының 1,5-4% -ында кездеседі. Көбінесе бездің құйрығында немесе денесінде локализацияланған. Көбіне әйелдер зардап шегеді.
ДДҰ-ның қазіргі халықаралық гистологиялық жіктемесіне сәйкес (Дж. Клоппел және басқалар, 1996), ұйқы безінің цистикалық ісіктерінің 3 нұсқасы бөлінді: серозды, шырышты қабықтағы цистаденома және интрадуктуральды папиллярлы-шырышты ісік.
Серозды цистаденома
Панкреатикалық цистаденоманың бұл түрі көп жағдайда қуысты қалыптастыру болып табылады, оның ішінде таза сулы сұйықтық бар. Сероздық цистаденоманың этиологиясы түсініксіз, дегенмен, бұл Zp25 хромосомасындағы өзгеріске байланысты ұйқы безі акиниінің эпителий жасушаларынан дами алады деп есептеледі.
Ұйқы безінің цистикалық ісіктерінің макроскопиялық құрылымының ерекшелігі олардың қуысында қосымша тіндік құрылымдардың болуы - септа немесе қатты массалар болып табылады (Cурет 58-11).

Сур. 58-11. Серозды панкреатиялық құйрық цистаденомасы: а - секциялық дайындық, б - магнитті-резонансты томография.
Серозды цистаденоманың қабырғаларын гистологиялық зерттеу кезінде бір қабатты текшелік жасушалардан тұратын ішкі эпителиальды қабат анықталған, ал гистохимиялық бояулар кезінде осы эпителий жасушаларының ішінде гликоген түйіршіктері орналасқан.
Серозды цистаденомамен бірге септум кисталық ісікті көптеген ұсақ кисталарға бөліп, оны бал тәрізді етеді. Цистаденома құрылымының бұл нұсқасы микроцистикалық деп аталады және ұйқы безінің серозды цистикалық ісігі үшін ғана тән. Алайда, серозды цистикалық ісіктің макроскопиялық құрылымының тағы бір нұсқасы бар, ол унисексуальды кистаға ұқсайды, ал ішкі бөлімдер онда мүлдем жоқ. Сероздық цистаденоманың бұл нұсқасы макроцистикалық немесе олигоцистикалық деп аталады. Псевдо-кисталардан ажырату қиын.
Ауру өте баяу дамиды, сондықтан ұзақ мерзімді бақылаулар серозды цистаденома мөлшерінің ұлғаюын байқамауы мүмкін. Оның серозды цистаденокарциномаға қатерлі айналу жағдайлары каустикалық болып табылады.
Мұндай кистикалық ісіктің мөлшері әдетте 5-7 см-ден аспайды, көбінесе ауру профилактикалық тексеру кезінде анықталады. Клиникалық белгілері сирек кездеседі, ерекше емес, көбінесе бұл эпигастрий аймағындағы созылмалы ауырсыну. Диагностикада басты мәнге жатады Ультрадыбыстық зерттеу, КТ және МРТ, және де эндосонография. Псевдоцисттермен дифференциалды диагноз қою үшін қолдануға болады ұсақ инені перкуторлы пункциямен, аспирациямен және мазмұнын тексерумен амилазаның және әсіресе жасушаның құрамы туралы.
Бұл түрлі кисталық ісіктердің аталған ерекшеліктерінің үйлесуі хирургиялық араласудан аулақ болады және науқастарға жыл сайын аспаптық тексеруден өтуге кеңес береді. Операция симптомдардың ұлғаюы мен 5-6 см-ден асатын кистаның мөлшерін ұлғайту үшін көрсетілген.Хирургиялық емдеу әдістерінің арасында энклюзияға артықшылық беріледі, тек кистаның құйрықта орналасуында ғана бұл ұйқы безін экономикалық резекциялау мүмкін. Сыртқы немесе ішкі дренажды қолдануға болмайды. Кисталық қабырғаға жедел гистологиялық зерттеудің маңыздылығын атап өту керек, онсыз әрдайым операцияның жеткіліксіз әдісін немесе көлемін таңдау қаупі бар, әсіресе аз инвазивті әдістерді кеңінен қолдану жағдайында.
Мукинозды цистаденома
Мукинозды цистаденома құрылымның полиморфизмімен сипатталады. Көп жағдайда бұл қалың қабырғаға тұтқыр шырышты немесе геморрагиялық мазмұнмен толтырылған үлкен көп камералы киста (сурет 58-12).
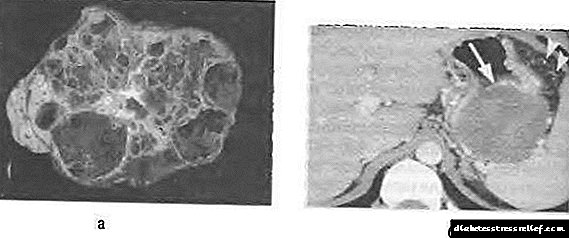
Сур. 58-12. Ұйқы безінің шырышты қабықшасының цистаденомасы: а - секциялық препарат, б - контрастты күшейтетін есептелген томограмма.
Көбінесе, ол ішкі бөлімдерсіз (макроцистикалық олигоцистикалық форма) бірисексуалдық кистаның құрылымына ие. Ең кең таралған гипотезалардың бірі бойынша, шырышты қабықтың кисталық ісігі аналық бездерден дамиды деп саналады, олардың элементтері ішілік ішектің ерте даму кезеңінде ұйқы безінің бетбелгісіне түседі. Шырышты цистаденоманың қабырғалары мен септумдарының стромальды тіндері аналық бездің стромальды тініне өте ұқсас, сондықтан оны аналық без тәрізді стома деп атайды. Бұл шырышты қабықтың ісік құрылымының бір ерекшелігі болып саналады. Ауыз қуысының шырышты қабығының гистологиялық құрылымы құрамында присматикалық эпителийден тұратын, құрамында мукині бар эпителиалды жабын бар. Бұл жағдайда гликогенге арналған гистохимиялық бояу теріс нәтиже береді.
Мукинозды цистаденома салыстырмалы түрде тез дамиды және оны анықтаған кезде әдетте диаметрі 10-15 см-ге дейін өлшейді. Сондықтан оған белгісіз, бірақ тұрақты ауырсыну синдромы, эпигастрийдегі ыңғайсыздық сезімі тән болуы мүмкін. Жалпы өттің, он екі елі ішектің және негізгі ұйқы безінің бұл ісігін қысудың немесе кедергі жасаудың бір ғана бақылаулары сипатталған. Мұндай кистикалық ісіктің маңызды ерекшелігі қатерлі трансформацияның жоғары әлеуеті болып табылады.
Көптеген зерттеулер мұны іс жүзінде көрсетті кез-келген шырышты қабықшалы ісік кезінде уақыт өте келе эпителийдің қатты дисплазиясының аймақтары пайда болады, олар сито-карциномаға, содан кейін ұйқы безінің цистаденокарциномасына өтеді.
УДЗ және КТ мәліметтері бойынша, шамамен 20-30% жағдайда оның сыртқы қабырғасының калькуляциясы анықталады. Кейбір жағдайларда КТ зерттеуі кезінде іш қуысының ұлғаюы кезінде цистикалық ісіктің қабырғалары мен қабырғаларында контрастты ортаның жиналуын анықтауға болады (58-12 суретті қараңыз). Кистальды ісіктің ішіндегі коллекторлы қан ағымын, сонымен қатар, дуплексті сканерлеу режимінде ультрадыбыспен анықтауға болады, бұл тамырішілік құрылымда және цистикалық ісік қабырғасында қан тамырларының болуына байланысты.
Ұйқы безінің паренхимасының қалған бөлігі цистикалық ісік диагнозы үшін маңызды. Мұндай ісіктермен ол құрылымдық өзгерістерге ұшырамайтынын ескеру қажет. Сонымен қатар, ұйқы безінің псевдоцистімен, склерозбен, атрофиямен, кальцификациямен және ұйқы безінің негізгі түтікшесінің кеңеюімен оның паренхимасында жиі кездеседі. Шырышты цистаденома панкреатиялық цистаденокарциномаға ұқсас. Бірақ сәйкес КТ немесе Ультрадыбыстық зерттеу Цистаденокарциномамен ғана қоршаған тіндерге ісіктің ену белгілері, аймақтық лимфа түйіндерінің ұлғаюы немесе басқа мүшелердегі метастаздар анықталуы мүмкін. Олардың арасын ажырату үшін ісік маркерлерін анықтау керек (CEA және CA-19-9).
Ұйқы безінің цистикалық ісіктерін диагностикалау үшін үлкен мүмкіндіктер ашылады МРТ. Бұл органдардың кескінін алуға және өңдеуге ғана емес, сонымен бірге T1- және T2 өлшемді кескіндерді зерттеуде биологиялық сұйықтықтардың кейбір физикалық қасиеттерін бір уақытта бағалауға мүмкіндік береді. Бұл мәліметтерді шырышты қабықтың шырышты қабығынан дифференциалды диагностикада қолдануға болады. Серозды цистаденомада, интрааверитарлық сұйықтық T1-де сигналдың төмен қарқындылығымен сипатталады, ал T2 салмақты кескінде жоғары. Ауыз қуысының шырышты қабықшасының ішкі мазмұны туралы сигнал T1 салмақты кескінінде анағұрлым қарқынды.
Ұйқы безінің псевдоцистоздары үшін сероздық цистаденома сияқты, T1 салмақты кескіндегі сигналдың төмен интенсивтілігі және T2 салмақты кескінінде жоғары. Алайда, псевдоцист ішінде қан ұйығыштары немесе сегреценттердің болуы қабылданған сигналдың сипаттамаларын өзгерте алады.
Магниттік-резонанстық панкреатикалықохолангиография кист безі мен ұйқы безінің негізгі каналының арасындағы байланысты орнатуға мүмкіндік береді. Серозды және шырышты қабықтағы кистикалық ісіктермен бұл байланыс жоқ. Интрадюральды папиллярлы-шырышты ісік, керісінше, кистаның қуысына байланысты кеңейтілген магистральды канал оның негізгі дифференциалды диагностикалық ерекшеліктерінің бірі болып табылады.
Алайда, цистикалық ісік диагнозындағы ультрадыбыстық және КТ ерекшеліктері 50-60% -дан аспайды. Қате тұжырымдардың негізгі мөлшері цистикалық ісік құрылымының олигоцистикалық нұсқасымен байланысты.
Күмәнді жағдайларда, ұйқы безінің цистикалық зақымдалуының табиғаты түсініксіз болып қалса, қолданған жөн тері астындағы TAB кисталардан кейін биохимиялық және цитологиялық талдаулар. Ұйқы безіндегі патологиялық процестерді диагностикалаудың перспективті әдістерінің бірі - әдіс эндоскопиялық ультрадыбысжоғары ажыратымдылығы бар.
Шырышты цистаденоманы емдеуде қолданылатын хирургиялық тактика оның мөлшеріне қарамастан, бұл кистаның осы түрінің қатерлі ісігінің жоғары қаупіне байланысты. Хирургиялық емдеу әдістерінің ішінде оны толығымен жою әдетте қолайлы, әдетте панкурациядан кейін тиісті ұйқы безін резекциялау, биопсия, диагнозды цитологиялық және гистологиялық растау.
Цистикалық ісіктің қабырғасында көбінесе ішкі эпителиальды төсемі жоқ аймақтар бар екенін есте ұстаған жөн. Циста қабырғасының бірнеше фрагменттері зерттелуге жатады, бұл негізінен интраавериативті тіндердің өсуі немесе септа орналасқан жерлерден тұрады.
Интрадуктикалық папиллярлы-шырышты ісік
Бұл сирек кездесетін және ісікке диагноз қою қиын. Ол кез-келген жаста пайда болады. Ол ұйқы безінің негізгі немесе бүйір каналдарының призмалық, мукиндік эпителийінен дамиды және негізінен оның басы немесе ілмек тәрізді процесінде локализацияланған. Мұндай ісіктер папиллярлы эпителий өсінділері түрінде ұсынылып, қалың шырышты шығарады және ұйқы безінің негізгі және бүйір каналдарының күрт кеңеюімен жүреді. Кейбір жағдайларда бездің кез-келген бөлігінің басым зақымдануы болуы мүмкін. Ісіктің бұл түрі қатерлі ісікке шалдығу қаупіне ие.
Морфологиялық қоспағанда, аспаптық зерттеу әдістерінің ешқайсысы каналдың бойындағы ісіктің таралуының нақты шектерін анықтай алмайтындығына байланысты емдеудің негізгі әдісі - бұл жалпы панкреэктомия. Кейбір жағдайларда бөлімдерді шұғыл гистологиялық тексерумен көрінетін өзгерістер шекарасындағы безді жоюға жол беріледі.
Ұйқы безіндегі реконструктивті пластикалық хирургия
Ұйқы безі - құрсақ қуысының ең үлкен мүшелерінің бірі, ас қорыту және қоректік заттардың ассимиляциясы процесін қамтамасыз ету үшін қажетті гормондар мен ферменттер синтезі қызметін атқарады. Ұйқы безін хирургиялық жолмен емдеу кезінде асқазан-ішек жолдарының жұмысын қалпына келтіру үшін қосымша реконструктивті пластикалық хирургия қажет, бұл үшін жоғары білікті маман қажет.
Ол түтікшелері бар ұсақ бездерден тұрады. Қатерлі және қатерлі ісіктер безді жасушалардан пайда болуы мүмкін, қабыну процестері дамып, безде кисталар мен абсцесс пайда болуы мүмкін, ал оның түтіктерінде тастар пайда болады. Бұл ауруларды емдеу үшін әртүрлі ұйқы безі хирургиясы:
- ұйқы безінің кистасы - операция дененің тіндерінен қан тамырларын мұқият байланыстырумен осы түзілуді бөлуді қамтиды,
- ұйқы безі тастар - операция аурудың ауыр жағдайында жасалады және ұйқы безі шырынының қалыпты ағуын қалыптастыру бойынша шаралар жиынтығын қамтиды. Жалғыз тастарды алып тастау үшін панкреатотомия жасалады - тінге тас үстінде диссекция және оны шығару. Көптеген тастармен канал бездің құйрығынан ашылады,
- ұйқы безін шығару - операция ағзаның жарақаттануына, қатерлі ісікке, ұйқы безінің некрозына байланысты айтарлықтай зақымдалғаны үшін көрсетілген.
Денедегі қатерлі процестердің дамуымен хирургия оны емдеудің жалғыз әдісі болып табылады. Толық емдеуге басқа органдарға метастаз болмаған жағдайда ғана қол жеткізуге болады.
Егер ісік бездің басында болса, пилорус әдісі әдетте қолайлы, бұл Уипплдің дәстүрлі операциясынан айырмашылығы асқазанның бір бөлігін үнемдеуге мүмкіндік береді. Бұл пациенттің өмір сапасын жақсартады, өйткені оған асқазан резекциясының салдарымен (мысалы, демпингтік синдром) айналысу қажет емес.
Ұйқы безінің хирургиясы - ТИІМДІЛІК
Панкреэктомияны екі жолмен жасауға болады. Ісік бездің басында локализацияланған кезде, Уипплдің хирургиясы ұсынылады, ол он екі елі ішектің басы мен бөлігін, сондай-ақ асқазанның, өт қабының, өт жолдарының және лимфа түйіндерінің бір бөлігін алып тастайды. Келесі кезеңде ішектің он екі елі ішек пен өт жолдарының пластмасса арқылы өтуі қалпына келеді.
Бұл операцияда ұйқы безі мен оның айналасындағы тіндерді алып тастауға қосымша, хирургиялық араласудың маңызды кезеңі - бұл ұйқы безінің секрециясы мен өтінің ағып кетуін қалпына келтіру және қалыптастыру кезеңі. Жұмыс кезінде асқазан трактінің бұл бөлімі келесідей анастомоздар жасай отырып қайтадан «жиналады»:
- асқазан мен ішектің шығыс бөлімі,
- асқазан безінің түтігі мен ішек циклі,
- ішектің жалпы өт жолдары.
Анастомоз - бұл жасанды қосылыс (ішектерден, ішектерден және өт жолдарынан алынған байламдар), бұл тракт бойындағы сұйықтықтардың өтуін қамтамасыз етуге мүмкіндік береді.
Ұйқы безінің ішек жолын ішекке емес, асқазанға шығару әдісін қолдануға болады (панкреатогастроанастомоз). Бұл шаралардың барлығы асқазан-ішек жолдарының жұмысын қалпына келтіру үшін қосымша реконструктивті пластикалық хирургияны қажет етеді, бұл үшін жоғары білікті маман қажет.
Реконструктивті-пластикалық операцияларды орындаудың әдіснамасы
Асқорыту жүйесін қалпына келтірудің көптеген нұсқалары мен әдістері жасалды. Ең көп таралған нұсқа - бұл асқазан мен ішек безімен анестомоздау. Асқазан-ішек немесе асқазан-ішектік анастомоз екі әдіспен жасалады:
әлсіз капсуласы бар және ұйқы безінің қалыпты калибрі бар жұмсақ ұйқы безі үшін имплантация немесе интрузия арқылы
асқазан немесе ішек безінің шырышты қабатын анастомизациялауды қамтитын шырышты шырышты әдіс. Бұл әдіс созылмалы панкреатитке байланысты ұйқы безінің жолын едәуір кеңейтуге және бездің паренхимасының тығыздығын жоғарылатуға қолданылады.
ПОСТОПЕРАТИВТІК ПЕРИОД
Ұйқы безін кетіруге арналған операция тамақпен бірге ас қорыту ферменттерін де қажет етеді.
Сондай-ақ, қантқа қан анализі ұсынылады, өйткені ұйқы безінің араласуы қант диабеті қаупін арттырады. Тест жылына екі рет қандағы глюкоза концентрациясын күнделікті бақылауды қолдана отырып өткізіледі. Сонымен қатар, ауызша глюкозаға төзімділік сынағы жасалуы мүмкін. Егер сізде тамақтану проблемалары болса, диета қажет.
Панкреатиялық операциядан кейінгі өмір: салдары қандай?
| Бейне (ойнату үшін басыңыз). |
Ұлы Пирогов бір кездері: «Операция - бұл медицина үшін ұят», - деді. Мұны пациент үшін де қосу керек.
Біздің алғашқы ауруларды емдеуді үнемі қаламағанымыз, уақыт өте келе оны күтуіміз және салауатты мінез-құлықтың негізгі нормаларын елемеу бізді операциялық үстелге алып келеді. Толығымен күтпеген.
Кез-келген операция - бұл ағза үшін үлкен стресс. Панкреатиялық хирургия 25% жағдайда өлімге, 100% мүгедектікке әкеледі. Операциядан кейін пациенттердің өмір сүру ұзақтығы аз.
Ұйқы безіндегі хирургиялық араласудың түрлері
| Бейне (ойнату үшін басыңыз). |
Бүгінгі таңда ұйқы безіне операциялар келесі әдістермен жасалады:
Операция кезінде оның құрылымына, орналасуына және физиологиясына байланысты көптеген қиындықтар туындайды.
Темір безді, нәзік тіндерден тұрады. Оны тігу өте қиын, оны қарапайым саусақпен тигізіп алу мүмкін.
Бұл ашылмаған орган, без бүйректің жанында орналасқан, оның айналасында қуыс веналар, іш қуысы, атера, өт жолдары, он екі елі ішекпен жалпы қан айналымы бар. Көбінесе бездің бір бөлігін алып тастаған кезде, он екі елі ішекті алып тастау керек. Бұл органға қоршаған тіндерге зақым келтірместен жету де өте қиын.
Темір өндіретін ферменттердің белсенділігі жоғары болғандықтан, ферменттер тағамның орнына темірдің өзін қорытуы мүмкін. Егер операция кезінде фермент қанға енсе, онда жедел ауыр соққы пайда болады.
Бұл органның құрылымдық ерекшеліктеріне байланысты оның жасушаларында ісінген жасушалар, кисталар, абсцесс және тастар пайда болуы мүмкін. Мұның бәрін тек хирургиялық жолмен емдеуге болады.
Ұйқы безінің хирургиясы оның күрделілігі мен өлімінің жоғары болуына байланысты жиі кездеседі. Себептердің шектеулі саны оларды жүзеге асырудың көрсеткіші болып табылады:
- ұйқы безінің некрозы,
- қатерлі және қатерлі ісіктер,
- бездің көп бөлігінің зақымдалуымен,
- кистаның дамуы
- туу ақаулары
- перитонит
- бөгелген каналдардағы тастар
- абсцесс және фистула.
Операциялар көбінесе бірнеше сатыда жүреді, өйткені бір уақытта барлық жұмыс көлемін орындау мүмкін емес.
Ұйқы безінің оның ауруындағы әрекеті алдын-ала болжанбайды, ұйқы безінің көптеген ауруларының себептері түсініксіз. Көптеген ауруларды емдеуге қатысты көптеген қарама-қайшылықтар бар.
Бүгінгі таңда безді трансплантациялау операциясы жасалуы мүмкін, бірақ пациент осы операциядан кейін шамамен үш жыл өмір сүреді. Темір жарты сағаттан артық қан ағымының болмауына шыдамайды. Мұздатылған кезде оны бес сағаттан артық емес пайдалануға болады. Трансплантация жасағанда ол орнына қойылмайды, бірақ перитонеумде.
Ұйқы безін трансплантациялау трансплантологиядағы ең зерттелмеген әдіс болып табылады.
Техникалық қиындықтарға байланысты безді трансплантациялау іс жүзінде жасалмайды. Операцияны жүргізудің жаңа әдістерін іздестіру жұмыстары жүргізілуде, жасанды безді өндіру саласында зерттеулер жүргізілуде.
Операциялардың себептері әр түрлі, жүргізу әдістері де өте көп, кем дегенде он бес нұсқа:
- ұйқы безінің зақымдануын тігу,
- нейроктомия
- цистоэнтеростомия,
- кисталар марсуниализация,
- сол жақ резекция,
- папилотомия және басқалар.
Операцияларды ең қажетті жағдайларда тәжірибелі хирургтар жасайды.
Науқасты операциядан кейін емдеу ұзақтығы оның денсаулығының жай-күйіне және хирург таңдаған операция әдісіне байланысты.
Хирургиялық араласуды қажет ететін ауру науқасқа әсер етуді жалғастырғаннан кейін, алдын алу шаралары мен науқастың өмір салтын анықтайды.
Бездің жойылған бөліктерін қалпына келтіру мүмкін емес, ол ешқашан толығымен жойылмайды. Операциядан кейін адам бездің жойылған бөлігінде гормондар мен ферменттердің болмауынан зардап шегеді, дененің ас қорыту қызметі үнемі бұзылады.
Ұйқы безіне жасалған операциядан кейін қалпына келтіру кезеңінде науқас ұзақ уақыт аурухананың оңалту бөлімінде болды. Операциядан кейінгі әртүрлі асқынулар жиі кездеседі:
- перитонит
- қан кету
- қант диабетінің асқынуы
- бүйрек жеткіліксіздігі
- қанайналым жеткіліксіздігі.
Медициналық орталықта қалпына келтіру ауруханада екі айға дейін созылады, ас қорыту жүйесі өзгеретін жұмыс жағдайларына бейімделуі керек.
Операциядан кейін адам жасанды тамыр ішілік тамақтануға ауыстырылады. Жасанды тамақтану кезеңінің ұзақтығы қалпына келтіруге айтарлықтай әсер етеді. Тамыр ішілік тамақтану 5-тен 10 күнге дейін жүзеге асырылады. Мұндай диетаны сақтау операциядан кейінгі асқынуларды азайтуға мүмкіндік береді.
Операциядан кейінгі науқастарды оңалту әдістері келесі процедураларды қамтиды:
- қатаң диета
- тұрақты жаттығу
- қантты реттеу үшін инсулинді қолдану,
- тамақты қорыту үшін ферменттерді қолдану.
Ықтимал асқынулардың алдын алу үшін науқастың жағдайын үнемі медициналық бақылау қажет.
Ауруханадан шыққаннан кейін екі апта ішінде науқасқа толық демалу және төсек демалысы ұсынылады.
Жаяу жүру, кітап оқу және басқа физикалық жаттығулар пациенттің кестесіне оның әл-ауқатына сәйкес қосылады, артық жұмыс жасау мүмкін емес.
Емдеу стратегиясын емделуші дәрігер медициналық тарихпен танысқаннан кейін, операцияға дейін және одан кейінгі сынақтармен салыстырғаннан кейін жасайды.
Диетада алкогольді, майлы, ащы және қышқыл тағамдарды қолдануға тыйым салынады.
Хирургиялық операциядан кейінгі адамның денсаулығының жағдайы оны жүзеге асыру әдісіне, одан кейінгі медициналық процедуралардың сапасына байланысты болса да, операциядан кейінгі өлім деңгейі өте жоғары болып қала береді.
Ұйқы безінің хирургиясы (панкреэктомия) әдетте қатерлі ісік ауруын емдеу үшін тағайындалады. Жұмыс кезінде олар бездің барлығын немесе бір бөлігін алып тастай алады. Олар көрші мүшелерді де алып тастай алады, мысалы:
- - көкбауыр және өт көпіршігі,
- - лимфа түйіндері,
- - аш ішектің немесе асқазанның бөлігі.
Ұйқы безіне операциядан кейінгі болжам көптеген факторларға байланысты:
- - жұмыс әдісі,
- - науқастың операция алдындағы жағдайы қандай,
- - диспансерлік және емдеу шараларының сапасы,
- - дұрыс тамақтану және пациенттің белсенді күтімі.
Кисталарды, жедел панкреатитті, ұйқы безіндегі тастарды және басқа да патологиялық жағдайларды жою үшін операция жасалған және бүкіл ағзасы алынып тасталған немесе мүшенің тек бір бөлігі науқастың жалпы жағдайына және жалпы болжамға әсер етуді тоқтатпайды.
Мысалы, қатерлі ісікпен ауыратын операция рецидивтің дамуына қауіп төндіреді. Осы себепті мұндай операциядан кейін тірі қалу болжамы өте жоғары емес. Қатерлі ісікке шалдыққан науқастар үшін операциядан кейін жағымсыз белгілер пайда болса, қатерлі ісік ауруының қайталануы мен метастаздардың дамуын анықтайтын арнайы қосымша зерттеулер тағайындалады.
Ауру мен ұйқы безі хирургиясының аз зерттелген аймағының қараңғы орманында натуропатиялық дәрігерлер бізге үміт сәулесін ұсынады.
Аты аңызға айналған диетолог Арнольд Эрет 20 ғасырдың басында: «Барлық аурулар, тек табиғи емес тағамнан және артық тағамның әр грамынан туындайды», - деп жазды. ХХІ ғасырдың басында табиғи емес тағам қалай пайда болғанын ойлап көрші.
Аурулардан арылту үшін сізге шикі тамақ жегіш немесе вегетериандық болудың қажеті жоқ, сізге Эрет дәл осындай кітапта көрсеткен өмірлік тамақтану принциптерін ұстану керек.
Адамдар аурулардың себептерін кез-келген нәрсені - инфекциядан, ағзалардың кенеттен қабынуынан, туа біткен ақаулардан, бірақ тамақтан емес іздейді. Сондықтан, бүгінгі күні көптеген аурулардың себептері жұмбақ және түсініксіз. Медициналық энциклопедиядағы аурудың себептерін оқыңыз - олар әрқашан дерлік белгісіз.
Әдет дене қажеттілігінен он есе көп, ал қалаусыз тамақ көп жағдайда адамзатпен қатыгез әзіл ойнайды.
Кез-келген ауру адам ағзасында бөгде заттардың, яғни токсиндердің болуын білдіреді. Олардан құтылу бір уақытта қарапайым және қиын болуы мүмкін.
Қарапайымдық белгілі кеңестерде жатыр: ағзаны тазарту үшін тағам мөлшерін едәуір азайтыңыз. Тағам табиғи және табиғи болуы керек. Жаттығу денені тазарту процесін тездетеді. Күн ванналары денені сауықтыру үшін өте пайдалы. Ауа ванналары су ванналарынан маңызды емес, өйткені ауа тамақтану үшін денеге маңызды.
Ұйқы безіндегі операциядан кейінгі диета
Ұйқы безіне араласқаннан кейін өте маңызды сәт диета, сонымен қатар емдік тамақтану болып саналады. Араласқаннан кейін ас қорыту органдары толық жұмыс істей алмайды. Диетаны қолдану олардың жүктемесін азайтады. Диеталық мәзір мен оның ұзақтығын дәрігер жеке белгілейді.
Әдетте, аурулары мен патологиялары бар пациенттер тамақтың бұзылуына ықпал ететін ферменттер өндірісін арттыратын кез-келген өнімдерден бас тартуы керек. Ұйқы безіне жасалған операциядан кейін оның жұмысын дәрі-дәрмектермен қалпына келтіру керек. Дәрігеріңіз қандағы қантты қалыпқа келтіру үшін инсулин инъекциясын тағайындауы мүмкін. Сондай-ақ, дәрігерлер көбінесе A, E, K, D және B12 дәрумендерін тағайындайды.
Операциядан кейінгі медициналық тамақтану әдетте келесі кезеңдерден тұрады:
1) Жасанды тамақтану:
- зондты қолдану арқылы,
2) Тамақтанудың табиғи формасы.
Операциядан кейін жасанды тамақтану жақсы әсер етеді.
Бұл кезеңде диеталық терапия келесі кезеңдерден тұрады:
1 кезең. Тек 7-12 күн ішінде парентеральды тамақтану. Бұл кезеңнің ұзақтығы операцияның күрделілігіне байланысты.
2 кезең. Бұл кезең - табиғи тамақтануға көшу, мұнда олар ішінара парентералды тамақтануды пайдаланады.
3 кезең. Науқасқа толығымен табиғи диета тағайындалады. Пациенттердің ас қорыту органдарына жүктемені баяу арттыру керек:
- бірінші, бірінші аптада пациенттерге № 0 диета тағайындалады,
- кейін, екінші аптада олар №1а диетасын тағайындайды,
- келесі аптада №1b диетасына ауысу ұсынылады,
- келесі кезең екі айға дейін диетаның бірінші нұсқасын № 5p тағайындайды,
- содан кейін алты айдан бір жылға дейінгі мерзімде № 5p диетаның екінші нұсқасы тағайындалады.
Науқасты ауруханадан шығарғаннан кейін келесі өнімдерді қабылдауды шектеу керек:
- дәмдеуіштер мен дәмдеуіштер,
- ірі талшықты тағам.
Науқастың тамақтануында міндетті түрде ақуыздар, аз мөлшерде майлар, қант және көмірсулар болуы керек.
Операциядан кейінгі кезең ішінде пациент әр түрлі жағымсыз патологиялардың дамуына жол бермеу үшін қатаң медициналық бақылауда болуы керек.