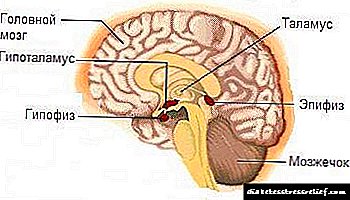
Диабеттік ретинопатия
Диабеттік ретинопатия - бұл үлкен калибрлі тамырлардың қатысуымен прекапиллярлық артериолалардың, капиллярлардың және посткапиллярлы венулалардың бастапқы зақымдануы бар микроангионатия. Ретинопатия микро-тамырлы окклюзия және ағып кету арқылы көрінеді. Клиникалық тұрғыдан диабеттік ретинопатия келесідей болуы мүмкін:
- патологиясы ішілік түрде шектелген фон (пролиферативті емес),
- пролиферативті, бұл патология тордың бетінде немесе одан тыс жерлерде таралады,
- прололиферативті, еріксіз пролиферативті формамен сипатталады.
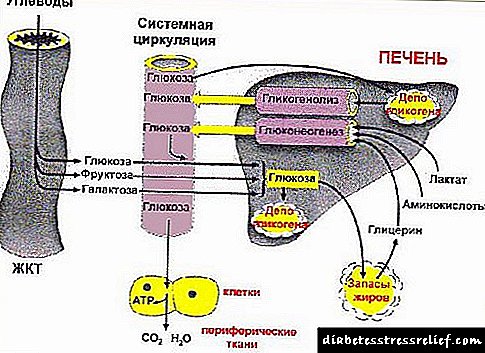
Қант диабеті - бұл эндогендік инсулин концентрациясының төмендеуіне және / немесе әсер етуіне байланысты екінші рет дамитын әртүрлі ауырлықтағы ұзақ мерзімді гипергликемиямен сипатталатын метаболикалық ауру. Қант диабеті инсулинге тәуелді немесе инсулинге тәуелді емес, әйтпесе 1 типті немесе 2 типті қант диабеті ретінде анықталады. Диабеттік ретинопатия 2 типті қант диабетімен (20%) салыстырғанда 1 типті қант диабетімен (40%) жиі кездеседі және 20 жастан 65 жасқа дейінгі адамдарда соқырлықтың негізгі себептерінің бірі болып табылады.
, , , , , , , , , , ,
Диабеттік ретинопатияның қауіп факторлары
Қант диабетінің ұзақтығы маңызды. қант 30 жасқа дейінгі науқастарда қант диабетін диагностикалау кезінде 10 жылдан кейін диабеттік ретинопатияның даму ықтималдығы 50%, 30 жастан кейін - 90% жағдайды құрайды. Диабеттік ретинопатия қант диабеті мен жыныстық жетілудің алғашқы 5 жылында сирек кездеседі, бірақ 2 типті қант диабеті бар науқастардың 5% -ында кездеседі.
Денедегі метаболикалық процестерді бақылаудың болмауы диабеттік ретинопатияның дамуы мен дамуының өте кең таралған себебі болып табылады. Жүктілік көбінесе диабеттік ретинопатияның тез дамуына ықпал етеді. Алдын ала болжамды факторларға сонымен қатар жүктілікке дейін негізгі аурудың жеткіліксіз бақылауы, жүктіліктің ерте кезеңдерінде кенеттен басталған емдеу және преэклампсия мен сұйықтықтың теңгерімсіздігі жатады. Бақылау жеткіліксіздігі бар артериялық гипертензия диабеттік ретинопатияның өршуіне және 1 және 2 типті қант диабетіндегі пролиферативті диабеттік ретинопатияның дамуына әкеледі. Жедел нефропатия диабеттік ретинопатия курсының нашарлауына әкеледі. Керісінше, бүйрек патологиясын емдеу (мысалы, бүйрек трансплантациясы) жағдайының жақсаруымен және фотокоагуляциядан кейін жақсы нәтижемен бірге жүруі мүмкін. Диабеттік ретинопатияның басқа қауіп факторлары темекі шегу, семіздік, гиперлипидемия.
Қарқынды метаболикалық бақылаудың артықшылықтары
- Диабеттік ретинопатияның дамуын кешіктіреді, бірақ алдын-алу емес.
- Жасырын диабеттік ретинопатияның дамуының баяулауы.
- Прололиферативті диабеттік ретинопатияның пролиферативті жағдайға өту жылдамдығының төмендеуі.
- Макулярлы ісінудің төмендеуі.
- Төмендетілген лазерлік коагуляция.
Диабеттік ретинопатияның патогенезі
Ретинопатияның патогенезі сетчатканың тамырларындағы патологиялық процестерге негізделген.
- капиллярлар. Олардың өзгерістері перициттердің жоғалуы, жертөле мембранасының жұқаруы, эндотелий жасушаларының зақымдалуы және көбеюі болып табылады. гематологиялық ауытқулар «монета бағаналары» белгілерінің деформациясы мен қалыптасуының жоғарылауымен, тромбоциттердің икемділігі мен агрегациясының төмендеуімен, оттегі тасымалының төмендеуімен түсіндіріледі.
Торлы капиллярлардың перфузиясының жетіспеушілігінің салдары - бұл бастапқы ортаңғы ортада пайда болатын ишемия. Ретинальды гипоксияның екі негізгі көрінісі:
- артериоладан венулаларға бағытталған капиллярлардың қатты окклюзиясымен («өшірулі») жүретін артериовенулярлы шунттар. Бұл өзгерістер жаңа тамырлармен сипатталатыны немесе қолданыстағы тамырлы каналдардың ашылғаны белгісіз, сондықтан оларды көбінесе интраретинальды-тамырлы ауытқулар деп атайды.
- неоваскуляризация реваскулярлауға тырысқан кезде тордың гипоксикалық тінінде қалыптасқан ангиопеялық заттардың (өсу факторларының) әсер ету себебі болып саналады. Бұл заттар тор қабығы мен оптикалық дискінің неоваскуляризациясына ықпал етеді, көбінесе ирис (ирис рубеозы). Өсудің көптеген факторлары оқшауланған, бірақ ең бастысы тамырлы эндотелийдің өсу факторы болып табылады.
Ішкі гематоретикалық тосқауылдың бұзылуы плазма компоненттерінің сетчаткаға ағуына әкеледі. Капиллярлардың қабырғаларының физикалық әлсіреуі, терінің немесе окклюзияның болуы мүмкін микроаневризмалар ретінде анықталған тамыр қабырғасының жергілікті қабықтың созылуына әкеледі.
Тамырлардың өткізгіштігінің жоғарылауының көрінісі - ішілік қан кету мен ісінудің дамуы, бұл диффузды немесе жергілікті болуы мүмкін.
- диффузиялық ретинальды ісіну - бұл капиллярлардың кеңеюі және бітелуі,
- жергілікті ретинальды ісіну - микроаневризмалардан және капиллярлардың үлкейтілген бөлімдерінен фокустық ағып кетудің нәтижесі.
Созылмалы жергілікті ретинальды ісіну сау сетчатка мен ісінудің ауысу аймағында қатты экссудаттың пайда болуына әкеледі. Липопротеидтер мен липидтермен толтырылған макрофагтардан құралған экссудат сақина түрінде микроваскулярлық ағу аймағын қоршайды. Ағып кетуді тоқтатқаннан кейін олар қоршаған ортадағы капиллярларға өздігінен сіңіп кетеді немесе фагоцитозға ұшырайды, процесс бірнеше айға, тіпті жылдарға созылады. Созылмалы ағу экссудаттың көбеюіне және холестериннің тұндырылуына әкеледі.
Полиполиферативті диабеттік ретинопатия
Микроаневризмалар ішкі ядролық қабатта локализацияланған және алғашқы клиникалық анықталатын бұзылулардың қатарына жатады.
- нәзік, дөңгеленген, қызыл нүктелер, негізінен фовеядан уақытша көрінеді. Егер олар қанмен қоршалған болса, онда олар қан кетуден ерекшеленбеуі мүмкін,
- перифокалды микроаневризмалары бар диабеттік ретинопатиядағы трипсиннің ретинальды талдауы:
- жоғары ұлғайту кезіндегі жасуша құрамы бар микроаневризмалар,
- ФАГ-тің микрофлуоресцентті нүктелері ашылады, олар аурудан тыс микроаневризмалар болып табылады, олардың мөлшері офтальмоскопиялық көріністермен салыстырғанда әдетте жоғары. Кейінгі фазаларда сұйықтықтың түсуіне байланысты диффузды гиперфлуоресценция көрінеді.
Қатты экссудаттар сыртқы плексиформ қабатында орналасқан.
- балауыз, салыстырмалы түрде айқын шеттері бар сары зақымданулар, кластерлерді және / немесе артқы полюсте сақиналар құрайды. Қатты экссудаттың (сақиналы экссудат) сақинасының ортасында микроаневризмалар жиі анықталады. Уақыт өте келе олардың саны мен мөлшері артады, бұл патологиялық процеске қатысуымен фовеяға қауіп төндіреді,
- Фаг, хороидтің фондық флуоресценциясының тежелуіне байланысты гипофлуоресценцияны анықтайды.
Ретинальды ісіну негізінен сыртқы плексиформ мен ішкі ядролық қабаттар арасында локализацияланған. Кейінірек ішкі плексиформа қабаты және жүйке талшықтарының қабаты тордың ісінуіне дейін бүкіл қалыңдығына дейін қатысуы мүмкін. Февада сұйықтықтың одан әрі жиналуы кистаның пайда болуына әкеледі (кисталық макулярлы ісіну).
- Голдманн объективін қолдана отырып, көлбеу шамды көргенде,
- Фаг ретинальды капиллярлардың ағып кетуіне байланысты кеш гиперфлуоресценцияны анықтайды.
- интраретинальды қан кетулер капиллярлардың веноздық ұштарынан көрінеді және сетчатканың ортаңғы қабаттарында орналасады. Бұл қан кетулер нүктелі, қызыл түске ие және белгісіз конфигурацияға ие,
- Торлы қабықтың нерв талшықтары қабатында қан кетулер, олардың формуласын «жалынның тілдері» түрінде анықтайтын, беткей прекапиллярлы артериолалар пайда болады.
Пролиферативті диабеттік ретинопатиясы бар науқастарды басқару тактикасы
Пролиферативті емес диабеттік ретинопатиясы бар емделушілер емдеуді қажет етпейді, бірақ жыл сайынғы тексеру қажет. Қант диабетін оңтайлы бақылаудан басқа, байланысты факторларды (артериялық гипертензия, анемия және бүйрек аурулары) ескеру қажет.
Преполиферативті диабеттік ретинопатия
Прололиферативті диабеттік ретинопатияда прололиферативті емес диабеттік ретинопатияда қауіпті таралудың белгілерінің пайда болуы. Преполиферативті диабеттік ретинопатияның клиникалық белгілері FLG-де анықталмаған ретинаның гипофлуоресценциясының қарқынды аймақтары түрінде анықталған прогрессивті торлы ишемияны көрсетеді (капилляр «өшірулі»). Пролиферацияның даму қаупі фокальды өзгерістер санына тура пропорционалды.
Преполиферативті диабеттік ретинопатияның клиникалық ерекшеліктері
Мақта тәрізді ошақтар - бұл препапиллярлық артериолалардың окклюзиясына байланысты ретинальды жүйке талшықтары қабатындағы жүрек соғысының жергілікті бөлімі. Аксонға тасымалданатын материалдың аксондарда жинақталуымен аксоплазмалық токтың үзілуі (аксоплазмалық стаз) ошақтарға ақшыл реңк береді.
- белгілері: кіші, ақшыл, мақта тәрізді үстіңгі ошақтар, төменгі қан тамырларын жабатын, көздің торын экватордан кейінгі аймағында клиникалық түрде анықталған, жүйке талшықтарының қабатының қалыңдығы оларды көруге жеткілікті,
- ФАГ-да короидтің фондық флуоресценциясының тежелуіне байланысты жергілікті гипофлуоресценция анықталады, көбінесе көрші жетілмеген капиллярлардың көршілес бөліктерімен бірге жүреді.
Интраретинальды қантамырлық бұзылулар торлы артериоладан венулаларға дейін дамып, капилляр төсегінен өтіп кетеді, сондықтан олар көбінесе капиллярлық қан ағымының үзілген жерлерінің жанында анықталады.
- белгілері: артериолалар мен венулаларды қосатын нәзік қызыл жолақтар, жалпақ жаңадан пайда болған торлы тамырлардың жергілікті бөлімдері пайда болады. Интраретинальды қан тамырлары бұзылыстарының басты ерекшелігі - олардың тор қабығында орналасуы, үлкен тамырларды кесіп өту мүмкін еместігі және фагта терлеудің болмауы,
- Фаг капиллярлық қан ағымының үзілуінің көршілес аймақтарымен байланысты жергілікті гиперфлуоресценцияны көрсетеді.
Веноздық бұзылулар: кеңею, ілмектердің пайда болуы, «бисер» немесе «розарий» түріндегі сегменттеу.
Артериялық бұзылулар: қысылу, «күміс сым» белгісі және облитерация, бұл оларды орталық тор артериясының окклюзиясына ұқсас етеді.
Геморрагияның қара дақтары: оның ортаңғы қабаттарында орналасқан геморрагиялық ретинальды инфаркттар.
Преполиферативті диабеттік ретинопатиясы бар науқастарды басқару тактикасы
Прололиферативті диабеттік ретинопатия жағдайында пролиферативті диабеттік ретинопатияның даму қаупіне байланысты арнайы бақылау қажет, егер динамикада байқау мүмкін болмаса немесе жұптастырылған көздің көру қабілеті пролиферативті диабеттік ретинопатияға байланысты жоғалмаса, фотокоагуляция көрсетілмейді.
Диабеттік макулопатия
Қант диабетімен ауыратын науқастарда, әсіресе, 2 типті қант диабетімен ауыратын науқастардың көру қабілетінің бұзылуының негізгі себебі - қабырға ісінуі, қатты экссудаттың немесе ишемияның тұнбасы (диабеттік макулопатия).
Диабеттік макулопатияның жіктелуі
Жергілікті экссудативті диабеттік макулопатия
- белгілері: перифовеальды қатты экссудаттардың толық немесе толық емес сақинасымен сүйемелденетін тордың айқын шектелген қалыңдауы,
- PHA терлеудің және жақсы макулярлы перфузияның салдарынан кеш жергілікті гиперфлуоресценцияны анықтайды.
Диффузды экссудативті диабеттік макулопатия
- белгілері: көздің торлы қабатының диффузиялық қоюлануы, бұл цистикалық өзгерістермен бірге жүруі мүмкін. Ауыр ісінуімен облитация кейде фовеяны локализациялауға мүмкіндік бермейді,
- FAG терлеудің салдарынан микроаневризмалардың көп нүктелік гиперфлуоресценциясын және кеш диффузды гиперфлуоресценцияны анықтайды, бұл клиникалық тексерумен салыстырғанда айқынырақ. Кистикалық макулярлы ісіну болған кезде «гүл жапырақшасы» түрінде сайт анықталады.
Ишемиялық диабеттік макулопатия
- белгілері: салыстырмалы түрде қауіпсіз февеямен көру қабілетінің төмендеуі, көбінесе препролиферативті диабеттік ретинопатиямен байланысты. Қан кетудің қара дақтарын анықтауға болады,
- Фаг февада жетілмеген капиллярларды анықтайды, олардың ауырлығы әрдайым көру өткірлігінің төмендеу дәрежесіне сәйкес келмейді.
Перфузионды емес вирус капиллярларының басқа бөлімдері көбінесе артқы полюсте және шеткері аймақта болады.
Аралас диабеттік макулопатия ишемияның және экссудацияның белгілерімен сипатталады.
, , , , , , , ,
Клиникалық маңызы бар макулярлы ісіну
Клиникалық маңызы бар макулярлы ісіну келесі белгілермен сипатталады:
- Ортаңғы қабықтан 500 мкм-ге дейінгі ретинальды ісіну.
- Қатты экссудат орталық фовадан 500 мкм-ге дейін болады, егер олар оның айналасында торшаның қалыңдауымен жүрсе (500 мкм-ден асуы мүмкін).
- 1 DD (1500 мкм) немесе одан асатын ретинальды ісіну, б.а. кез-келген ісіну аймағы орталық қабықтан 1 КД шегінде болуы керек.
Клиникалық тұрғыдан маңызды макулярлы ісіну көру өткірлігіне қарамастан лазерлік фотокоагуляцияны қажет етеді, өйткені емдеу көру қабілетінің жоғалуын 50% төмендетеді. Көру функциясын жақсарту сирек кездеседі, сондықтан емдеу профилактикалық мақсатта тағайындалады. Терлеу аймағын және мөлшерін анықтау үшін емдеуден бұрын фазаны жүргізу керек. Фовеяда жетілмеген капиллярларды анықтау (ишемиялық макулопатия), бұл нашар болжамдық белгі және емдеуге қарсы көрсеткіш.
Жергілікті лазерлік коагуляция орталық февадан 500-3000 мкм локализацияланған қатты экссудат сақиналарының ортасындағы микроаневризмалар мен микро-тамыр бұзылыстарына лазерлік коагуляцияны қолдануды қамтиды. Коагуляция мөлшері 50-100 мкм, ұзақтығы 0,10 секунд және микроаневризмалардың жұмсақ түссізденуін немесе қараңғылануын қамтамасыз ететін жеткілікті қуат. Орталық февадан 300 мкм-ге дейінгі ошақтарды емдеу клиникалық мәні бар макулярлы ісінумен, алдыңғы емделуіне және көру өткірлігіне қарамастан 6/12-ден төмен. Мұндай жағдайларда экспозиция уақытын 0,05 секундқа дейін қысқарту ұсынылады; б) треллизленген лазерлік коагуляция орталық фовадан 500 мкм-ден астам және оптикалық нерв басының уақытша шетінен 500 мкм-ге дейінгі қашықтықта орналасқан сетчатканың диффузды қоюлану аймақтарында болған кезде қолданылады. Коагуляциялардың мөлшері 100-200 мкм, экспозиция уақыты 0,1 сек. Олар өте ашық түсті болуы керек, олар 1 коагуляцияның диаметріне сәйкес келетін қашықтықта белгіленеді.
Нәтижелер Шамамен 70% жағдайда визуалды функциялардың тұрақтануына қол жеткізуге болады, 15% - жақсару, ал 15% жағдайда - кейінгі нашарлау. Ісінудің шешімі 4 айдың ішінде пайда болады, сондықтан осы кезеңде қайта емдеу көрсетілмейді.
Нашар болжау факторлары
Фовеяны жабатын қатты экссудат.
- Макуланың диффузды ісінуі.
- Макуланың цистикалық ісінуі.
- Аралас экссудативті-ишемиялық макулопатия.
- Қарау кезінде ауыр ретинопатия.
Қалыңдатылған және тығыздалған артқы гиалоидты мембранадан өтетін тангенциалды тартумен байланысты макулярлы ісіну үшін pars plana vitrectomy көрсетуге болады. Мұндай жағдайларда лазермен емдеу макулярлы тартымды хирургиялық алып тастауға қарағанда тиімді емес.
, , , ,
Пролиферативті диабеттік ретинопатия
Бұл диабетпен ауыратын науқастардың 5-10% -ында кездеседі. 1 типті қант диабетімен ауыру қаупі жоғары: 30 жылдан кейін ауру деңгейі 60% құрайды. Көмектесуші факторлар - каротид артерияларының окклюзиясы, постероидтық жасушаның бөлінуі, миопия және оптикалық атрофия.
Пролиферативті диабеттік ретинопатияның клиникалық ерекшеліктері
Пролиферативті диабеттік ретинопатияның белгілері. Неоваскуляризация пролиферативті диабеттік ретинопатияның көрсеткіші болып табылады. Жаңадан пайда болған тамырлардың таралуы оптикалық жүйке дискісінен 1 ДҚ дейінгі қашықтықта (диск аймағындағы неоваскуляризация) немесе негізгі тамырлардың бойымен (дискінің сыртындағы неоваскуляризация) пайда болуы мүмкін. Екі нұсқа да мүмкін. Пролиферативті диабеттік ретинопатияның дамуы көздің торының төрттен бір бөлігінен көп емес құйылуымен басталады. Оптикалық нерв дискісінің айналасында ішкі шекаралық мембрананың болмауы осы аймақтағы неоплазмаға бейімділікті ішінара түсіндіреді. Жаңа тамырлар көбінесе тамырлардан шыққан эндотелиалды пролиферация түрінде пайда болады, содан кейін олар ішкі шекараның мембранасының ақауларын кесіп өтеді, олардың тіректері ретінде қызмет ететін тамырлы дененің артқы беті мен тор қабығында орналасады.
Фаг. Диагноз қою үшін талап етілмейді, бірақ ангиографияның алғашқы кезеңдерінде неоваскуляризацияны анықтайды және неофаскулярлы тіндерден бояудың белсенді терлеуіне байланысты кейінгі фазаларда гиперфлуоресценцияны көрсетеді.
Пролиферативті диабеттік ретинопатияның белгілері
Пролиферативті диабеттік ретинопатияның ауырлығы жаңадан пайда болған тамырлардың ауданын оптикалық дискінің ауданымен салыстыру арқылы анықталады:
Дискіні Neovascularization
- Орташа - өлшемі 1/3 DD-тан аз.
- Жарияланған - өлшемі 1/3 DD.
Дискіден тыс неоваскуляризация
- Орташа - өлшемі 1/2 DD-тан аз.
- Жарияланған - өлшемі 1/2 DD.
Жаңадан пайда болған тамырларды мұнараға айналдыру жалпақ тамырларға қарағанда лазерлік өңдеуге аз әсер етеді.
Неоваскуляризациямен байланысты фиброз қызығушылық тудырады, өйткені айтарлықтай талшықты пролиферациямен, қан кету ықтималдығы аздығына қарамастан, ретинальды сетчатканы бөліп алу қаупі жоғары.
Преметральды (субхиалоидті) және / немесе сығынды ішіндегі қан тамырлары болуы мүмкін, көру қабілеттілігін төмендету үшін маңызды қауіп факторы болып табылады.
Емделмеген кезде алғашқы 2 жыл ішінде көру қабілетінің едәуір төмендеу қаупінің жоғарылау сипаттамалары:
- Геморрагиясы бар дискінің аймағында қалыпты неоваскуляризация қауіптің 26% құрайды, ол емделуден кейін 4% -ға дейін азаяды.
- Қан кетусіз диск аймағында ауыр неоваскуляризация қауіптің 26% құрайды, емделуден кейін 9% -ға дейін төмендейді.
Оптикалық дискіні жоғарылатумен ауыр неоваскуляризация
- Геморрагиясы бар диск аймағындағы ауыр неоваскуляризация қауіптің 37% құрайды, емдеуден кейін 20% -ға дейін төмендейді.
- Геморрагиялық дискінің сыртындағы ауыр неоваскуляризация қаупінің 30% құрайды, емдеуден кейін 7% -ға дейін төмендейді.
Егер бұл критерийлер сәйкес келмесе, фотокоагуляциядан бас тарту және науқасты әр 3 ай сайын қарау ұсынылады. Алайда, іс жүзінде, офтальмологтардың көпшілігі неоваскуляризацияның алғашқы белгісінде де лазерлік фотокоагуляцияға жүгінеді.
Диабеттік көздің зақымдалуының асқынулары
Диабеттік ретинопатияда көру қабілеті үшін қауіпті асқынулар лазермен емделмеген немесе нәтижелері қанағаттанарлықсыз немесе жеткіліксіз болған науқастарда кездеседі. Мүмкін, келесі немесе басқа асқынулардың дамуы.
Олар сығынды немесе ретрогалоидты кеңістікте болуы мүмкін (претинальды қан кетулер) немесе біріктірілген. Претинальды қан кетулер жарты ай түрінде болады, олардан кейінгі буынның бөлінуімен демаркация деңгейі қалыптасады. Кейде преретинальды қан кетулер ағзаға енуі мүмкін. Мұндай қан кетулердің резорбциясы претинальді қан кетулерге қарағанда ұзаққа созылады. Кейбір жағдайларда қанның жиналуы және сығылуы жасуша денесінің артқы бетінде «уылдырық тәрізді мембрананың» пайда болуымен жүреді. Науқастарға қан кету шамадан тыс физикалық немесе басқа стресстен, гипогликемиядан немесе көздің тікелей зақымдануынан пайда болатындығы туралы ескерту керек. Алайда ұйқы кезінде қан кету жиі кездеседі.
Ретинальды тартылыс отряды
Бұл фиброваскулярлық синтездің үлкен аудандарындағы фиброваскулярлы мембраналардың үдемелі жиырылуымен көрінеді. Қант диабетімен ауыратын науқастарда артқы веноздық отряды біртіндеп жүреді, әдетте ол толық емес, бұл фиброваскулярлық пролиферация аймағымен вегроустың кортикальды бетін күшті жабыстырумен байланысты.
Стационарлы ветреоретралды тартылудың келесі түрлері ретинальды бөлінуге әкеледі:
- алдыңғы сегменттен созылатын фиброваскулярлық мембраналар, әдетте, тамырлы тамырдың алдыңғы жағынан жаппай тамырлы жүйемен үйлескенде, антеропостерорлы тартылыс пайда болады.
- көпір тарту - алдыңғы сегменттің жартысынан екіншісіне созылатын фиброваскулярлық мембраналардың жиырылу нәтижесі. Бұл осы нүктелер аймағында кернеуге алып келеді және тартылыс күшінің бағытына байланысты немесе басқа жолмен макуланың дискке қатысты жылжуын немесе кернеу жолақтарының пайда болуын тудыруы мүмкін.
Диабеттік ретинопатияның басқа асқынулары
Қабыршақты vitreous-тың артқы бетінде дамуы мүмкін бұлтты қабықтар уақытша арка аймағында торды жоғарыдан төменге қарай тартады. Мұндай фильмдер көздің көру қабілетінің бұзылуымен макуланы толығымен жаба алады.
- Фондус өзгермейді.
- Кіші қан кетулермен және / немесе қатты экссудаттары бар орташа прололиферативті диабеттік ретинопатия февеядан 1 КД артық.
Жоспарланған офтальмологқа жолдама
- Негізгі уақытша арка бойымен сақина түрінде қатты экссудат депозиттері бар пролиферативті диабеттік ретинопатия, бірақ фовеяға қауіп төндірмейді.
- Макулопатиясыз пролиферативті диабеттік ретинопатия, бірақ оның себебін анықтау үшін көру қабілетінің төмендеуі.
Офтальмологқа ертерек жүгіну
- Қатты экссудаттың және / немесе қан кетудің 1 DD фове ішінде болатын пролиферативті диабеттік ретинопатия.
- Макулопатия
- Преполиферативті диабеттік ретинопатия.
Офтальмологқа жедел жолдау
- Пролиферативті диабеттік ретинопатия.
- Претинальді немесе веналық қан кетулер.
- Иристің рубеозы.
- Ретинальды отряды.
, , ,
Диабеттік ретинопатияны емдеу
Панретинальды лазерлік коагуляциямен емдеу жаңадан пайда болған тамырлардың қоздырғышын қоздыруға және қан тамырларының қан кетуіне немесе тракциональды тордың бөлінуіне байланысты көру қабілетінің жоғалуын болдырмауға бағытталған. Емдеу көлемі пролиферативті диабеттік ретинопатияның ауырлығына байланысты. Аурудың қалыпты ағымында коагулаттар бір-бірінен төмен қуаттылықта дәйекті түрде қолданылады, неғұрлым айқын процесс немесе рецидивтер болса, коагулаттар арасындағы қашықтық қысқарып, күші артуы керек.
Бастапқы офтальмологтар панфундоскопты жақсырақ қолданады. үш айналы Goldmann объективінен гөрі үлкенірек үлкейту. соңғысын қолданған кезде жағымсыз салдары бар сәтсіз фотокоагуляция ықтималдығы жоғары.
- коагуляция мөлшері пайдаланылатын контакт линзасына байланысты. Голдманн объективімен коагулий мөлшері 500 мкм, ал панфундоскоппен - 300-200 мкм,
- экспозиция уақыты - жұмсақ коагуляцияны қолдануға мүмкіндік беретін қуатта 0,05-0,10 секунд.
Диабеттік ретинопатияның алғашқы емі 2000-3000 коагулаттарын шашыраңқы ретпен артқы сегменттен бағытта бір-екі сеанста тордың перифериясын қамти отырып жүргізеді, бір сессиямен шектелген панретинальды лазерлік коагуляция асқынудың жоғары қаупімен байланысты.
Әр сеанс кезінде емдеу көлемі пациенттің ауырсыну шегі мен оның шоғырлану қабілетімен анықталады. Көптеген пациенттер үшін жергілікті көз тамшысының анестезиясы жеткілікті, бірақ парабулбар немесе субтенон анестезиясы қажет болуы мүмкін.
Әрекеттер тізбегі келесідей:
- 1-қадам. Диск жанында, төменгі аркада төмен.
- Қадам 2. Шеміршектердің араласу қаупінің алдын алу үшін макула маңында қорғаныс тосқауылы жасалады. Тұрақты неоваскуляризацияның негізгі себебі - емдеудің жеткіліксіздігі.
Инволюция белгілері - бұл неоваскуляризацияның регрессиясы және қаңырап бос қалған тамырлардың немесе талшықты тіндердің пайда болуы, кеңейтілген тамырлардың жиырылуы, ретинальды қан кетулердің сіңуі және дислокацияның төмендеуі. Ретинопатияның теріс динамикасы жоқ көптеген жағдайларда тұрақты көру қабілеті сақталады. Кейбір жағдайларда алдын-ала нәтижеге қарамастан, преполиферативті диабеттік ретинопатия қайталанады. Осыған байланысты 6-12 ай аралығындағы науқастарды қайта тексеру қажет.
Панретинальды коагуляция фиброваскулярлық процестің тамырлы компонентіне ғана әсер етеді. Талшықты ұлпаның пайда болуымен жаңадан пайда болған тамырлардың регрессиясы жағдайында қайталама емдеу көрсетілмейді.
Рецидивті емдеу
- бұрын өндірілген нүктелер арасындағы алшақтықта коагулаттарды қолдана отырып қайталанған лазерлік коагуляция,
- торлы қабықтың алдыңғы аймағындағы криотерапия бұлыңғыр медиа әсерінен көздің көру қабілетінің нашарлауына байланысты қайталанған фотокоагуляция мүмкін болмаған кезде көрсетіледі. Сонымен қатар, ол панретинальды лазерлік коагуляциядан өтпеген торшаның аймағында әрекет етуге мүмкіндік береді ..
Науқастарға панретинальды лазерлік коагуляция әртүрлі деңгейдегі көру аймағының ақауларын тудыруы мүмкін екенін түсіндіру керек, бұл автомобильді басқаруға ақылға қонымсыз қарсы көрсеткіш.
- Қадам 3. Диск садақынан бастап, алдыңғы аймақтағы араласуды аяқтау.
- Қадам 4. Шеткері аяғына дейін лазеркоагуляция.
Біршама айқын пролиферативті диабеттік ретинопатия кезінде алдымен тордың төменгі жартысына интервенция жасау ұсынылады, өйткені қан тамырлары ағзасында қан кету кезінде бұл аймақ жабық болады, бұл әрі қарай емдеуді мүмкін емес етеді.
Кейінгі басқару тактикасы
Бақылау әдетте 4-6 апта. Диск жанындағы ауыр неоваскуляризация жағдайында неоваскуляризацияны толық жою қиын болғанына және ертерек хирургиялық емдеуді қажет ететіндігіне қарамастан, жалпы коагуляцияларының саны 5000 және одан да көп болатын бірнеше сессия қажет болуы мүмкін.