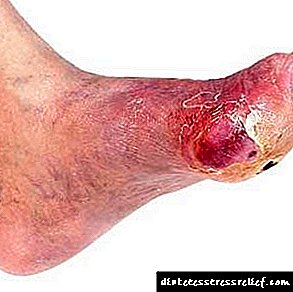
Ұйқы безінің кисталары мен фистулалары
Ұйқы безінің жұтқыншақтары бездің каналдары сыртқы ортамен немесе ішкі ағзалармен патологиялық хабарламалары деп аталады.
Жұтқыншақтың аузы теріде ашылғанда және іштегі қуыс мүшемен байланысқанда ішкі асқазан бар (асқазан, аш ішек немесе тоқ ішек). Олар толық және толық емес болуы мүмкін.
Түтіктің проксимальды бөлігіне (толық фистула) кедергі келтіргенде, барлық ұйқы безінің шырыны сыртқа шығарылады. Толық емес жұтқыншақпен ұйқы безі шырынының негізгі бөлігі табиғи түрде он екі елі ішекке ағады және оның тек бір бөлігі жұдырықпен бөлінеді.
асқазан безінің сыртқы фистулалары көбінесе іштің ашық жарақатынан кейін немесе өзекшелерінің ашылуымен бірге безде жасалған операциядан кейін пайда болады. Ішкі фистулалар, әдетте, көрші органның қабырғасына өтетін бездегі деструктивті өзгерістердің нәтижесі (өткір панкреатит, ұйқы безінің кистасының енуі және перфорациясы).
Клиника және диагностика
панкреатикалық сыртқы фистулалар үшін фистуланың сыртқы саңылауы арқылы ұйқы безінің шырынын шығару тән. Шығару мөлшері фистула түріне байланысты. Толық жұтқыншақпен (сирек кездесетін) күніне 1,5 л дейін шырын шығарылады, толық емес, көбінесе бірнеше тамшы. Бездегі және жұтқыншақтың қабырғаларындағы деструктивті және қабыну өзгерістерінің ауырлығына байланысты таза ұйқы безі шырыны немесе қан мен ірің аралас қоспасы бар ұйқы безінің шырыны бөлінеді.
Ұйқы безінің шырынын көп мөлшерде сыртқа шығаруына байланысты аяқталмаған жұтқыншақтармен терінің макерациясы өте тез дамиды. Ұйқы безінің шырынын едәуір жоғалту науқастың жағдайының күрт нашарлауына, ақуыздың, май мен көмірсулар алмасуының күрт бұзылуына, судың, электролиттердің және қышқыл негізінің бұзылуына әкеледі. Көбінесе бұл жоғалтулар деградацияға, сарқылуға, адинамияға және ауыр жағдайларда комаға әкеледі.
Ішкі фистулалармен асқазанның немесе ішектің люменінде пацреатикалық шырынның шығуы орын алады. Осыған байланысты сыртқы фистулаларға тән ауыр патофизиологиялық өзгерістер болмайды.
Сыртқы фистулаларды диагностикалау үлкен қиындық емес. Соңғы диагноз бөлінген фистуладағы ұйқы безі ферменттерінің құрамын зерттеу арқылы расталады. Диагнозды нақтылау үшін фистулографияны қолдану керек. Егер фистулографиялық контраст ұйқы безінің жолдарын толтырса, диагноз күмән тудырмайды.
толық емес фистулалар, әдетте, консервативті емнің әсерінен жабылады, оған жалпы жағдайды жақсартуға, сарқылумен және деградациямен күресуге бағытталған шаралар кіреді.
Бездің секреторлық белсенділігін төмендету үшін цитостатиктер, антиспазмодиктер және ұйқы безі шырынын шығаруды шектейтін арнайы диета тағайындалады (ақуыздарға бай және көмірсуларға бай).
Жергілікті емдеу фистула айналасындағы теріні мұқият күту, оның майдануын болдырмау және фистуланың қуысына дренажды енгізуден тұрады, олардың көмегімен протеолитикалық ферменттерді белсендіру үшін фистула сүт қышқылының әлсіз ерітіндісімен жуылады. Толық емес фистулалар консервативті емнің әсерінен әдетте бірнеше айға жабылады.
Толық фистулалармен хирургиялық емдеу көрсетіледі. Ең көп таралған операция түрлері: жұдырықтың экскрипциясы, қалыптасқан фистуланың асқазанға немесе аш ішекке ішектенуі, патологиялық процесстен зардап шеккен дистальді ұйқы безінің резекциясы кезінде фистуланың экссудациясы.
Гастроэнтерология - ұйқы безінің кисталары мен фистулалары
Ұйқы безінің кисталары мен фистулалары - Гастроэнтерология
Ұйқы безінің кисталары мен фистулалары сирек емес. Циста дегеніміз - ішіндегі сұйықтық бар капсулалар. Олар бездің өзінде, сондай-ақ қоршаған тіндерде болады. Бұл ауру кез-келген жаста және жынысына қарамастан кездеседі. Ұйқы безінің кисталары - ұжымдық түсінік.
Цисталар бірнеше түрге бөлінеді:
- Туа біткен. Бұларға ұйқы безінің тіндерінің, сондай-ақ түтік жүйесінің бұзылуы нәтижесінде пайда болған кисталар жатады.
- Сатып алынды.
- Алынған кисталар өз кезегінде ұстап қалу, азып-тозу, көбею, паразиттік болып бөлінеді.
- Сақтау кисталары бездің экскреторлық арналарын қатаңдату нәтижесінде, сондай-ақ олар тастармен немесе ісіктермен бітелгенде пайда болады.
- Дегеративті кисталар ұйқы безінің некрозы кезінде, қан кетуден, жарақаттан кейін немесе ісік процесі кезінде ұйқы безінің тіндеріне зақым келтіру нәтижесінде дамиды.
- Пролиферативті кисталар - бұл іш қуысы. Бұл цистаденокарцинома және цистаденомалар.
- Паразиттік кисталар огнизмді эхинококк және цистицеркамен жұқтырған кезде пайда болады.
Қабырғаларының құрылымына байланысты киста.
Оның қабырғаларының құрылымына байланысты жалған және шынайы панкреатикалық кисталар бар. Шынайы кисталар туа біткен дисонтогенетикалық кисталар, цистаденомалар және цистаденокарциналар, сатып алынған ұстап қалу кисталары. Шынайы кисталар барлық бездің кисталарының 20% құрайды. Оның басты ерекшелігі - эпителиальды төсемнің болуы, оның ішкі бетінде болады. Шынайы кисталардың мөлшері жалғанға қарағанда әлдеқайда үлкен. Хирургтардың кейбір кисталары нақты табуға айналады.
Жалған кистаның қабырғалары перитонеум мен талшықты тіндердің тығыздалған. Нағыз кистадан айырмашылығы, жалғанның ішінде эпителиалды қаптама болмайды. Ішінде жалған кисталар түйіршіктеу тінімен жабылған. Қуысында некротикалық ұлпалары бар сұйықтық бар. Бұл сұйықтық басқа сипатқа ие. Әдетте, бұл іріңді және серозды экссудат, құрамында қан қоспалары мен тромбтар бар, ұйқы безінің шырыны да болуы мүмкін. Ұйқы безінің басында, денесінде және құйрығында жалған кист пайда болады. Кистадағы сұйықтықтың мөлшері кейде 1-2 литрге немесе одан да көпке жетеді. Үлкен кист жиі әртүрлі бағытта таралады. Ол кішігірім жасуша бағытында алға және жоғары орналасуы мүмкін, ал бауыр итеріп, асқазан төмен түседі. Киста сонымен бірге асқазанның өзегін итеріп, асқазан-ішек байламына қарай жүре алады және көлденең тоқ ішек төмен қарай жылжиды.
Ірі кисталар.
Үлкен ұйқы безінің кисталары әдетте ешқандай белгілері болмаса ағып кетеді. Егер олар киста едәуір ұлғайып, көрші мүшелерді қыса бастаса пайда болады. Кистаның жалпы белгілері іштің жоғарғы бөлігіндегі ауырсыну, диспепсиялық белгілер пайда болады, жалпы жағдайы бұзылған, әлсіздік пайда болады, адам салмағын жоғалтады, дене температурасы көтеріледі. Пальпация кезінде іштегі ісік тәрізді пальпация жасалады.
Науқас түтіккен, тұрақты ауырсынуды, кейбір жағдайларда пароксизмальды ауырсынуды бастайды. Олар белдеуде, жарылып жатыр, ал науқас бүгілген немесе тізе-шынтақ позициясын қабылдауға мәжбүр. Ең қатты ауырсыну киста күн плексусы мен целиакты басқанда пайда болады. Бірақ әлі де үлкен кисталармен ауырсыну аздап байқалады, пациенттер эпигастрий аймағында қысылу сезімдеріне шағымданады. Көбінесе диспепсиялық белгілер - жүрек айну, кейде құсу, сондай-ақ тұрақсыз нәжіс.
Зерттеу кезінде негізгі симптом - бұл ісіктің пайда болуы. Егер киста үлкен болса, оны алғашқы тексеруде анықтауға болады. Шектері анық, формасы сопақ немесе дөңгелек, кистаның беті тегіс. Локализацияға байланысты ісік тәрізді қалыптастыру кіндік аймағында, эпигастрийде, сонымен қатар сол және оң жақ гипохондрияда анықталады.
Кистаның асқынуы.
Ұйқы безінің кистасының ең айқын асқынулары - бұл оның қуысындағы қан кетулер, іріңді процестер, кисталар, сыртқы және ішкі фистулалар, көрші мүшелерді сығып алғаннан кейін пайда болатын түрлі бұзылулар, перитониттің кейінгі дамуымен.
Диагноз қою үшін аурудың клиникалық белгілері ескеріліп, арнайы зерттеу әдістері жүргізіледі. Қанда және зәрде ұйқы безі ферменттерінің көбеюі байқалады. Компьютерлік томография, оның ішінде ультрадыбыстық сканерлеу сұйықтыққа толы тығыз құрылысты анықтауға көмектеседі.
Емдеу хирургиялық жолмен жүргізіледі. Ұйқы безінің киста әсер еткен бөлігі резекцияланған. Псевдоцисттермен дренаж операциялары қолданылады.
Ұйқы безінің жұтқыншақтары.
Панкреатикалық фистулалар - бұл ұйқы безінің ішкі мүшелерімен немесе сыртқы ортамен байланысты патологиялық хабарламалары. Жұтқыншақ аузы теріде пайда болған кезде сыртқы, ал фистула қуыс мүшелермен (кіші және тоқ ішек немесе асқазанмен) байланысқан кезде сыртқы болады. Фистулалар толық және толық емес. Толық жұтқыншақпен ұйқы безі шырыны фистула арқылы сыртқа шығарылады. Аяқталмаған фистула ұйқы безінің шырыны он екі елі ішекке және ішінара фистула арқылы ағып кетуімен сипатталады.
Көбінесе фистулалар іш қуысы жарақат алған кезде немесе ұйқы безі операциясынан кейін, оның каналдары ашылғаннан кейін пайда болады. Ішкі фистулалар іргелес органның қабырғасына өтетін ұйқы безінің өзгеруіне байланысты пайда болады (панкреатитпен, ұйқы безінің кистасының перфорациясы және енуімен).
Толық жұдырықпен хирургиялық емдеу жасалады. Операцияның негізгі түрлері - бұл жұтқыншақтың экссудациясы, қалыптасқан фистуланы асқазанға немесе аш ішекке тігу. Фистула зақымдалған ұйқы безімен бірге шығарылады.
Созылмалы панкреатит
Созылмалы панкреатит (СП) - бұл ұйқы безінің созылмалы қайталанатын қабыну ауруы, ағзаның безді ұлпасының прогрессивті атрофиясына, паренхиманың жасушалық элементтерінің дәнекер тінінің орнына, ішек жолдарының зақымдалуына, ауырсыну мен экзогенді және эндокриндік бездердің жұмысының жоғалуына әкеледі.
Соңғы онжылдықтарда созылмалы панкреатиттің таралуы күшейіп, үлкен медициналық және әлеуметтік мәнге ие болды.
Панкреатиттің себептері және оның пайда болуына ықпал ететін факторлар. Панкреатитті тудыратын немесе оның пайда болуына ықпал ететін 140-тан астам фактор белгілі. Алайда, хирургиялық науқастардың көпшілігінде панкреатит үш негізгі фактормен байланысты, олардың әрқайсысы аурудың жедел және созылмалы түрінде де этиологиялық рөл атқара алады. Бұл факторлар (маңыздылығы бойынша):
- 1) алкогольді ұзақ және шамадан тыс пайдалану (алкоголизм),
- 2) ұйқы безіне іргелес органдардың аурулары, ең алдымен өт жолдары (холелитиаз), он екі елі ішек аурулары, т.б.
- 3) ұйқы безінің зақымдануы, соның ішінде операция ішінде.
Соған сендім маскүнемдік СП-ның шамамен 3/4 жағдайы байланысты және алкоголизмнің таралуының, әсіресе біздің елімізде тез өсуі, соңғы онжылдықтарда, әсіресе жас және орта жастағы ер адамдарда панкреатиттің күрт өсуін анықтайды.
Өт тас ауруы - Орта жастағы және егде жастағы әйелдерде басым рөл атқаратын панкреатиттің екінші маңызды себебі. Дамыған елдерде ұзақ уақыт бойы холелитиазбен ауыратын науқастар санының едәуір өскені белгілі, бұл сонымен бірге панкреатит жиілігінің жоғарылауын анықтайды.
Алғашқы екі себеппен салыстырғанда жарақат - «кездейсоқ», оның ішінде қылмыстық және жедел - аз маңызды және, ең алдымен, кейінірек созылмалы түрге айналуы мүмкін жедел панкреатиттің себептері.
Этиологиялық фактор ретінде жарақат безге тікелей және жанама әсер етуі мүмкін. Тікелей әсер еткенде, механикалық күш әсерінен бездің тініне тікелей зақым келеді (іштің жабық немесе енетін жарақаты, бездің өзіне немесе айналасындағы органдарға, әсіресе он екі елі ішек папилатына хирургия). Жарақаттың жанама әсерлері, әдетте, травматикалық шок кезінде бездегі микроциркуляторлы ишемиялық бұзылулармен, сондай-ақ кардиохирургия кезінде ұзақ немесе жетілмеген экстракорпоралды қан айналымымен байланысты.
Травматикалық панкреатит саны да көбейуге бейім. Бұл ұйқы безіндегі операциялардың көбеюіне, эндоскопиялық манипуляцияларға және үлкен он екі елі ішек папилясына хирургиялық араласуға (ретроградтық холангиопанкреатография (RCP), эндоскопиялық папилосфинктеротомия (EPST)) байланысты.
Осылайша, панкреатиттің барлық үш негізгі себептерінің әсері күшейе түсті, бұл аурудың таралуы ХХ ғасырда үлкен өсуді түсіндіреді.
ХХ ғасырдың басында. Панкреатит сирек кездесетін ауру болып саналды, ал іш қуысының жедел аурулары диагностикасы мен хирургиялық емдеудегі сол кездегі ең ірі орган болған француз хирургі А.Мондор өзінің өмірінде екі рет өткір панкреатитті мойындағанына мақтаныш етті. Қазіргі уақытта, тіпті жедел жәрдем жүйесінде жұмыс істейтін жаңадан шыққан хирург бір апта ішінде, тіпті бір сағатта да осындай жетістікке жете алады.
Панкреатиттің дамуына себепші немесе ықпал ететін көптеген басқа факторлар азырақ маңызды емес, сирек панкреатитті зақымдайды, әсіресе хирургтың назарын қажет етеді. Осы факторларға неғұрлым танымал:
- Эндокриндік аурулар (бастапқы гиперпаратиреоз, Кушинг ауруы),
- • гиперлипидемия және гиперглицеридемия, әсіресе жүктілікті, сондай-ақ басқа генезді қиындатады;
- Дәрі-дәрмектер (ауызша контрацептивтер, кортикостероидтар, азатиоприн және басқа иммуносупрессанттар),
- Аллергиялық және аутоиммундық факторлар,
- Тұқым қуалайтын аурулар (ұйқы безінің цистикалық фиброзы, цистикалық фиброздың көрінісі, генетикалық жолмен метаболизмдік және ферментативті аурулар, атап айтқанда, ұйқы безі секрециясының тұтқырлығын жоғарылататын және кальцийді тұрақтандыратын фактордың туа біткен жетіспеушілігі және т.б.),
- • ұйқы безінің ишемиясы, әсіресе целий магистралінің сығылуымен және басқа себептермен байланысты;
- Паразиттік аурулар (аскариаз және т.б.).
Патогенез. Науқастардың көпшілігінде панкреатиттің патогенезі бездің тінінің өзіндік өндірілген ас қорыту ферменттерінің зақымдалуына негізделген деп жалпыға бірдей тануға болады. Әдетте бұл ферменттер белсенді емес күйде шығарылады (амилаза мен липаза фракцияларынан басқа) және он екі елі ішекке енгеннен кейін ғана белсенді болады. Қазіргі авторлардың көпшілігі ағзадағы ферменттердің оларды шығаратын аутоагрессиясына ықпал ететін негізгі үш патогенетикалық факторды бөліп көрсетеді:
- • без секрециясын он екі елі ішекке және ішілік гипертензияға шығару қиындықтары;
- • ұйқы безі шырынын өте жоғары және ферментативті белсенділігі,
- • ұйқы безінің ішек жолына және он екі елі ішекке рефлюкс.
Ұзақ уақыт бойы трипсин панкреатит кезінде ұйқы безінің тіндерінің зақымдалуына жауап беретін негізгі фермент болып саналды (трексиногеннің прекурсорлы зақымданған жасуша цитокиназасы немесе он екі елі ішек энтерокиназасы әсерінен кейін). Соңғы уақытта фосфолипазаға көп көңіл бөлінеді Әй проэнзимнен өт қышқылдары және басқа факторлар әсер етеді, атап айтқанда трипсин. Бұл фермент фосфолипидті мембраналарды тазарту арқылы тірі ацин клеткаларын жоюға қабілетті. Липазалар панкреатиялық және парапанкреатикалық некроздың көп мөлшерінің пайда болуына жауап береді (стейтонекроз). Трипсин және басқа белсендірілген протеолитикалық ферменттер (эластаза, коллагеназа, калликреин) дәнекер тінінің басым жасушадан тыс элементтерін ыдыратады, ал ұйқы безінің интерстициальды тамырлары олардың әрекеті үшін маңызды мақсат болып табылады, бұл кейбір науқастарда ұйқы безінің некрозының геморрагиялық сипатымен байланысты.
Ферменттерді патологиялық бейорганикалық активтендіру және бездің тіндеріне зақым келтіру механизмдері панкреатиттің себептеріне байланысты өзгереді.
Сонымен, бұл белгілі алкоголь әсіресе үлкен дозаларда рефлекторлық және юморлық жолмен ұйқы безі шырынының мөлшері мен белсенділігі күрт артады. Бұған тамақтану факторының ынталандырушы әсері қосылады. Сонымен қатар, алкоголь бауыр ұйқы безі ампуласының сфинктерінің (Одди сфинктері) спазмына ықпал етеді, ұйқы безі секрециясының тұтқырлығының жоғарылауына, ондағы ақуыз тұнбаларының түзілуіне әкеледі, олар кейіннен аурудың созылмалы түріне тән тастарға айналады. Мұның бәрі секрецияның ағуын қиындатады және интродуктивті гипертензияға әкеледі, бұл су бағанының 350-400 мм-ден асатын деңгейінде өзектердің және акинидің эпителиальды жасушаларына зақым келтіруі және ферментті белсендіру механизмін іске қосатын цитокиназалардың шығуы мүмкін. Одиди спазмының сфинктері өт қышқылының әсерінен өт панкреатиялық рефлюкске және ферменттердің ішілік ішілік активациясына әкеледі. Сонымен қатар, қандағы алкогольдің жоғары концентрациясының безді жасушаларға тигізетін әсері де жоқ емес.
Панкреатитпен байланысты өт жолдарының аурулары негізгі патогенетикалық фактор - асқазан безінің шырынын он екі елі ішекке ағып кетуінің бұзылуы, бұл негізінен өт тастарының жүретін және негізгі панкреатикалық каналға түсетін «жалпы арнаның» болуымен байланысты. Өт жолдары мен ұйқы безі жолдарының бөлек ағуымен, сондай-ақ, ұйқы безінің негізгі каналымен байланысатын қосымша (санториниум) ішектің он екі елі ішегіне бөлек ағуы кезінде өт жолдары панкреатиті дамымайды.
Ватер ампуласынан өтіп, өт тастар уақытша созылып, Одиди сфинктерінің спазмын және өтпелі ішек гипертензиясын тудырады, бездің тініне ферментативті зақым келтіруі мүмкін және, мүмкін, өткір панкреатиттің шабуылы болуы мүмкін, бұл кейбір жағдайларда асимптоматикалық немесе өт жолдарының колемиясымен жабылған. Ұйқы безінің және өт шығару қысымының жоғарылауына байланысты ампула арқылы өт тастарын бірнеше рет «итеру» он екі елі ішектің папиллярының және стенотикалық папиллиттің шырышты қабатына зақым келтіруі мүмкін, бұл өт пен ұйқы безінің шырынын өтуін қиындатады, сонымен қатар тастардың қайта өтуін қиындатады. Өттің ұйқы безінің каналына құйылуы да қарастырылып отырған панкреатит түрінде маңызды рөл атқаруы мүмкін, холангит болған кезде микробтық ферменттер де ұйқы безінің ферменттерінің белсенділенуіне ықпал етеді.
Панкреатиттің патогенезінде тәуелсіз рөл ойнайды он екі елі ішек аурулары бүкіл люмендегі он екі елі ішек ауруы мен гипертензиямен байланысты және он екі елі ішектің ішектің ұйқы безіне түсуіне ықпал етеді (Биллрот-Р типіне сәйкес асқазанға резекция жасағаннан кейін «ілмектік ілмек синдромын» қосқанда). Он екі елі ішектің парапапиллярлық дивертикуласы Одди сфинктерінің спазмын және (сирек) атониясын тудыруы мүмкін.
Ат тікелей жарақат бездің механикалық зақымдануы ферменттердің некротикалық жасушалардан активтендіргіштерді (цитокиназалар) шығарып, травматикалық қатарға қосымша ферментативті ианкреонекроздың дамуына әкеледі. Ірі он екі елі ішек папилясына эндоскопиялық араласулармен (RCHP, EPST), Ватер ампуласының шырышты қабығы және негізгі ұйқы безінің терминалды бөлімі жиі жарақат алады. Жарақат, қан кету және реактивті ісінулер нәтижесінде панкреатикалық секрецияның ағып кетуіне кедергі келтіруі мүмкін және ішек гипертензиясы дамуы мүмкін, олардың панкреатиттің патогенезіндегі рөлі қарастырылған. Сондай-ақ, түтіктің қабырғалары RCP кезінде контрастты зат енгізу арқылы шамадан тыс қысыммен бұзылуы мүмкін.
Ат жанама әсер ету кездейсоқ және жедел жарақаттар ұйқы безінде (травматикалық шок, қан кету, ұзаққа созылған перфузиямен жүректің хирургиясы), белсенді жасушалық факторлар шығарумен бездің ұлпасына зақым келтіру, негізінен микроциркуляциялық бұзылулармен және байланысты гипоксиямен байланысты.
Жедел аурудың салдары болып табылмайтын созылмалы панкреатитте ферментативті зақымданулар, некробиоз, некроз және панкрециттердің аутолизі байқалады, олар біртіндеп, ұзақ әсер ететін фактордың әсерінен және жедел - созылмалы процестің өршуі кезінде пайда болады.
Нанкреонекроздың кішігірім таралған ошақтарының резорбциясы, оларды тыртықтық ұлпамен алмастыру панкреатикалық склерозға, ацининді сығуға, экстреторлық жолдардың деформациясы мен цикатриялық қаттылығына әкеледі, бұл секреция ағынын және жалпы созылмалы панкреатиттің патогенезін бұзуда маңызды рөл атқарады. Бездегі цикатриялық процестің өршуі сыртқы және ішкі ішілік функциялардың (ас қорыту бұзылыстары, қант диабеті) едәуір төмендеуіне, сондай-ақ ұйқы безі басының қалыңдығынан өтетін өт жолдарының қысылуына (обструктивті сарғаю), портальды венаға (порталдық гипертония) әкелуі мүмкін.
Некроздың кіші ошақтарын инкапсуляция жағдайында қайталама калькуляция әсіресе алкогольді С-ке және кальций алмасуының бұзылуымен байланысты панкреатитке (гиперпаратиреоз, кальцийді тұрақтандыратын фактор жетіспеушілігі). Созылмалы панкреатит кезінде ұйқы безінің паренхимасын кальцификациялау өткен фокальды панкреатиялық некроздың жанама дәлелі болып табылады, өйткені кальций тұздары әдетте өңделмеген, өлі ұлпаларға түседі.
Панкреатикалық некроздың үлкен ошақтары, кейбір жағдайларда инкапсуляцияға өткенде асептикалық түрде пайда болады және бастапқыда некротикалық ұлпамен жасалынған жалған панкреатикалық, парапанкреатикалық немесе аралас кистке айналады, содан кейін ол біртіндеп тозып, ерігеннен кейін - бұлтты, біртіндеп жарқырайды, жарқырайды. панкреатиялық секреция ферменттері. Инфекция асқазан безінің немесе парапанкреатикалық абсцестің басталуын тудырады, әдетте іріңді және әртүрлі деградация кезеңдеріндегі панкреатикалық некроздың элементтерін қамтиды. Алайда, инфекциялық қабынудың қосылуы, некротикалық тіндердің тағдырының өзгеруі және тұрақсыз капсулациядан бас тартуға ауысуды білдіреді.
Жіктеу. Аурудың себептеріне байланысты созылмалы панкреатит болуы мүмкін:
- 1) алкогольді
- 2) холангиогенді (өт жолдарының ауруларымен байланысты),
- 3) травматикалық,
- 4) басқа факторларға байланысты.
Бездің паренхимасындағы морфологиялық өзгерістердің табиғатын ажырату керек:
- 1) диффузды склерозды созылмалы панкреатит,
- 2) қуыстық түзілімдердің қатысуымен созылмалы панкреатит (панкреатикалық некроздың инкапсулирленген ошақтары, жалған кисталар, жалқау абсцесс).
Аурудың екі түрі де пайда болуы мүмкін:
- а) калькуляциясыз,
- б) бездің паренхимасын кальцификациялаумен.
Түтік жүйесінің күйіне сәйкес келесілерді ажырату керек:
- 1) ішек гипертензиясының белгілері жоқ созылмалы панкреатит
- 2) созылмалы панкреатит, ішек гипертензиясының белгілері бар, соның ішінде:
- а) ішілік калькуляциясыз,
- б) интродукциялық калькулятормен.
Созылмалы панкреатиттің таралуы мыналармен ерекшеленеді:
- 1) өзгерістердің басым локализациясы бар аймақтық (мүмкін комбинациялар):
- а) ұйқы безінің басында,
- б) ұйқы безінің денесі,
- в) ұйқы безінің құйрығы,
- 2) жиынтық,
- 3) жалпы.
Сонымен қатар, созылмалы панкреатит те ерекшеленеді:
- а) парапанкреатикалық талшықтың айқын зақымдалуынсыз (парапанкреатит),
- б) парапанкреатиялық талшыққа қатты зақым келген кезде.
Клиникалық жағынан мыналарды ажыратуға болады:
- 1) бастапқы созылмалы панкреатит,
- 2) өткір панкреатиттің жалғасы ретінде әрекет ететін қалдық (қалдық) созылмалы панкреатит.
Созылмалы панкреатиттің курсы келесідей болуы мүмкін:
- 1) біркелкі,
- 2) кезең-кезеңмен өршу:
- а) шиеленістер,
- б) ремиссия,
- 3) жасырын (оның ішінде көптеген жылдар бойы ремиссия).
Созылмалы панкреатиттің түрлерін асқынулардың болуына және табиғатына байланысты ажыратуға болады:
- 1) созылмалы панкреатит, асқынусыз;
- 2) созылмалы панкреатит:
- а) панкреатиялық жедел массивті некроз,
- б) ұйқы безі фистула,
- в) обструктивті сарғаю және (немесе) холангит,
- ж) он екі елі ішектің патенттілігін бұзу,
- д) порталдық гипертензия,
- д) қан кету,
- ж) тамақтың сарқылуы,
- 3) қант диабеті
- и) басқа асқынулар.
Клиникалық көрініс. СР ең жиі кездесетін және салыстырмалы түрде ерте көрінісі ауырсыну синдромы. Ауырсыну әдетте айтарлықтай қарқындылыққа ие. Бұл ұйқы безі шырынының және ішек гипертензиясының ағуының бұзылуымен, асептикалық немесе жұқпалы табиғаттағы бездегі созылмалы қабыну процесінің, сондай-ақ ұйқы безінің айналымын (ишемия) қамтамасыз ететін ретроперитонеальді жүйке плексусы мен қан тамырларындағы скариндік-қабыну өзгерістеріне байланысты.
Ауырсыну, әдетте, эпигастрий аймағында локализацияланған, кейде сол немесе оң жақ гипохондрияға жақын, көбінесе төменгі артқы жағына қарай сәулеленеді немесе белдік сипаты бар. Ауырсынуды локализациялау бездің үлкен немесе бастапқы зақымдану аймағының орналасуына байланысты болуы мүмкін (бас, дене, құйрық). Кейде ауырсыну монотонды болады, бірақ пациенттердің көпшілігінде бұл тамақпен байланысты және тамақтанғаннан кейін бір сағат немесе одан да көп уақыт ішінде басталады немесе күшейеді. Кейбір жағдайларда, негізінен, түнгі ауырсыну байқалады. Қайталанатын панкреатит кезінде ауырсыну тек күшейген кезде пайда болады немесе осы кезеңдерде күшейеді.
Созылмалы панкреатит кезіндегі ауырсыну тән деп саналады, олар пациенттің артқы жағында жоғарылайды және дене күйінің өзгеруімен әлсірейді. Алкогольді қабылдау кейде ауырсынуды уақытша әлсіретеді, бірақ пациенттердің көпшілігінде бұл оның күшеюіне ықпал етеді. Холелитиазбен байланысты созылмалы панкреатит кезінде панкреатогенді ауырсынуды холециститке тән оң гипохондриядағы ауырсынумен біріктіруге болады.
Ауырсынусыз КС деп аталатын немесе оның жасырын ағымымен (көбінесе алкогольді созылмалы панкреатитпен) ауыратын науқастарда ауырсыну аз немесе ұзақ уақыт бойы болмауы мүмкін, бұл, мүмкін, айқын гипотензияның болмауына байланысты болуы мүмкін. Науқастардың осы тобындағы клиникалық көріністер көбінесе GI сыртқы және (немесе) ішкі секрециясының төмендеуімен байланысты.
Жиі кездесетін XII белгілері тобы бездің ферментативті жеткіліксіздігіне және асқорыту бұзылыстарына байланысты. Сонымен, ауырсынумен қатар дерлік пациенттердің көпшілігінде шағымдар бар кебулер мен қалдықтар ішек және кейде сілекей тамақтан кейін. Бұл белгілер диеталық ауытқулар мен ішкеннен кейін шиеленіседі. Олар сондай-ақ тән нәжістің бұзылуы.
Әдетте, алдымен іш қату пайда болады, содан кейін ол іш қату және диареямен тұрақсыз орындыққа ауыстырылады. Жиі байқалған кезде статортерея нәжіс сұр түске, майлы жылтырға ие болады және құрамында ашытылмаған тағамның бөлшектері болуы мүмкін. Ауыр жағдайларда тұрақты тамақты диарея құрамында май тамшылары бар сұйық, сулы нәжіс болуы мүмкін. Бұл жағдайда тәбет сақталады, ал кейбір науқастарда ол тіпті жоғарылайды.
Ас қорыту бұзылыстарына, қоректік заттар мен дәрумендердің пайда болуына әкеледі салмақ жоғалту гиповитаминозбен бірге болатын пациенттердің алиментарлық сарқылуы.
Егер бездің аймағында қайталама инфекциялық процесс болса (әдетте панкреатит патологиялық қуыстардың пайда болуымен - жалған кисталардың пайда болуымен байланысты), безгегі кейде тербелістер мен терлеулер, сондай-ақ жалпы бұзылулар, сондай-ақ патологиялық фокустың аймағында ауырсынудың жоғарылауы байқалады.
Жалпы өт жолының соңғы бөлігінің қысылуына байланысты өт өтінің екінші рет бұзылуы жағдайында бездің немесе кистаның үлкейген және тығыздалған басы пайда болады сарғаюхолангитпен - оң жақ гипохондриядағы қызба, ауырсыну және ауырсыну.
Он екі елі ішекті қысқанда, жеделдетілген толықтық сезімі байқалады, жүрек айну және құсу тамақтан кейін.
Үлкен панкреатиялық және парапанкреатиялық кисталармен науқастар кейде іштің ассиметриясына, оның жоғарғы бөлігіндегі ауырсынуға шағымданады.
Псевдоцисттердің немесе бездің созылмалы абсцессінің қан кетуімен белгілі қан жоғалтудың жалпы белгілері көрінеді, ал егер асқазан-ішек жолдарының қуысы мен люмені арасында хабарлама болса (көбінесе псевдоцистодуоденальды фистула), көптеген нәжістер пайда болады. Ауырсыну кейде күшейе түседі және кистаның аймағында көлемді форма пальпация немесе ұлғая бастайды.
Ұйқы безінің эндокринді жеткіліксіздігімен байланысты шағымдар әдетте кеш пайда болады және әрдайым пациенттің назарын аудармайды. Мұның себебі көмірсулардың сіңірілуіне байланысты инсулинге қажеттіліктің төмендеуі, сонымен қатар оның антагонисті, глюкагонның секрециясы аралдық аппаратта дәл осындай себептерге байланысты азаяды, бұл гликемия мен жұмсақ ағымды тұрақтандыруға көмектеседі. СП бар науқастардағы қант диабеті.
Созылмалы панкреатитпен ауыратын науқастардың анамнезі көбінесе өте тән. Олардың көпшілігінде ұйқы безінің патологиясымен, алкогольдің қатты тәуелділігі (алкоголизммен) немесе ішімдік ішетіндіктен алкогольді шамадан тыс тұтынудың басталуынан бірнеше жыл бұрын байқалады. Көптеген жағдайларда пациенттер дәрігерден алкогольдің нақты мөлшерін жасыруға тырысқанымен, кейде XII алкогольі күшті сусындардың қалыпты мөлшерін қабылдаудан басталуы мүмкін және ұйқы безіне жеке сезімталдықтың жоғарылауы нәтижесінде пайда болуы мүмкін.
Орта жастағы және егде жастағы әйелдер басым болатын пациенттердің сандық жағынан аз тобында холелитиаз тарихы бар, оның ішінде обструктивті сарғаю және (немесе) холангиттің асқынуы, постчолецистэктомия деп аталатын синдромның болуы, көбінесе қалдық холедохолитиазбен байланысты.Кейде СР-мен асқынған өт тас ауруы классикалық симптомдарсыз пайда болуы мүмкін, ал холецисто- немесе тіпті холедохолитиаз диагнозы СР бар науқаста тек арнайы зерттеумен анықталады.
Көбінесе, ұйқы безінің жабық немесе ашық зақымдану тарихы, безге немесе оған іргелес органдарға хирургия, үлкен он екі елі ішек папиллярына эндоскопиялық араласулар және т.б.
Пациенттердің одан да аз санында тарихта СР басталуына себеп болатын немесе ықпал ететін басқа эндогендік немесе экзогендік факторлар анықталған (гипериаратиреоз, цистикалық фиброз, тұқым қуалайтын метаболизмнің бұзылуы, белгілі бір дәрілерді жүйелі қолдану және т.б.).
Ат объективті клиникалық зерттеу асқынбаған XII науқас осы ауруға тән белгілерді сирек анықтай алады. Қарап тексергенде пациенттердің көп бөлігі тамақтанудың азаюын, бозғылт, кейде ақшыл немесе жер асты реңі, өңі, тілі ағарған қабаты бар екенін атап өтті.
Кеуде қуысының перкуссиясы мен аускультациясы кезінде сирек жағдайларда сол жақ плевра қуысында жиі локализацияланған және панкреатиялық-плевралық фистула немесе диафрагманың сол жақ күмбезінде орналасқан панкреатиялық немесе парананкреатикалық псевдоцистің іріңділігімен эффузия кездеседі. Соңғы жағдайда плевра эффузиясы реактивті деп аталады.
Жоғарғы бөлімде іш қуысының ассиметриялық ұлғаюы үлкен панкреатиялық немесе парапанкреатикалық псевдоцисттердің қатысуымен байқалады.
Іштің көлемінің жалпы ұлғаюына және оның жалпақ бөліктеріндегі позицияның өзгеруімен қозғалатын асциттің болуы портальды венаның және оның негізгі салаларының (жоғарғы қабығының) тыртық-қабыну процесіне және (немесе) тромбозына байланысты дамитын қайталама портальды гипертензиямен байланысты. ұйқы безінің тікелей маңында өтетін (мезетикалық және көкбауыр веналары). Бұл жағдайда асцит, әдетте, пальпация немесе перкуссия арқылы анықталатын спленомегалиямен бірге жүреді.
Патологиялық өзгерген ұйқы безін негізінен эпигастрийде орналасқан ауырсыну ролигі түрінде зардап шеккен пациенттерде, сондай-ақ созылмалы панкреатит деп аталатын ісік тәрізді форманың субстратында жұмыс жасайтындарды қосқанда, қуысы үлкен формациялар (псевдоцисттер, жалқау абсцесс) болған кезде пальпациялауға болады. . Кейде пальпациядан туындаған қарқынды ауырсыну мен шамалы ауырсынудың арасындағы сәйкессіздік байқалады.
Жалпы өт жолының терминальды бөлігінің айналасындағы ұйқы безінің басталуының кеңеюі және тығыздалуымен байланысты обструктивті сарғаю кезінде кейде үлкейген және ауыртпайтын өт қабын пальпациялауға болады (Курвоисер симптомының нұсқасы), егер он екі елі ішек зақымдалған болса, ашытқы шуының құбылысы бар кеңейтілген асқазан.
Кейде кифоидты процесс аймағында систолалық күңкіл естіледі, бұл целий магистралінің қысылу стенозын білдіреді, бұл G1G ишемиясын тудыруы мүмкін (және іштің басқа мүшелері) және жоғарыда айтылғандай, созылмалы панкреатиттің патогенезіне әсер етеді.
Зертханалық диагностика. Созылмалы панкреатитке күдік бар науқастарды зерттеуде зертханалық мәліметтер көмекші диагностикалық мәнге ие. Жалпы қан анализінде анемия мен фазаның өзгеруінің инфекциялық-қабыну процесінің жоғарылауына (лейкоцитоз, нейтрофильді формуланың солға ауысуы, эритроциттердің тұндыру жылдамдығының жоғарылауы - ESR) анықталуы мүмкін. Биохимиялық анализде әлсіреген науқастардағы гипопротеинемия, екіншілік диабеттегі гипергликемия анықталған. Монотонды түрде жалғасатын СР кезінде қандағы ферменттер деңгейінің жоғарылауы, атап айтқанда, гиперамилаземия байқалмауы мүмкін, ал өршу кезінде ферменттер деңгейі, әдетте, көтеріледі, кейде айтарлықтай. Ферменттер деңгейінің тиісті өсуі несепте де байқалады.
Статортереямен ауыратын нәжісте бейтарап майлар мен сабындар анықталады, өт қышқылдарының құрамы қалыпты деп бағаланады (әрине, өт жолдарының қалыпты патенттілігімен). Белоктардың ферментативті бөлінуінің жеткіліксіздігімен байланысты креатреция кезінде нәжісте бұлшықет талшықтары өзгермейді.
Ұйқы безінің экзокринді қызметін бағалаудың заманауи әдісі - эластаза сынағы. Эластаза - бұл бездің ацинарлы жасушалары шығаратын фермент, ішек арқылы өту кезінде NS бұзылады, сондықтан оның нәжістегі концентрациясын анықтау экзокринді бездің қызметін бағалаудың объективті критерийі болып табылады.
Жалған кисталардың құрамындағы пункциялардағы ферменттерді (негізінен амилаза) зерттеу, сонымен қатар кейде СК барысын қиындататын плевралы экссудатта кейбір диагностикалық мәнге ие.
Аппараттық және диагностикалық аспаптық әдістер. Іш қуысын зерттеу рентгенографиясы (20.1-сурет) СР диагнозында анағұрлым маңызды болып табылады, бірақ сипаттамалық өзгерістерді тек бездің паренхимасын қатты кальцификациясы бар және (немесе) ұйқы безі каналында жеткілікті мөлшерде кальцийленген кальций бар науқастарда анықтауға болады.

Сур. 20.1.Созылмалы калькуляторлы панкреатит кезінде іш қуысының панорамалық рентгенографиясы.
Суретте ұйқы безінің проекцияларында үлкен ұзындықтар көрсетілген (стрелкамен көрсетілген)
Фиброгастродуоденоскопия (ФГДС) және ретроградтық холангиопанкреатография (RCP) сізге он екі елі ішектің және үлкен ішек папилясының (BDS) өзгерістерін көзбен анықтауға, сондай-ақ ұйқы безі мен өт жолдарының контрастын анықтауға мүмкіндік береді (Cурет 20.2).
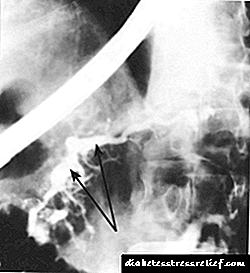
Сур. 20.2.Созылмалы панкреатит кезіндегі ретроградтық панкреатография.
Суретте ұйқы безінің күрт кеңейтілген негізгі жолы көрсетілген
Өт жолдарының контрастты зерттеуі (холангиография), ең алдымен, өт ауруымен ауыратын немесе күдікті науқас үшін қажет. Бұл жанама әдіспен контрастты агент ішілік немесе көктамыр ішіне енгізу арқылы жүзеге асырылады, бұл, өкінішке орай, кескіннің жеткілікті сапасын қамтамасыз етпейді және көбінесе өт жолдарының обструкциясы бар науқастарда қолданылмайды немесе тікелей контраст әдісі арқылы жүзеге асырылады. Соңғысына RCHP көмегімен қол жеткізіледі (20.3-сурет), сонымен қатар өт қабының немесе өт жолының перкуторлық пункциясы, соның ішінде ультрадыбыстық, компьютерлік томография немесе лапароскоптың бақылауымен.

Сур. 20.3.Ретроградтық холангиопанкреатография. Өт жолдары, өт қабы және ұйқы безінің негізгі жолдары контрастты. Суретте жалпы өт жолының (ұйқы безінің) терминалды бөлігінің кеңейтілген тарылуы («тінтуірдің симптомы») және панкреатикалық магистральды түтіктің айқын контуры бар күрт кеңеюі көрсетілген.
Егер өт қабы таспен бітеліп қалса немесе жоқ болса (холецистэктомиядан кейін), контрастты дәрі ішілік өт жолдарының пункциясы арқылы енгізуге болады. Өттің фистуласы болған жағдайда контраст фистулография нәтижесінде қол жеткізіледі.
Холангиографияға сүйене отырып өт өтінің болуын, өт жолдарының кеңеюін, деформациясын немесе стенозын, өт жолының он екі елі ішекке ағып кетуіне кедергілердің бар-жоғына баға беруге болады.
Асқазанды және әсіресе он екі елі ішекті рентгендік зерттеу маңызды диагностикалық маңызы бар. Асқазанның рентгенографиясы оның органикалық зақымдануын жояды, бұл панкреатиттің патогенезіне байланысты болуы мүмкін, кейде ұйқы безінің өзгеруіне байланысты деформациялар анықталады (20.4-сурет), мысалы, псевдоцист, депрессиялық СП-нің қатысуымен депрессия және т.б.

Сур. 20.4.Асқазанның және он екі елі ішектің контурының ұйқы безі басындағы кистасымен деформациясы
Дуоденография барийдің он екі елі ішек арқылы өтуін немесе он екі елі ішектің ішектің ішінара өтуін, жоғарыда айтылғандай, СП патогенезіндегі маңыздылығын анықтауға мүмкіндік береді. Ақпараттық әдіс - бұл антиспасоматиканы, мысалы, атропинді алдын-ала қабылдау арқылы қол жеткізілген дәрілік (жасанды) гипотензия жағдайында он екі елі ішектің рентгендік зерттеуі. Гипотензия әсер ететін созылмалы панкреатиттің белгілеріне ұйқы безі басының көлемінің ұлғаюы салдарынан он екі елі ішектің жылқысының кеңеюі және ішектің медиальды қабырғасында кеңейтілген толтыру ақауының болуы, кейде люменді қысып, барийдің өтуіне кедергі келтіреді (20.5-сурет).
Дуоденоскопияны жүргізу үшін бүйірлік көрінісі бар эндоскоптар қолданылады. Зерттеу, әдетте, аш қарынға, электронды-оптикалық түрлендіргішпен және серографпен жабдықталған арнайы бейімделген рентген бөлмесінде (егер RHIG жасау жоспарланса) жүргізіледі.

Сур. 20.5.Гипотензиямен дуодиография. Суретте он екі елі ішектің жылжуының кеңеюі және ішектің оның түсетін және төменгі горизонтальды бұтақтар деңгейінде қысылуы көрсетілген.
Эндоскоптың көмегімен өңеш алдын-ала тексеріледі, онда кейде екінші порталдық гипертензия нәтижесінде пайда болатын субмукозальды қабаттың кеңейтілген тамырлары ашылады. Асқазанда гастриттің көріністері жиі кездеседі, оның ішінде эрозиялық (өршу кезеңінде). Кейде асқазанның артқы қабырғасы алдыңғы итерілген көрінеді (панкреатиялық нсевдоцист қатысқан кезде XII ісік формасы).
Он екі елі ішекте он екі елі ішектің белгілері жиі анықталады, бездің басының ұлғаюына байланысты медиальды қабырғаның ыдырауы, кейде люменің тарылуы. Көбінесе эрозия шырышты қабатта көрінеді, кейде өзгерістер псевдотуморлық дуодениттің сипатына ие болады, онда ішек қабырғасы қатайып, байланыс кезінде оңай қан кетеді, бұл қатерлі ісік ауруын болдырмау үшін биопсияны қажет етеді.
BDS зерттеуі жиі панкреатитке байланысты өзгерістерді анықтайды (папиллит, стеноз, папилломатозды өсінділер, кейде биопсияны қажет етеді, папиллярлы қатерлі ісікті, перипапиллярлы дивертикуланы және т.б.).
Егер RCP жүргізу туралы шешім қабылданса, Ватер ампуласының талшықты каналы арқылы сыртқы диаметрі 1,8 мм болатын арнайы тефлондық катетер енгізіліп, оның көмегімен суда еритін радиоактивті препарат (веграфин, урографин және т.с.с.) енгізіліп, артық қысым жасамай, содан кейін сурет түсіріледі.
Рентгенограммада созылмалы панкреатитке тән белгілерді анықтауға болады: негізгі ұйқы безінің кеңеюі (кейде қарама-қарсы «көлдердің мәні» түрінде), қаттылық, калькуляция, сонымен бірге онымен байланысатын қуыстар (псевдоцист).
Бір уақытта орындалатын холангиограммада жалпы өт жолдарының терминалды бөлігінің қаттылығын, экстра және ішкі ішілік өт жолдарының кеңеюін, холедохолитиазды және т.б. анықтауға болады. RCHP-нің ықтимал асқынуларын ескере отырып (жедел панкреатит, түтіктерде инфекция болған кезде бактериялық токсикалық шоктың дамуына дейін бактериялық токсикалық шок пайда болғанға дейін), зерттеу негізінен абсолютті көрсеткіштерге сәйкес, хирургия алдында немесе жолдардың эндоскопиялық декомпрессімен және ОП алдын алуға (окреотид, антиспазмодикамен) байланысты. инфузиялық терапия).
Ультрадыбыстық зерттеу (20.6-сурет) - бұл ұйқы безін зерттеудің ең ақпараттық және инвазивті емес әдістерінің бірі - оның патологиясы күдік туғызған барлық жағдайларда жүргізілуі керек.

Сур. 20.6.Созылмалы панкреатитке ультрадыбыстық зерттеу:
DP - кеңейтілген ұйқы безі, L - бауыр Қ - ұйқы безі, Vl - көкбауыр венасы, IVС - төменгі вена кавасы AO - қолқа
Ультрадыбыстық зонд эпигастрий аймағында орналасады және сәйкесінше сол және оң жақ гипохондриядағы бездің проекциясына ауыстырылады.
Әдетте, ұйқы безі тегіс, айқын контурлы және біртекті құрылымға ие, ал негізгі ұйқы безінің диаметрі 1,5-2 мм-ден аспайды. Патологиямен, ісінуді көрсететін эхо тығыздығының біркелкі төмендеуімен орган мөлшерінің жалпы өсуі анықталуы мүмкін. Бездің мөлшерінің азаюы, құрылымның гетерогенділігі, тіндердің тығыздалуының кішкене аймақтарының болуы, сондай-ақ контурлардың анық емес болуы бездегі фиброзды өзгерістерді көрсетуі мүмкін, ал кішкене айқын айқындалған эхо-позитивті түйіндер паренхиманың фокустық калькуляциясын көрсетеді.
Түтікте орналасқан және ультрадыбыстық трек құбылысын беретін жоғары тығыздықтағы эхоструктуралар интрадструктивті калькуляцияның белгісі болып табылады.
Сұйық түзілімдер (жалған кисталар, жалқау абсцесстер) аз немесе аз айқын контурлармен және дорсальды жақсартумен эхо тығыздығының едәуір төмендеген дөңгелек қималары түрінде көрінеді. Сұйық құрамы жақсы қалыптасқан жалған кисталар дөңгелек немесе сопақша, біртекті және ерекше капсуламен қоршалған. Түзілмеген кисталар мен абсцесстердің құрамы сұйықтыққа қосымша тіндердің секрециясы мен детриттің болуына байланысты гетерогенді болуы мүмкін.
Компьютерлік томография (КТ) - бұл ұйқы безін зерттеуде кеңінен қолданылатын жоғары ажыратымдылығы бар рентген әдісі (20.7-сурет). Негізінде, әдіс эхографиялық мәліметтерге ұқсас деректерді алуға мүмкіндік береді, бірақ кейбір жағдайларда соңғысын нақтылауға мүмкіндік береді, мысалы, науқастың семіздігі, тегіс болуы, бездің құйрық аймағындағы патологиялық өзгерістердің басым локализациясы кезінде.

Сур. 20.7.Созылмалы калькуляторлы панкреатитке арналған компьютерлік томография. Суретте ұйқы безі (U) басының кисталары, кеңейтілген сымды канал және оның қуысында кальцификация көрсетілген (2)
Сонымен бірге, ультрадыбыстық зерттеу арқылы анықталған фокустық өзгерістер КТ кезінде (изоденн) немесе керісінше (изофогендік) анықталмаған жағдайлар бар. Осылайша, екі зерттеу де бір-бірін толықтырады. КТ-ның жоғары құнын ескере отырып, оны қолдануды ультрадыбыстық зерттеу негізінде ұйқы безіндегі патологиялық өзгерістердің жеткілікті айқын көрінісін жасау мүмкін болмаған жағдайда қажет деп санаған жөн (мысалы, ұйқы безінде жартылай изоэкогендік фокус анықталған кезде).
Әдетте, ұйқы безі салыстырмалы түрде біртектес 5 пішінді пішінді түрінде есептелген томограммада анықталады. Бездің зақымдану белгілері - бұл каналдың тығыздалуы және сирек кездесуі, кеңеюі, жиырылуы және деформациясы, бір немесе бірнеше қуыс сұйықтығының түзілу аймақтарымен жыл мезгілінің гетерогенділігі. Жалған киста үшін, ультрадыбыстық сияқты, капсуланың және біртекті немесе гетерогенді (секреция қуысы немесе шұңқырлы детрит болған жағдайда) болуы тән. Безде және ішек кальцийінде калькуляция болған кезде жоғары ажыратымдылығы жоғары КТ зерттеу. КТ бар қатерлі ісіктер фокустары сияқты көрінеді, олардың тығыздығы бездің тығыздығынан төмен.
Жіңішке ине аспирациясы биопсиясы (TIAB) негізінен созылмалы панкреатит пен ұйқы безінің қатерлі ісіктерінің дифференциалды диагностикасы үшін қолданылады. Ол іштің алдыңғы қабырғасы арқылы жергілікті анестезия арқылы жүзеге асырылады, ал иненің бағыты ультрадыбыстық аппараттың немесе компьютерлік томография сканерінің көмегімен үнемі бақыланады.Әдістің диагностикалық тиімділігі пункцияны жасаған дәрігердің тәжірибесіне, тесілген білім мөлшері мен пункциялардың санына, сондай-ақ цитологтың түйіндерді зерттейтін тәжірибесіне байланысты.
Операция алдындағы диагностиканың заманауи әдістерінің жеткілікті саны мен жоғары ақпараттылығына қарамастан, барлық науқастарда ұйқы безінің зақымдану сипатын дәл анықтау мүмкін емес. Осыған орай, интраоперативті диагноздың маңызы зор. Оған келесі элементтер кіреді:
- • ұйқы безі, өт жолдары, асқазан, он екі елі ішек, оның ішінде BDS аймағын зерттеу және пальпациялау;
- • операциялық үстелдегі суретпен ұйқы безі мен жалпы өт жолдарының контрастын тікелей тесу,
- • ұйқы безі мен өзгертілген аймақтық лимфа түйіндерінің патологиялық түзілімдерін пункция немесе кесу биопсиясы.
Дифференциалды диагноз. Созылмалы панкреатитті ең алдымен эпигастрий аймағында созылмалы ауырсыну пайда болатын аурулармен, оның ішінде тамақ ішумен байланысты және мерзімді өршуімен бірге жүретін аурулармен ажырату керек. Рентгендік контрастты зерттеу, атап айтқанда, ФГДС созылмалы асқазанның немесе он екі елі ішектің ойық жарасын, сондай-ақ созылмалы гастриттің ауыр нысандарын болдырмауға мүмкіндік береді. Ұйқы безіне енетін жара СР басталуына ықпал ететін фактор болуы мүмкін екенін есте ұстаған жөн, сондықтан жараның анықталуы аталған ауруды жоққа шығармайды. Бұл асқазан жарасының көрінісінде белгілі із қалдыруы мүмкін (арқадағы ауырсынуды сәулелендіру, олардың табиғатын қоршау), бірақ әдетте жараны бір жолмен емдегеннен кейін науқасты мазаламайды.
Өт тас ауруы әдетте экстраватикалық өт жолдарының ультрадыбысымен алынып тасталады (кальцийдің болмауы және өт қабының басқа өзгерістері). Алайда холелитиаз панкреатиттің қоздырғыш факторы болып табылады және қуықта кальцийдің анықталуы бұл ауруды жоққа шығармайды. Сондықтан тексерілген холелитиазбен ауыратын науқастың өт қабының проекциясынан тыс (эпигастрийдің ортаңғы бөлігінде), әсіресе төменгі арқаға сәуле түсіретін шағымдары созылмалы холангиогендік (билиарлы) панкреатит туралы ойлауға мәжбүр етеді (немесе созылмалы холецистопанкреатит деп аталады).
Созылмалы панкреатит пен панкреатикалық қатерлі ісіктің псевдотумороздық формасының дифференциациясымен күрделі проблемалар туындауы мүмкін. Созылмалы панкреатит кезінде жасушалық атипизм белгілері бар эпителий элементтерінің пролиферациясын морфологиялық тұрғыдан анықтауға болады, ал панкреатиттің негізгі жолына кедергі келтіретін қатерлі ісік жағдайында қайталама панкреатиттің көріністері кездеседі. Бұл екі аурудың тәуелсіз нозологиялық нысандар ретіндегі үйлесуі сирек кездеседі.
Сонымен қатар созылмалы панкреатит, оның ішінде оның жалған ісік тәрізді формасы, бастың басым зақымдануы жалпы өт жолының терминальды бөлігінің қысылуын тудыруы мүмкін және осы локализацияның обырына обструктивті сарғаю синдромын бере алады, ұйқы безі зақымдалған кезде, ол күшті ауырсынуды көрсете алады, бұл да тән дамыған обырдың локализациясы.
Көптеген клиникалық айырмашылықтар бар, көп жағдайда бұл ауруларды саралауға мүмкіндік береді. Сонымен, бірінші кезекте, қатерлі ісік бірнеше аптадан аспайтын салыстырмалы түрде қысқа тарихпен сипатталады, немесе ерекше жағдайларда, айлар, созылмалы панкреатит кезінде анамнез жиі ұзағырақ болады. Панкреатиялық хирургия іс жүзінде ешқашан қарқынды ауырсынумен көрінбейді, және оның салдарынан болатын обструктивті сарғаю жағдайлардың көпшілігінде көрінетін денсаулық аясында болады, нәтижесінде науқастар вирустық гепатитті болдырмау үшін әдетте инфекциялық палаталарға жатқызылады. Сонымен қатар, созылмалы панкреатит кезінде обструктивті сарғаю көбінесе алкогольдік тарихы бар, бұрын өткір панкреатитпен ауырған немесе созылмалы панкреатитке байланысты жұқпалы процестің мерзімді өршуімен ауыратын науқастарда кездеседі. Егер обструктивті сарғаю холангиогендік шығу тегі бар пациенттерде пайда болса және өт шығаруының қиынға түсуімен немесе оның май-ампуладағы бұзылуымен байланысты болса, онда, әдетте, ауыр ауру синдромы және сарғаюға тән емес кальцитті холецистит пен холангиттің өршуінің басқа белгілері бар. ұйқы безінің ісік ауруымен байланысты.
Өкінішке орай, арнайы әдістер барлық жағдайларда қарастырылып отырған дифференциалды-диагностикалық мәселені шешуге мүмкіндік бермейді. Осылайша, пациенттің көмірсулар антигеніне (CA 19–9) және қатерлі ісік эмбриональды антигеніне (CEA) қан анализі ісік жеткілікті мөлшерде, көбінесе жұмыс істемейтін жағдайларда ісік жеткілікті мөлшерде болады. Ұйқы безінің ультрадыбыстық немесе CT сканерімен қарау бездің, әсіресе оның басының, созылмалы панкреатит пен қатерлі ісік ауруының көлемін ұлғайтуға мүмкіндік береді, сонымен қатар әртүрлі мөлшердегі фокустық формацияны анықтайды, сонымен қатар бір гипоэкоидты қалыптастыру қатерлі ісік ауруына тән, ал созылмалы Ұйқы безінің панкреатиті жиі диффузды болады, гиперехоидты (тығыз), құрамында бірнеше калькуляция бар, дегенмен барлық жағдайларда фокустың табиғатын дәл анықтау мүмкін емес.
Алайда, ұйқы безінің негізгі жолдарының едәуір кеңеюі және әсіресе ондағы кальцийдің болуы қатерлі ісікке тән емес және әдетте созылмалы панкреатитті көрсетеді. Панкреатикалық ісік болған кезде бауырдағы бірнеше ошақтың анықталуы ұйқы безінің қатерлі ісігінің гематогенді таралуын көрсетеді.
УДЗ немесе КТ бақылауымен іштің алдыңғы қабырғасы арқылы жасалынған жұқа инелер биопсиясы әрдайым дифференциалды диагностика мәселелерін шеше бермейді. Сөзсіз рак клеткаларының немесе олардың кешендерінің биопсиялық үлгілерін цитологиялық зерттеуді анықтау, әрине, қатерлі ісік ауруын көрсетеді. Алайда, кез-келген жағдайда биопсия үлгілерінде қатерлі ісік элементтерінің болмауы онкологиялық диагнозды, оның ішінде қайталанатын пункциядан кейін алып тастауға мүмкіндік бермейді. Егер диагностикалық пункция кезінде іріңді алу мүмкін болса, онда «созылмалы панкреатит» диагнозы өте ықтималды болады, дегенмен мүлдем сенімді емес, өйткені обструктивті ісік бездің түтік жүйесінде қайталама іріңді процесті тудыруы мүмкін.
СП ісіксіз формасында, тіпті осы салада тәжірибелі хирург жүргізетін лапаротомия да әрдайым қатерлі ісіктің тікелей тексеруден және бездің пальпациясымен алынып тасталына мүмкіндік бермейді. Интраоперативті пункция биопсиясы материалды патологиялық аймақтан жоғары сенімділікпен алуға мүмкіндік береді, бірақ шұғыл цитологиялық тексеруден кейін де жағдай барлық жағдайда анық емес.
Ұйқы безінің қатерлі ісігін тікелей кесу биопсиясы белгілі бір техникалық қиындықтарды тудырады, әсіресе бастың терең орналасуымен. Алайда, жақсы биопсия алғаннан кейін де тәжірибелі патоморфологтар қатерлі ісік ауруын созылмалы панкреатитке тән эпителиалды пролиферациядан әрдайым сенімді түрде ажырата алмайды, әсіресе жедел зерттеулерде. Сондықтан проблемамен айналысатын арнайы жабдықталған мекемелерде де кейде диагностикалық және сәйкесінше тактикалық қателіктер жіберіледі, олардың кейбіреулері аурудың таза клиникалық көріністерін дұрыс бағаламауға байланысты. Нәтижесінде, бастың псевдотуморлы панкреатитімен ауыратын науқастар оларға ісіктің түбегейлі жойылуына бағытталған панкреатодуоденальды резекция жасамайды. Паллиативті араласулардан өткен, мысалы, билиодигестивті анастомоздармен жұмыс істемейтін қатерлі ісікпен ауыратын науқастар ұзақ өмір сүреді және кейде қателесіп, өздігінен үмітсіз қатерлі ісіктен қалпына келеді деп саналады. Қазіргі уақытта ұйқы безінде жұмыс істейтін хирургтардың көпшілігі егер қатерлі ісік ауруын операциядан тыс жолмен алып тастау мүмкін болмаса, оны резекциялаудың бір немесе басқа көлемін жасау керек деп санайды.
Хирургиялық емдеу. СП-ны хирургиялық емдеудің жалпы көрсеткіші гастроэнтерологтардың консервативті емінің тиімсіздігі болып табылады. Сирек жағдайларда, мысалы, псевдоцисттің қуысына және (немесе) асқазан-ішек жолдарының люменіне жедел қан кету, сондай-ақ үлкен кистаның жарылуы кезінде төтенше жағдай деп санауға болады. Шұғыл көрсеткіштер бойынша операциялар жиі жасалады. Олар ұйқы безі мен айналасындағы тіндердегі инфекциялық процестің өршуіне, обструктивті сарғаюға, сондай-ақ декомпенсацияланған он екі елі ішек өтімсіздігіне арналған. Көп жағдайда КП емделушіні мұқият тексеруден кейін жоспарлы түрде жүргізіледі. Егер ұйқы безінің қатерлі ісігін болдырмау мүмкін болмаса, СР операцияларына арналған көрсеткіштердің жеделдігі артады.
СП-ны хирургиялық емдеу екі негізгі қиындықпен байланысты.
Олардың біріншісі - СП әсер еткен бездегі патологиялық өзгерістер ауыр, кең таралған және қайтымсыз. Сонымен қатар, ауыр науқастарда да темір науқас үшін өмірлік және эндокриндік функциялардың бір бөлігін орындауды жалғастырады. Демек, панкреэктомия түріндегі сөздің толық мағынасында радикалды операция кейіннен өмір бойына ас қорыту ферменттерімен және гормондарымен күрделі және өте қымбат алмастыратын терапияны қажет етеді, сонымен қатар ол үлкен техникалық қиындықтармен, мүмкін асқынулармен және науқас үшін жедел қауіппен байланысты. Бұдан шығатыны, хирургиялық емдеудің көптеген әдістері, егер паллиативті болмаса, белгілі бір дәрежеде ымыраға келу болып табылады. патологиялық өзгерген без ұлпасының немесе кез-келген жағдайда оның бір бөлігін сақтауды және жұмыс істеуді ұсынады.
Екінші іргелі қиындық, жоғарыда айтылғандай, СП-мен ауыратын науқастардың көпшілігі созылмалы маскүнемдер болып табылады және хирургиялық әдістердің нәтижелері көбінесе операция жасайтын адамның қаншалықты қалайтындығына және оның кемістігін жеңе алатындығына байланысты. Егер пациенттер операциядан кейін алкогольдік ішімдіктерді тұтынуды жалғастыра беретін болса, дұрыс жасалынған, көп сатылы және қымбат араласуларға қарамастан, олардың жағдайының жақсаруы көбінесе уақытша болып табылады. Сондықтан алкогольді созылмалы панкреатитпен ауыратын науқастарды емдеу хирургтар мен наркологтардың кезекпен жүргізуі керек.
Созылмалы панкреатитті хирургиялық емдеуде келесі негізгі міндеттер орындалуы мүмкін және орындалуы керек:
- 1) ұйқы безі мен парапанкреатикалық талшықтың жұқтырылған панкреатиялық некроздың және оның туындыларының майланған жерлерінен босатылуы (тіндердің секвестрі, шірік тәрізді детрит, ірің). Хирургиялық тәжірибеде жиі кездесетін араласудың бұл элементі созылмалы панкреатиттің құрсақ нысандары, кеш некрэктомия (секестрэктомия) деп санауға болады,
- 2) ішек қуысына панкреатиялық секрецияның кедергісіз ағуын қамтамасыз ету арқылы ішек гипертензиясын жою,
- 3) өт жолдарын сауықтыру және холелитиазбен байланысты созылмалы панкреатитте, сондай-ақ созылмалы панкреатиттің басқа түрлерін қиындататын жалпы өт жолдарының қайталама стенозында өт жолдарының еркін ағуын қамтамасыз ету;
- 4) созылмалы панкреатиттің салыстырмалы локализацияланған формалары бар ұйқы безінің көп өзгертілген бөлігін резекциялау (панкреатодуоденальды резекция (көбінесе ұйқы безінің ісігін болдырмау мүмкін емес), ұйқы безінің басын оқшауланған резекция, ұйқы безінің медианалы немесе сол жақ резекциясы);
- 5) дербес маңызы бар ірі псевдоцисттер мен ұйқы безі фистулаларын жоюға бағытталған арнайы шараларды жүзеге асыру (әдетте бұл міндет алғашқы төрт тапсырманы орындау барысында шешіледі, 20.2, 20.3-тармақтарды да қараңыз).
Бұрын созылмалы ауырсыну панкреатиті деп аталатын ұйқы безін денервациялау әдістері (Иошиока-Вакабаяши бойынша пост-ганглиондық нейротомия, сонымен қатар бездің түтік жүйесін тез сіңетін сұйықтықты сұйықтықты экстрекциялық функцияны өшіру үшін пластикпен толтыру) соңғы жылдары дерлік қолданыста жоқ.
Созылмалы панкреатитке арналған хирургиялық араласу бір немесе екі сатылы. Екі кезеңдік операциялар зерттеуде анықталған патологияның ерекшеліктеріне сәйкес алдын-ала жоспарланады немесе араласу кезінде ашылған күтпеген жағдайлар әсер етеді. Алайда, көптеген жағдайларда пациенттерге СР үшін бірнеше рет операция жасау қажет. Бұл қолданыстағы патологияның ауырлығына, немесе олар үшін өте қиын міндет алатын хирургтардың арнайы біліктілігінің болмауына немесе пациенттердің тағайындалған режимін бұзуына (алкогольді ішу және басқа да диеталық бұзылулар) байланысты болуы мүмкін.
Нақты клиникалық жағдайларға байланысты жоғарыда тұжырымдалған хирургиялық емдеудің негізгі бес міндетін орындауға оралайық.
Егер пациент мерзімді өршу немесе өршу кезінде пайда болатын созылмалы панкреатитке жіберілсе (бұл өте жиі орын алады) және ол инфекциялық процестің клиникалық белгілеріне ие (температуралық реакция, эпигастрийдегі ауырсынудың жоғарылауы, ақ қанның жедел фазалық реакциясы және т.б. .) және ұйқы безінің ультрадыбыстық немесе КТ зерттеуінде үлкен фокальды, іштің зақымдалуы байқалады, сіз ескі ошақтардың аймағында баяу немесе күшейтілген суппациямен созылмалы панкреатиттің іш қуысы туралы ойлануыңыз керек ұйқы безінің некрозы. Мұндай пациенттерде созылмалы инфекцияның панкреатикалық және парапанкреатикалық ошақтарын ашу, босату және ағызу сияқты араласуды мүмкіндігінше тезірек жасау керек. кешіктірілген некрэктомияның бір түрін немесе басқа түрін жасаңыз. Сонымен бірге, қажет болған жағдайда, хирургиялық жол өт жолында жасалады.
Жоғарғы медианалық лапаротомиядан кейін оператор алдымен экстраватикалық өт жолдарының жағдайын бағалайды, ал егер патология анықталса, оларды хирургиялық тазарту жұмыстарын жүргізеді. Есептелген холецистит болған кезде холецистэктомия жүргізіледі, холедохолитиаз, холедохотомия және тастарды алып тастау жағдайында, жалпы өт жолдарының терминалды бөлімін қайта қарау, өт жолдарына араласу көбінесе холедохты Т-тәрізді дренажмен ағызумен аяқталады.
Егер холелитиаз болмаса, қайталама өт гипертензиясының белгілері байқалса (өт қабының ұлғаюы, жалпы өт жолдарының үлкейуі), холецистостомия декомпресске қолданылады.
Операцияның негізгі бөлігі асқазан-ішек байламын кеңінен ашып, ұйқы безін мұқият тексеруден басталады, бастың артқы бетіне қол жеткізу үшін Көчерге сәйкес он екі елі ішек жұмылдырылуы керек (20.8 және 20.9-суреттер).

Сур. 20.8.Он екі елі ішек перитонының париетальды бөлінуі

Сур. 20.9.Он екі елі ішек безі басымен бірге ретроперитонеальды талшықтан және қабыршақтанған мүшелерді пальпациялағанда қабыршақтайды
Безде және оның айналасындағы талшықта орналасқан қабыну инфильтраттары (көбінесе орталық жұмсарту және тіпті ауытқу белгілері бар) тесіліп, бұлтты сұйықтық, ірің және ұсақ детрит пайда болғаннан кейін олар ине бойымен ашылып, жартылай ерітілген тіндердің секвестрі мен сұйықтық іріңдерін қуыстарынан шығарады. Операциялық нәтижені ультрадыбыстық және КТ деректерімен салыстыра отырып, ұйқы безінің некрозының барлық ошақтары табылғанына және босатылғанына көз жеткізу керек. Ашылған қуыстарды бөлек түтіктермен ағызады, олар қоршаған тіндерге бекітіліп, іштің алдыңғы қабырғасында көрінеді.
Көптеген жағдайларда, осы араласу кезінде, проксимальды және дистальды бөлімдердің сыртқы дренажымен кеңейтілген ұйқы безі жолы ашылады және қалпына келтіріледі (Cурет 20.10).

Сур. 10.20.Ұйқы безінің дене аймағында көлденең бөлінуінен кейін негізгі ұйқы безінің сыртқы канализациясы (негізгі ұйқы безінің артқы қабырғасына)
Бірқатар жағдайларда бойлық панкреатежейоаноастомоз пайда болады (20.11 және 20.12-суреттер).

Сур. 11/20.Бойлық нанокреатежейоанастомоздың пайда болу кезеңі (Пустау-Н операциясы). Ұйқы безі бойымен бойлық бөлінген(1),дезунум ұйқы безіне тігіледі (2) (анастомоздың артқы ерні пайда болады)

Сур. 12/20.Ұзын бойлы нанокреатежейоанастомозды қалыптастыру операциясының соңғы түрі (Пустау-I операциясы)
Хирургиялық емдеудің осы кезеңінде нанкреатожейуноанастомозды (ПЭА) енгізу инфекциялық және қабыну процестері кезінде, безде немесе парапанкреатикалық тіндерде, созылмалы панкреатиттің өршуіне қарсы. Мұндай жағдайларда әрқашан анастомоздың тігістерінің бөліну қаупі бар, сондықтан сіз өзіңізді негізгі ұйқы безінің сыртқы канализациясымен шектеуіңіз керек.
Операциядан кейінгі кезеңде, егер ашық ошақтар бездің жұтқыншақ жүйесімен байланысса, сондай-ақ ішектің сыртқы дренажынан кейін ұйқы безі фистуласы (фистула) пайда болады, ол ұйқы безінің шырынын ағып кету арқылы табиғи жолмен емдейді және егер проксимальды жолға келесі кедергі болса, жұмыс істей береді. хирургиялық емдеудің кезеңі - НАП қабаты.
Ішек бездерінің секрециясының ішекке еркін ағуын қамтамасыз етуге бағытталған операциялар ішек гипертензиясының белгілері бар науқастарда жасалады (оның түйіндік бөлігінің қатаңдығына байланысты түтіктің кеңеюі, түтік кальцийі, ұйқы безінің тұрақты фистуласы). DB C (EPST) бойынша эндоскопиялық араласулар (20.13-сурет) және папилосфинктер- және вирустопопластика сияқты трансдуоденальды операциялар, әдетте, ұйқы безі жолдарының терминальды бөлігінің ұзаққа созылған стенозына байланысты және сонымен қатар СР-нің қатты өршу қаупімен байланысты. Сондықтан Pustau-P жұмысының түріне сәйкес Ru бойынша сөндірілген дегунумның бастапқы циклі бар бойлық NAP-қа артықшылық беріледі.

Сур. 20.13.Үлкен он екі елі ішек папилясына эндоскопиялық араласудың схемалық көрінісі
СӨЖ аз немесе аз локализацияланған безде патологиялық өзгерісі бар пациенттерде (үлкен изевдоцист немесе псевдоцисттер тобы, ісікті болдырмау мүмкін болмаған кезде тығыз көлемнің пайда болуы және т.б.), зақымдалған бөлімдерді алып тастау көрсетілген. Каудальды бөлімді резекциялағаннан кейін, олар Ru (Пуустау-1 операциясы) бойынша бездің көлденең бөлігінің термополярлы (термотерминальды) анастомозын қолдана отырып, негізгі ұйқы безінің жолын ақырындап ағызуға тырысады (20.14-сурет).

Сур. 20.14.Пустау-I операциясы. Ұйқы безінің дистальды резекциясынан кейін Ru бойынша сөніп қалған ішектің панкреоэнтероаностомозын енгізу
Мұндай анастомозды жеткіліксіз деп санайтын кейбір авторлар Пустау-I және Пүстау-Н әдістерін біріктіргендей, түтікті бойлық түрде бөліп алып, ішекке қосады.
Бездің ортаңғы бөлігін (денесін) резекциялау кезінде Ru бойымен ішектің ілмектері бездің қалған проксимальды және дистальды бөліктерінің ұштарымен анастомоздалған (20.15-сурет).

Сур. 20.15.Панкреатиялық медианалық резекциядан кейінгі қалпына келтіру түрі
Панкреатодуоденальды резекциясы (PDR), егер ұйқы безінің ісігін болдырмау мүмкін болмаса, әдетте Уипплдің дамыған техникасы бойынша жасалады (толығырақ 21.2 тармақты қараңыз).
Созылмалы панкреатит кезіндегі PDD-нің ерекшелігі - бұл кең цикатриялық перипанкреатитпен, әсіресе бастың артқы бетімен және ілмектермен байланысты, оның арасында салалары бар портальды веналар және жоғарғы мезентериялық веналар бар.
Холелитиазға арналған экстраватикалық өт жолдарына жүргізілетін араласулар, негізінен, созылмалы билиарлы панкреатиттің жеңіл формалары бар пациенттерде дерлік маңызды болып табылады, онда әдетте безде ауыр морфологиялық өзгерістер болмайды, холециститтің күшеюі немесе Ватер ампуласы арқылы кальцийдің өтуі ішектің және өт қабының сәйкес келетін ісінуімен жүреді. симптоматология.
Он екі елі ішектің патологиясын емдеуге бағытталған операциялар, жоғарыда айтылғандай, аурудың патогенезінде маңызы бар (дуоденостаз, он екі елі ішек, әсіресе перипапиллярлар, дивертикулалар және басқалар), КП-ны емдеуде белгілі бір мәнге ие.