Диабеттік нейропатияны емдеу: ауыр дәрілер
Диабеттік симметриялы сенсорлы-моторлы полиневропатия (ДПН) диабеттік нейропатияның кең таралған нұсқасы болып табылады, ол 1 типті және 2 типті қант диабеті бар науқастардың 50% -дан астамында байқалады.
Диабеттік симметриялы сенсорлы-моторлы полиневропатия (ДПН) диабеттік нейропатияның кең таралған нұсқасы болып табылады, ол 1 типті және 2 типті қант диабеті бар науқастардың 50% -дан астамында байқалады. DPN - бұл невропатиялық ауырсынудың екінші ең көп таралған себебі (NI). DPN таралуы қолданылатын диагностикалық критерийлерге байланысты өзгеріп отырады. Симптомдар негізінде диагноз қойылған нейропатияның жиілігі шамамен 25% құрайды, ал электроневрографиялық зерттеу жүргізу кезінде қант диабеті бар науқастарда 100% құрайды.
DPN диагнозы мұқият жиналған тарихқа, неврологиялық сараптамаға, электрофизиологиялық тексеруге негізделген. Типтік белгілер - бұл «қаздың бітелуі», жану, аяқтардағы ауырсыну, түнгі бұлшықеттің қысылуы. Неврологиялық зерттеу Ахилл рефлекстерінің әлсірегенін, «шұлықтар» және «қолғаптар» түрінің сезімталдығының төмендегенін, проприоцептивті сезімталдықтың төмендегенін көрсетеді. Уақытылы емделмегенде және емделмегенде, аяқтың жарасы сияқты DPN асқынулары дамиды, бұл некрозға, гангренаға (диабеттік аяқ) және жиі ампутацияға әкелуі мүмкін. Қант диабетімен ауыратын науқастарға жыл сайын аяқтың неврологиялық және клиникалық тексерісі қажет.
DPN дамуының негізгі себебі глюкозаның жоғарылауы екендігі жалпыға белгілі. Тиісінше, емдеудің біртіндеп дәлелденген әдісі - бұл ДЦП-нің дамуын бәсеңдетіп, тіпті кері қайтара алады - инсулинге тәуелді қант диабеті бар емделушілерде гликемияны жақсы бақылау. Қант диабетін қарқынды емдеумен айналысатын науқастарда (күніне 3 немесе одан да көп инсулин енгізу немесе инсулин диспенсерін қолдана отырып тері астына инсулинге тұрақты инфузия енгізу (HbA деңгейі)1с 6.5-7.5) аралығында микроваскулярлық асқынулар мен нейропатияның даму қаупінің едәуір төмендеуі байқалды. Инсулинге тәуелді емес қант диабеті бар пациенттерде сульфонилмочевиналармен қарқынды емдеу сонымен қатар нейропатияның жиілігі мен өршуінің төмендеуіне әкелді. Алайда, тек нормогликемияға қол жеткізу ДНП клиникалық көріністерін тез арада жоя алмайды. Осыған байланысты, әсіресе ауырсынуды басу үшін қосымша патогенетикалық және симптоматикалық емдеу қажет.
Альфа-липои (қышқыл) қышқылы (Эспа-липон, Тиокацид, Тиогамма, Тиолепт) патогенетикалық препараттарға жатады. Бұл препараттар DPN патогенетикалық емі үшін алтын стандарт болып табылады. Альфа-липой қышқылы - күшті липофильді антиоксидант. Тиокси қышқылы жүйке талшықтарында жиналып, бос радикалдардың мөлшерін азайтады, эндонуральды қан ағымын жоғарылатады, NO мөлшерін қалыпқа келтіреді, тамыр қабырғаларының релаксациясын реттейді (егер ол көп болса, қант диабетіндегі сияқты, ол еркін радикал сияқты әрекет ете бастайды), эндотелий қызметін жақсартады, деңгейін төмендетеді холестерин, жоғары тығыздықтағы липопротеиндердің антиатерогенді фракциясының деңгейін жоғарылатады. Бірқатар зерттеулер көрсеткендей, альфа-липои қышқылын тәулігіне 600 мг дозада немесе ауызша үш аптадан алты айға дейін қолдану ДНҚ негізгі белгілерін клиникалық маңызды дәрежеде төмендетеді, оның ішінде ауырсыну, парестезия және ұйқышылдық 7, 8. Оңтайлы. альфа-липой қышқылының тамыр ішілік тамшысын (200 мл тұзды ерітіндіге 600 мг) 3 апта (15 тамшы), содан кейін таблетка түрінде 600 мг препарат қабылдау керек (күніне бір рет тамақтанудан 30-40 минут бұрын) ) 1-2 ай ішінде.
Зақымдалған жүйке құрылымдарының метаболизмін жақсартатын препараттар, әдетте, нейротроптық қасиеттеріне байланысты В дәрумендерін қамтиды. В дәрумені1 ацетилхолин және В синтезіне қатысады6 - нейротрансмиттерлер синтезінде, қозудың берілуінде. В дәрумені12 трофикалық перифериялық нервтерді жақсартады. Милгамма драже препаратының DPN кешенді емдеудің жоғары тиімділігі көрсетілген. Ол 100 мг бенфотиамин мен 100 мг пиридоксиннен тұрады. Препарат 3-5 апта ішінде күніне 2-3 рет бір таблеткадан тағайындалады. Майламмада бензфотиаминнің болуы маңызды, оның липидтердің ерігіштігі қандағы және ұлпалардағы тиаминнің жоғары концентрациясына қол жеткізуге себеп болады.
Тиімділігі мен қауіпсіздік профилі туралы мәліметтер альфа-липои қышқылын және бензотиаминді диабеттік полиневропатияны патогенетикалық бағытталған емдеуге арналған бірінші қатардағы дәрі ретінде қарастыруға мүмкіндік береді.
1335 пациенттің көп орталықты, плацебо-бақыланатын зерттеуінде 6 және 12 ай ішінде күніне 3 рет 1000 мг дозада ацетил-L-карнитин қабылдау DPN белгілерін едәуір төмендететіні көрсетілген.
Патогенетикалық терапияның бағыты өте маңызды және болжамды анықтайды. Алайда емдеу ұзақ курстарда жүргізіледі және әрдайым жедел, айқын клиникалық жақсарумен қатар жүрмейді. Сонымен қатар, тіпті жеңіл DPN болса да, ұйқының бұзылуына, депрессияға, алаңдаушылыққа және әлеуметтік әлсіздікке әкелетін қатты ауырсыну пайда болуы мүмкін. Сондықтан патогенетикалық терапиямен қатар, НБ симптоматикалық терапиясын уақтылы жүргізу өте маңызды.
Бірден атап өткім келеді, жай ғана анальгетиктер мен стероид емес қабынуға қарсы препараттар, олардың ауырсынуын емдеу кезінде тиімсіз болғандықтан ұсынылмайды. Өкінішке орай, әлемде НБ бар пациенттердің 60% -дан астамы бұл препараттарды қабылдауды жалғастыруда, бұл ұзаққа созылмайтын қолдану үшін өте қауіпті (асқазан-ішек жолдарының (GIT), бауыр мен қанның асқынуы). DPN-мен емделуге арналған дәрілердің негізгі топтары: антидепрессанттар, антиконвульсанттар, опиоидтар, антиаритмиялық дәрілер, жергілікті препараттар.
Трициклді антидепрессанттар (ТЦА) алғашқы дәрілердің бірі болды, олар НБ-мен ауыратын науқастарды емдеуде тиімді болды. Соған қарамастан Ресейде тек бір ғана TCA тіркелген - ҰБ емдеу үшін қолданылатын амитриптилин (постерпетикалық невралгия, DPN). ТКА анальгетикалық әсері олардың серотонин мен норепинефриннің қайта қосылуын тежеуімен байланысты деп санайды, бұл орталық жүйке жүйесіндегі ноотропты жолдар бойымен ауырсыну импульстарын өткізуге кедергі келтіретін норадренергиялық және серотонергиялық жүйелердің төмендеу белсенділігінің артуына әкеледі.
Серотонин мен норепинефриннің қайта қосылуына тосқауыл қоюдан басқа, TCAs альфа блоктайды1адренергиялық, N1-истамин, М-холинергиялық рецепторлар, олардың қолданылуын шектейтін бірқатар қарсы көрсеткіштер мен жанама әсерлер тудырады. Жағымсыз әсерлерге көру қабілетінің бұзылуы, ауыздың құрғауы, синусты тахикардия, іш қату, зәр шығару, түсінбеушілік және / немесе есте сақтау қабілетінің нашарлауы (антихолинергиялық әсер), седация, ұйқышылдық, салмақтың өсуі (H1-гистаминдік әсерлер), ортостатикалық гипотензия, айналуы, тахикардия (альфа1адренергиялық әсерлер). ТКА жедел және субакутты миокард инфарктісі бар, тамырішілік өткізгіштік қабілеті бұзылған, бұрыштық-жабылатын глаукома бар, моноамин оксидаза тежегіштерін (MAOIs) қабылдаған науқастарда қарсы. Бұл препараттарды жүректің ишемиялық ауруы (ЖЖА), аритмия, артериялық гипертензия, инсульттан кейін, сондай-ақ зәр шығару немесе вегетативті жеткіліксіздігі бар емделушілерде сақтықпен қолдану керек. Бұл жағдай жалпы медициналық практикада СКА қолдануды айтарлықтай шектейді.
Ауыр DPN емдеу кезіндегі TCA (амитриптилин, десипрамин, кломипрамин, имипрамин) тиімділігі бірнеше рандомизацияланған, плацебо бақыланатын зерттеулерде көрсетілген. Ауырсынатын полиневропатияны емдеуде осы топтың ең көп қолданылатын дәрілері амитриптилин және имипрамин болып табылады. Ең көп қолданылатын амитриптилин. Препараттың бастапқы дозасы түнде 10-12,5 мг құрайды, содан кейін доза әсерге жеткенге дейін әр 7 күн сайын біртіндеп 10-25 мг-ға артады (максимум 150 мг). Тәуліктік доза түнде бір рет қабылданады немесе 2-3 дозада ұсақталады. Созылмалы депрессиямен әдетте препараттың жоғарырақ дозалары қажет. Амитриптилинге төзбеушілік кезінде басқа ТСА, мысалы, имипрамин немесе кломипрамин тағайындалуы мүмкін. Антидепрессанттармен емделу кем дегенде 6-8 аптаға созылуы керек, ал пациент ең жоғары рұқсат етілген дозаны кем дегенде 1-2 апта қабылдауы керек. Амитриптилин НБ бар науқастардың шамамен 70% -ында тиімді болғанына қарамастан, ауыр жанама әсерлер оны қолдануды шектейді. Кез-келген TCA тағайындаудан бұрын, әсіресе 40 жастан асқан адамдарда алдын-ала ЭКГ міндетті.
Егер TCA аз төзімді болса, тетрациклді антидепрессанттар (мысалы, мапротилин, тәулігіне 25-100 мг) немесе селективті серотонин мен норепинефринді қайта қабылдау ингибиторлары (SSRIs) (венлафаксин, тәулігіне 150-225 мг немесе дулоксетин, күніне 60-120 мг қолдануға болады) ) Венлафаксиннің тиімділігі DPN 17, 18 бар науқастармен жүргізілген зерттеулерде бірнеше рет дәлелденді, ал TCA-ға постсинаптикалық әсер етпейді (М-холинергиялық рецепторларға, альфа-адренергиялық және гистаминдік рецепторларға әсер ету). Бұл препаратты TCA-ға қарағанда қауіпсіз етеді. Анальгетикалық әсердің басталуы терапияның екінші аптасында байқалған.
Осылайша, венлафаксин - бұл DPN емдеу кезінде тиімді, қауіпсіз, жақсы төзімді дәрі. 12-ден 13 аптаға дейін созылған үш мультицентрлік, рандомизацияланған, қос соқыр, плацебо бақылаумен жүргізілген сынамалар DPN ауыратын емделушілерде тәулігіне 60-120 мг дозада дулоксетиннің тиімділігін көрсетті. Зерттеулер нәтижесінде дулоксетинмен емдеу кезінде ауырсыну қарқындылығының 50% -ға төмендеуі анықталды (қолданылған дозаға қарамастан) пациенттердің 41% -ында, плацебо қабылдаған пациенттердің 24% -ында.
Таңдамалы серотонинді қайта қабылдау ингибиторлары (SSRIs) (флуоксетин, пароксетин, сертралин, циталопрам, эскиталопрам) азырақ жанама әсерлерді тудырады, бірақ аз айқын анальгетикалық әсерге ие, бұл норадренергиялық берілімге тікелей әсер етпейтіндігімен түсіндірілуі мүмкін. Олар негізінен ауырсыну депрессиямен байланысты болған кезде және пациент басқа антидепрессанттарға төзбейтін жағдайларда көрсетіледі.
ҰБ жиі депрессиямен жүретіндіктен, бұл психопатологиялық жағдайға тиімді әсер ететін және қауіпсіздігі жақсы профильге ие препаратты таңдау маңызды. Осы препараттардың бірі - пипофесин (Азафен). Антидепрессант механизмі серотонин мен норепинефринді қайта қабылдаудың ерекше тежелуіне негізделген, бұл олардың орталық жүйке жүйесінде концентрациясының жоғарылауына әкеледі. Препарат кардиотоксикалық қасиетке ие емес. Антихолинергиялық әсердің болмауына байланысты Азафен глаукома және басқа аурулары бар емделушілерге тағайындалуы мүмкін, оларда антихолинергиялық белсенділігі бар препараттарды, соның ішінде имипрамин мен амитриптилинді қолдануға қарсы көрсетілімдер бар. Көрінетін жанама әсерлердің болмауы, әсіресе амбулаториялық практикада, соматикалық аурулары бар науқастарға және қарт адамдарға препаратты тағайындауға мүмкіндік береді.
Ауыр DPN емдеу кезінде қолданылатын антиконвульсанттардың ішінен ең тиімдісі габапентин (Нейронтин) және прегабалин (Лирикалық) 22, 23. Габапентин мен прегабалиннің әсер ету механизмі, кернеуге тәуелді кальций каналдарының альфа-2-дельта бөлімшелеріне қосылу қабілетіне негізделген. перифериялық сенсорлық нейрондар. Бұл пресинаптические нейронға кальцийдің енуінің төмендеуіне әкеледі, нәтижесінде ауырсынудың азаюымен қатар жүретін негізгі ауырсыну медиаторларының (глутамат, норепинефрин және зат P) босатылуы азаяды. Екі препараттың да төзімділігі мен жоғары тиімділігі емнің бірінші аптасында байқалады. Ең жиі кездесетін жанама әсерлер - бас айналу және ұйқышылдық. Габапентиннің бастапқы дозасы түнде 100-300 мг құрайды. Содан кейін тәуліктік дозаны әр 3-5 күн сайын біртіндеп үш есе жоғарылатып, 100-300 мг-ға арттырады.
Орташа тиімді доза - тәулігіне 1800 мг (күніне 3 рет 600 мг), ең жоғары - күніне 3600 мг. Габапентин дозасын титрлеуге 2-ден 8 аптаға дейін уақыт кетуі мүмкін. Препарат тиімсіз деген қорытындыға келмес бұрын, оның максималды рұқсат етілген дозасын 1-2 апта ішінде қабылдау керек. Тиімділігі мен қауіпсіздігі бойынша прегабалин габапентинмен сәйкес келеді, бірақ габапентиннен айырмашылығы оның сызықтық фармакокинетикасы бар, ол дозаның өзгеруімен қан плазмасындағы препарат концентрациясының өзгеруін болжайды. Преагабалиннің тәуліктік дозаларының диапазоны екі бөлінген дозада тәулігіне 150-600 мг құрайды.
Ауырған DPN емдеудің бастапқы дозасы күніне 150 мг құрайды. Эффект пен төзімділікке байланысты, дозаны 3-7 күннен кейін күніне 300 мг-ға дейін арттыруға болады. Қажет болса, 7 күндік үзілістен кейін дозаны максимумға (тәулігіне 600 мг) дейін арттыруға болады. Препаратты қолдану тәжірибесіне сәйкес, қажет болған жағдайда, қабылдауды тоқтатыңыз, бір аптаның ішінде дозасын біртіндеп азайту ұсынылады. Прегабалин қанға тез сіңеді және габапентинмен (33-66%) салыстырғанда биожетімділігі жоғары (90%). Нәтижесінде, препарат төмен дозаларда тиімді және жанама әсерлердің жиілігі мен ауырлығына, әсіресе 22, 23 седациясына ие.
Ауырсыну синдромын емдеу үшін опиоидтерді қолдану басқа препараттардың әсері болмаған кезде ғана мүмкін болады. Опиоидтардың арасында тәулігіне 37-60 мг дозасындағы оксикодон және трамадол (опиоид мк рецепторларына төмен аффинициясы бар дәрілік зат, сонымен бірге серотонин мен норепинефринді тежегіш) ауырсынатын DPN емдеуде ең тиімді болып табылды. Трамадолмен емдеу түнде 50 мг дозадан басталады (немесе тәулігіне 2 рет 25 мг), 5-7 күннен кейін доза күніне 100 мг дейін арттырылады. Қажет болса, дозаны күніне 2-4 рет 100 мг дейін арттырыңыз. Трамадолмен сынау емі кем дегенде 4 аптаға созылуы керек. Опиоидтар анальгетикалық қасиеттері үшін бағаланады, бірақ бұл кластағы дәрі-дәрмектер денеде айқын және қауіпті жанама әсерлер тудырады.
Трамадолдың парацетамолмен (Зальдиар) үйлесуі анальгетикалық әсерін жоғалтпай, трамадолдың дозасын азайтуға және сол арқылы жанама әсерлердің пайда болу қаупін азайтуға мүмкіндік береді. Екі препараттың әртүрлі әсер ету механизмімен (парацетамолдың анальгезиялық әсер ету механизмі простагландиндердің орталық синтезіне ингибиторлық әсерімен байланысты болуы мүмкін, мүмкін, COX-3 ингибирлеуімен байланысты) синергизмнің әсері пайда болады. Препараттардың кешенін қабылдау кезінде жеткілікті анальгезия әр қосылысты тиісті дозада қолданғанға қарағанда 1,5–3 есе жиі байқалады.
Сонымен қатар, парацетамол мен трамадол қосымша фармакокинетикалық профилімен сипатталады, осыған байланысты препарат тез әрекет ете бастайды - 15-20 минуттан кейін (парацетамолға байланысты) және ұзақ уақыт анальгезиялық әсерге ие болады (трамадолға байланысты). Зальдиар құрамында трамадолдың төмен дозасы бар (бір таблеткада 37,5 мг трамадол және 325 мг парацетамол бар), сондықтан оны қолданғанда жанама әсерлер трамадолды қолданғанға қарағанда аз кездеседі. Препараттың мақсаты ұзақ дозаны титрлеуді қажет етпейді, емдеуді күніне 1-2 таблеткадан бастауға болады, кейінгі дозасын күніне 4 таблеткадан арттыруға болады.
Ауызша антиаритмиялық дәрі-дәрмек Мексететин анестетикке де жатады. Мексилетин натрий арналарын блоктайды, осылайша нейрондардың мембранасын тұрақтандырады және ауырсыну импульстарының берілуіне тосқауыл қояды. НБ-да миксилетинді қолдануға арналған сынақтар қайшылықты нәтижелер береді. Кейбір жағдайларда, мицилетин ауырсынуды айтарлықтай азайтады, әсіресе жоғары дозаларда қолданғанда. Алайда, жанама әсерлер көбінесе асқазан-ішек жолдарынан пайда болады. Препаратты жүрек патологиясының тарихы болса немесе ЭКГ зерттеуі кезінде ауытқулар анықталса, сақтықпен қолдану керек.
Бірқатар зерттеулерде жергілікті анестетиктерді (кремдер, гельдер және патч (Версатис) 5% мазмұны бар липокаин немесе ыстық бұрыш - капсаицин сығындылары негізіндегі препараттар) қолдану DPN 27, 28-нің ауырсыну түрін емдеуде тиімді екендігі көрсетілді. Лидокаиннің әсері мыналарға негізделген: натрий иондарының перифериялық нейрондардың мембранасы арқылы тасымалдануын бұғаттайды, нәтижесінде жасуша мембранасы тұрақтанады, әсер ету потенциалының таралуы бәсеңдейді, демек, ауырсыну азаяды. Жанама әсерлердің әсерінен қолдану аймағында терінің жергілікті тітіркенуі байқалады, ол көбінесе аздап тез жоғалады. Капсаицин препараттарының әсері сенсорлық талшықтардың терминалдарында Р затының сарқылуына негізделген. Қолдану орнында жану, қызару және қышу жиі кездеседі жанама әсерлер, және препарат алғаш қолданғанда ауырсыну жиі байқалады.
Дегенмен, ешқандай дәрі-дәрмекті DPN-дегі ауырсынуды емдеуге арналған жалғыз дәрі деп санауға болмайды. Жоғарыда аталған қаражаттың кез-келгенін пайдалану тиімді емес және есірткіні біріктіріп қолдану қажеттілігі жиі кездеседі. Сондықтан пациент қабылдаған дәрі-дәрмектердің санын жалпы ережеге сәйкес шектеуге тырысу керек, дегенмен, көп жағдайда DPN бар ҰБ екі немесе одан да көп дәрілердің тіркесімімен ғана бақылауға болады. Бірнеше дәрі-дәрмектің құрамын бірден тағайындау қисынсыз: бастапқыда бір дәрі-дәрмекті сынап көру керек, және емделуші қабылдаған дозаларда оның ішінара әсері бар екеніне көз жеткізгеннен кейін, оған келесі агент бекітілуі керек, ол, әдетте, басқа әсер ету механизміне ие.
Клиникалық тәжірибеде көбінесе антиконвульсанты бар антидепрессант, трамадол немесе Зальдиар бар антиконвульсант біріктіріледі. Трамадолдың (әсіресе үлкен дозалардың) MAOI, SSRIs және SSRIs үйлесімінен аулақ болу ұсынылады, өйткені мұндай комбинация серотонин синдромын тудыруы мүмкін. Сақтықпен, трамадолды трициклді антидепрессанттармен бірге тағайындау керек (серотонин синдромының қаупін ескере отырып).
DPN емдеудің фармакологиялық емес әдістеріне психотерапия, бальнеотерапия, гипербарикалық оксигенация (1,2–2 атм), фототерапия, магнитотерапия, электрофорез, диадинамикалық ағымдар, паретикалық бұлшықеттердің электр қозғауы, перкуторлы электроневостимуляция, акупунктура жатады. Оларды қолдануға қарсы - бұл соматикалық патология және / немесе метаболизмнің қатты декомпенсациясы салдарынан науқастың ауыр жағдайы. Бірқатар авторлар ауырсыну диабеттік нейропатияны емдеу үшін қолданылатын жұлынның электрлік ынталандыруының жоғары тиімділігін көрсетті. Әдетте, стимуляторларды имплантациялау ауырсыну синдромы бар емделушілерде фармакотерапияға дейін жүргізіледі.
Қорытындылай келе, әр пациенттің емі клиникалық ерекшеліктерін, сондай-ақ коморбидті аурулардың (мазасыздық, депрессия, ішкі ағзалардың аурулары және т.б.) болуын ескере отырып, жеке болуы керек. Дәрілерді таңдағанда, тікелей анальгетикалық әсерден басқа, таңдалған препараттың басқа жағымды әсерлерін (мазасыздықты төмендету, депрессия, ұйқының және көңіл-күйдің жақсаруы), сондай-ақ оның төзімділігі мен ауыр асқынулардың мүмкіндігін ескеру қажет.
Бірқатар авторлар TCA-лар мен габапентин немесе прегабалин полиневропатиясының ауырсыну түрлерін емдеуде бірінші қатарлы препараттарды ұсынады. Екінші қатардағы дәрі-дәрмектерге SSRI - венлафаксин және дулоксетин жатады. Олар тиімді емес, бірақ қауіпсіз, TCA-ға қарағанда аз қарсы көрсеткіштерге ие және жүрек-қан тамырлары қаупі факторлары бар науқастарды емдеуде артықшылық беру керек. Үшінші қатардағы препараттарға опиоидтар кіреді. Әлсіз әсері бар дәрі-дәрмектерге капсаицин, мехсилетин, оккарбазепин, ССРИ, топиомат, мемантин, мицерин жатады.
Әдебиет
- Строков И. А., Строков К. И., Ахмеджанова Л. Л., Албекова Дж. С. Тиокацид диабеттік полиневропатияны емдеуде // Қиын науқас. Мұрағат. 2008. № 12. P. 19–23.
- Галиева О. Р., Джанашия П.Х., Мирина Е.Ю.Невропатиялық невропатияны емдеу // Халықаралық неврологиялық журнал. 2008. № 1. S. 77–81.
- Американдық қант диабеті қауымдастығы. Қант диабетімен ауыратын адамдарда аяқтың профилактикалық көмегі // Диабетпен емдеу 2002. № 25 (1-қосымша). 69–70 бет.
- Фельдман Э. Л., Расселл Дж. У., Суллеван К. А., Головой Д. Диабеттік нейропатия патогенезі туралы жаңа түсініктер. Пікір. Нейрол. 1999. том. 12, № 5. 553-563 беттер.
- 1 типті қант диабетімен ауыратын науқастардағы ретинопатия және нефропатия қарқынды терапиядан кейін төрт жыл өткен соң. Қант диабетін бақылау және асқынуларға арналған сынақ / Ep>Гордеев С., медицина ғылымының докторы
Л. Г. Турбина **, Медицина ғылымдарының докторы, профессор
А. А. Зусман **, медицина ғылымдарының кандидаты
*Бірінші MGMU олар. I. Сеченова, ** оларға MONICA. М.Ф. Владимирский, Мәскеу
Диабеттік нейропатияның белгілері мен түрлері
Аурудың көріністері айтарлықтай кең.
Алдымен, диабеттік нейропатияның белгілері жеңіл, бірақ біраз уақыттан кейін проблемалар нашарлайды.
Диабеттік нейропатияның келесі белгілері бар:
- бұлшықет әлсіздігі
- қан қысымының күрт төмендеуі,
- бас айналу
- кішкентай құрысулар
- аяқтың ауыруы және ауыруы,
- тамақты жұту проблемалары,
- либидо төмендеді
- ас қорыту жолындағы проблемалар, ішектің жиі бұзылуы,
- көздің қозғалғыштығын бұзу,
- бұлшықет ауруы
- фекальды және зәр шығару;
- тердің көп мөлшері немесе оның болмауы,
- температураның төмендеуі, ауырсыну және сезімталдық,
- қозғалыстардың үйлестірілуі бұзылған.
Диабеттік нейропатия жүйке талшықтарына әсер етеді, бірақ зиян деңгейі әр түрлі болуы мүмкін. Ауру түрі қандай талшықтар әсер ететініне байланысты. Ми нервтері туралы айтсақ, жіктеу мұндай бұзушылықты орталық нейропатия деп атайды. Егер басқа плексустар мен нервтер әсер етсе, бұл дистальды немесе диабеттік перифериялық нейропатия.
Қозғалтқыш нервтері бұзылған кезде, адам тамақтана алмайды, жүре алмайды және сөйлесе алмайды, сенсорлық нервтермен, сезімталдық төмендейді. Нерв талшықтарының зақымдануымен вегетативті нейропатия пайда болады. Бұл жағдайда тән симптом - бұл бірден бірнеше ағзаның, соның ішінде жүректің бұзылуы.
Вегетативті нейропатия синдромы:
- тыныс алу
- урогенитальды
- жүрек-қан тамырлары
- асқазан-ішек,
- кеме қозғалтқышы.
Ең көп таралған:
- сенсорлық
- проксималды
- автономды
- фокальды нейропатия.
Орталық нейропатияға тән:
- тұрақты мигреньдер және бас айналу,
- бұзылған жад, назар, шоғырлану.
Адам жиі есін жоғалтады, зәр шығару да жиі байқалады.
Сенсоримоторлы нейропатия кезінде сезімталдық төмендейді, адамның бұлшықеттері әлсірейді, үйлестіру бұзылады. Әдетте, қолдар мен аяқтардың бұзылуы кешке нашарлайды. Жетілдірілген кезеңде адам өткір затпен немесе басқа зақыммен жүру кезінде ыңғайсыздықты сезінбейді.
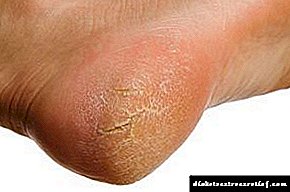
Диабеттік нейропатияның белгілері уақыт өте келе сезімталдықтың толық жоғалуын да қамтиды. Осылайша, аяқтар мен аяқтардағы жаралар пайда болады.
Автономды диабеттік нейропатия вегетативті жүйенің дұрыс жұмыс істемеуіне байланысты пайда болады. Оттегімен қамтамасыз ету азаяды, қоректік заттар жеткілікті сіңірілмейді, бұл жұмыстың бұзылуына әкеледі:
- ішек
- қуық
- жүрек және басқа органдар.
Көбінесе жыныстық құмарлыққа және бөлінген тердің мөлшеріне байланысты проблемалар бар. Генитурариялық нейропатиямен адам қуықта қалған зәр шығару сезімімен мазалайды. Кейбір жағдайларда зәр шығару тамшыға түседі, зәр шығару әрекеті аяқталғаннан кейін, әлсіздік байқалады.
Уродинамикалық бұзылулар анықталды - зәр ағысының баяулауы. Зәр шығару уақыты да артып, зәр шығару рефлексінің шегі жоғарылайды. Зәр шығару зәр шығару қажеттілігі туралы ескертеді. Мұның бәрі әдеттегі өмір салтын айтарлықтай қиындатады.
Проксимальды нейропатия бөкселер мен жамбас аймағындағы ауырсынуда көрінеді, жамбас буындары да әсер етеді. Адам бұлшық еттері бағынбайтындығын байқай бастайды, уақыт өте келе олар атрофияға ұшырайды.
Фокальды нейропатия көбінесе кенеттен пайда болады және магистральдың, аяқтың немесе бастың жеке нервтеріне әсер етеді. Адамда екі жақты көру, денеде локализацияланған ауырсыну пайда болады, беттің жартысында паралич пайда болуы мүмкін. Диабеттік нейропатия - болжамсыз ауру, оның болжамдары көбінесе белгісіз.
Диабеттік оптикалық нейропатия - көру қабілетінің уақытша немесе біржола жоғалуына әкелетін патология. Төменгі аяқтың нейропатиясы - бұл аяқтың жүйке перифериялық жүйесінің проблемаларының болуымен біріктірілген бірнеше аурулардың кешені.
Диабеттік нейропатияның себептері
 Патология 1 немесе 2 типті қант диабетінің ұзаққа созылған курсының аясында баяу пайда болады. Дәрігерлер бұл ауру қант диабеті диагнозынан 15-20 жыл өткен соң көрінуі мүмкін дейді.
Патология 1 немесе 2 типті қант диабетінің ұзаққа созылған курсының аясында баяу пайда болады. Дәрігерлер бұл ауру қант диабеті диагнозынан 15-20 жыл өткен соң көрінуі мүмкін дейді.
Әдетте, бұл аурудың жеткіліксіз емделуімен және дәрігердің салауатты өмір салтына қатысты ұсыныстарына сәйкес келмеуінен болады. Патологияның пайда болуының негізгі себебі - норма жоғалған кезде қандағы глюкоза деңгейінің жиі секіруі, бұл ішкі органдардың, сондай-ақ жүйке жүйесінің жұмысының бұзылуына әкеледі.
Нерв талшығы қан тамырларын қанықтырады, ал қанттың теріс әсерінен тамақтану бұзылып, оттегі ашуы басталады. Осылайша, аурудың алғашқы белгілері пайда болады.
Егер диабетпен ауыратын адамның диетасы микроэлементтермен және дәрумендермен қаныққан болса, метаболизм процестеріне байланысты жүйке талшықтары да осы заттарды өмір бойы ала алады.
Диабеттік нейропатияны уақтылы емдеу арқылы ауруды тоқтатуға және әртүрлі қауіпті асқынулардың алдын алуға мүмкіндік бар. Бірақ патологияны қалай емдеу керектігін тек дәрігер біледі. Өзін-өзі емдеуге қатаң тыйым салынады.
Егер терапия толық көлемде жүргізілмесе және алдын-алу шаралары болмаса, ауру одан да ауыр түрінде оралуы мүмкін.
- диабеттің ұзақтығы
- үнемі жоғары глюкоза
- липидтердің жоғарылауы
- нервтердің қабынуы
- жаман әдеттер.
Аурудың белгілі алгоритмі: жоғары глюкоза нервтерді тамақтандыратын кішкентай тамырларға зақым келтіре бастайды. Капиллярлар патенттілігін жоғалтады, ал нервтер оттегі жетіспеушілігінен «тұншығып» бастайды, нәтижесінде жүйке өз қызметін жоғалтады.
Сонымен қатар, қант ақуыздарға кері әсерін тигізеді және олар дұрыс емес жұмыс істей бастайды, уақыт өте келе ыдырайды және қалдықтар организмге уланады.
Диагностика
 Аурудың көптеген белгілері бар түрлері бар. Көрнекі тексеру кезінде дәрігер аяқтарын, буындары мен алақандарын тексереді, олардың деформациясы нейропатияны көрсетеді. Теріде құрғақтық, қызару немесе аурудың басқа белгілері бар-жоғы анықталады.
Аурудың көптеген белгілері бар түрлері бар. Көрнекі тексеру кезінде дәрігер аяқтарын, буындары мен алақандарын тексереді, олардың деформациясы нейропатияны көрсетеді. Теріде құрғақтық, қызару немесе аурудың басқа белгілері бар-жоғы анықталады.
Адамды объективті тексеру аурудың басқа да маңызды көріністерімен қатар, шаршауды анықтайды. Диабеттік кахексия - бұл патологияның экстремалды деңгейі, адамда тері астындағы май мен құрсақ қуысы аймағында шөгінділер жоқ.
Төменгі және жоғарғы аяқтарды тексергеннен кейін арнайы аппараттың көмегімен тербеліс сезімталдығын зерттеу жүргізіледі. Зерттеу үш рет жүргізілуі керек.
Аурудың түрін анықтау және емдеу режимін анықтау үшін патологияны анықтайтын белгілі бір диагностикалық шаралар қажет. Сезімталдық анықталды:
Сонымен қатар, диагностикалық кешенде рефлекстер деңгейін бағалау кіреді.
Әр түрлі бағыт нейропатияға тән, сондықтан көптеген жағдайларда диагностикалық процедуралардың толық спектрін жүргізу туралы шешім қабылданады.
Дәрі-дәрмекті дұрыс таңдау арқылы ауруды уақыт өте келе емдеуге болады.
Қант диабетінің бірінші немесе екінші типіне арналған терапияда да айырмашылықтар бар.
Емдеу ерекшеліктері
 Патогенезі белгілі диабеттік нейропатия медициналық емдеуді қажет етеді.
Патогенезі белгілі диабеттік нейропатия медициналық емдеуді қажет етеді.
Диабеттік нейропатияны емдеу үш бағытқа негізделген. Қандағы глюкозаның концентрациясын төмендету, адамның жағдайын жеңілдету, ауырсынуды азайту және деформацияланған нерв талшықтарын қалпына келтіру қажет.
Егер адамда диабеттік нейропатия болса, онда емдеу қандағы глюкозаны түзеуден басталады. Негізгі міндет - қантты қалыпқа келтіру және оны қажетті деңгейде тұрақтандыру. Мұндай жағдайларда адам ағзасындағы қантты төмендететін агенттер ұсынылады.
Қандағы глюкозаны төмендететін таблеткалар бірнеше топқа бөлінеді. Бірінші категорияға ағзадағы инсулин өндірісін арттыратын дәрілер жатады.
Екінші топқа жұмсақ тіндердің сезімталдығын арттыратын дәрілер кіреді - Метформин 500. Үшінші топта ас қорыту жолындағы көмірсулардың сіңуін ішінара тежейтін таблеткалар біз Миглитол туралы айтады.
Осы генезбен дәрігер дәрі-дәрмекті қатаң жеке таңдайды. 1 типті қант диабеті үшін препараттарды қабылдаудың дозалары мен жиілігі әр түрлі болуы мүмкін.
Науқастың қандағы глюкоза деңгейін тұрақтандыру мүмкін болған кезде невропатияның өршуі мүмкін. Симптомдарды ауырсыну құралдарымен алып тастау керек. Манифестация өзгерістердің қайтымды болатындығын көрсетеді. Уақытылы емделетін диабеттік нейропатияны емдеп, жүйке талшықтарын қалпына келтіруге болады.
Нерв функциясы мен анальгезияны жақсарту үшін әртүрлі препараттар қолданылады. Ең алдымен Tiolept жүйке жасушаларын бос радикалдар мен улы заттардың әсерінен қорғайтын метаболизм процестерін реттейтінін атап өткен жөн.
Кокарнит - адамның метаболизміне әсер ететін дәрумендер мен заттар кешені. Композициядағы заттар ауырсынуды сәтті жеңілдетеді және нейрометаболикалық әсер көрсетеді. Препарат күніне бірнеше ампуладан көктамыр ішіне енгізіледі. Емдеу ұзақтығы нақты клиникалық жағдайға байланысты.
Нимесулид нервтердің ісінуін жеңілдетеді, сонымен қатар ауырсынуды азайтады. Мехететин натрий арналарын блоктайды, сондықтан ауырсыну импульстарының берілуі бұзылып, жүрек соғу жылдамдығы қалыпқа келеді.
Диабеттік нейропатия кезінде қажетті терапиялық әсерге жету үшін дәрі-дәрмектер қажет. Диабеттік нейропатияның ауыр түрі анальгетиктерді қолдануды талап етеді, антиконвульсанттар сонымен қатар бірге қолданылады.
Аяқтың невропатиясын вазоактивті препараттармен емдеу қажет:
- Пентоксифиллин
- Инстенон
- Никотин қышқылы
- Гүл құмыра.
Келесі антиоксиданттар қолданылады:
Алдын алу әрекеттері
 Невропатия қазірдің өзінде болған кезде, дәрі-дәрмектерді жүйелі қабылдау маңызды. Бірақ бұған жол бермеу үшін профилактикалық әдістерді қолдану керек. Ең алдымен, сіз қысымды бақылауыңыз керек, өйткені гипертония капиллярлардың спазмын тудыруы мүмкін, бұл сонымен қатар жүйке талшықтарының ашығуына әкеледі.
Невропатия қазірдің өзінде болған кезде, дәрі-дәрмектерді жүйелі қабылдау маңызды. Бірақ бұған жол бермеу үшін профилактикалық әдістерді қолдану керек. Ең алдымен, сіз қысымды бақылауыңыз керек, өйткені гипертония капиллярлардың спазмын тудыруы мүмкін, бұл сонымен қатар жүйке талшықтарының ашығуына әкеледі.
Асқынулармен сіз дене салмағын бақылау үшін диетаны қатаң сақтауыңыз керек. Семіздік жүйке аяқтарының күйіне теріс әсер етеді. Жаман әдеттерден арылу керек, өйткені алкоголь мен никотин жүйке ұштарын бұзады.
Спорттық және белсенді өмір салтын ұстану керек, бұл метаболизм процестерін қалыпқа келтіреді және иммунитеттің деңгейін жоғарылатады. Қант диабетімен ауыратын болсаңыз, теріңізге механикалық зақым келтірмеу үшін жалаңаяқ жүру жаттығуларының қажеті жоқ. Зақымдалған аяқты дереу арнайы қосылыстармен емдеу керек, ол жақпа немесе кілегей болуы мүмкін.
2 типті қант диабетімен дәрігерлер сізге арнайы жаттығулар жиынтығын үнемі жүргізіп отыруға кеңес береді. Аяқтардағы белсенді қан айналымын ұстап, атеросклероздың пайда болуына жол бермеу керек. Сіз тек шынайы былғарыдан жасалған ыңғайлы және қолайлы аяқ киімді таңдауыңыз керек. Сіздің дәрігеріңіз сондай-ақ диабетпен ауыратындарға ортопедиялық аяқ киім тағайындай алады.
Нейропатия туралы ақпарат осы мақалада бейнеде келтірілген.
Медициналық сараптамалық мақалалар
Диабеттік нейропатияның алдын-алу және емдеудің негізгі шарасы - гликемиялық мақсатты көрсеткіштерге жету және қолдау.
Диабеттік нейропатияны патогенетикалық емдеуге арналған ұсыныстар (бензотиамин, алдолазоредуктаза ингибиторлары, тиоцит қышқылы, жүйке өсу факторы, аминогуанидин, ақуыз киназа С ингибиторы) әзірленуде. Кейбір жағдайларда бұл препараттар нейропатиялық ауырсынуды жеңілдетеді. Диффузды және фокальды нейропатияны емдеу көбінесе симптоматикалық болып табылады.
Тиокси қышқылы - тамыр ішіне тамшылатып (30 минут ішінде), 100-250 мл 0,9% натрий хлориді ерітіндісінде 600 мг, күніне 1 рет, 10-12 инъекция, содан кейін ішке, күніне 600-1800 мг, 1-3 айда қабылдау, 2-3 ай.
Бенфотиамин - 150 мг ішінде, күніне 3 рет, 4-6 апта.
Анальгетикалық және қабынуға қарсы терапия
Ауырсыну үшін NSAID-тен басқа, жергілікті анестетиктер қолданылады:
- Диклофенак ауызша, күніне 2 рет 50 мг, терапияның ұзақтығы жеке немесе анықталады
- Ибупрофен 600 мг күніне 4 рет, терапияның ұзақтығы жеке немесе анықталады
- Кетопрофен 50 мг ішінде күніне 3 рет, терапияның ұзақтығы жеке анықталады.
- Лидокаин 5% гель, күніне 3-4 рет теріге жұқа қабатпен жағылады, терапия ұзақтығы жеке-жеке немесе
- Капсаицин, 0,075% жақпа / кілегей, күніне 3-4 рет теріге жұқа қабатпен жағылады, терапияның ұзақтығы жеке анықталады.
, , , , , ,
Антидепрессант және антиконвульсантпен емдеу
Егер NSAID препараттары тиімсіз болса, антидепрессанттар (трициклді және тетрациклді, серотонинді іріктеу тежегіштері) анальгезиялық әсер етуі мүмкін:
- 25-100 мг ішіндегі амитриптилин күніне бір рет (түнде), терапияның ұзақтығы жеке анықталады.
- Мапротилин тәулігіне 1-3 рет 25-50 мг-ден (бірақ күніне 150 мг-нан аспауы керек), терапияның ұзақтығы жеке-жеке анықталады немесе
- Флуоксетинді ауызша тәулігіне 1-3 рет (бастапқы доза 20 мг / тәулік, дозаны 1 апта ішінде 20 мг-ға арттыру), терапияның ұзақтығы жеке-жеке анықталады немесе
- Циталопрам күніне бір рет 20-60 мг ішеді, терапияның ұзақтығы жеке анықталады.
Сондай-ақ, антиконвульсантты препараттарды қолдану мүмкін:
- Габапентин күніне 3 рет ауызша 300-1200 мг, терапия ұзақтығы жеке немесе анықталады
- Ауыз қуысының карбамазепині күніне 2-3 рет 200-600 мг (максималды доза 1200 мг), терапияның ұзақтығы жеке анықталады.
Басқа емдеу түрлері
Автономды диабеттік нейропатияны емдеу үшін дәрілік емес және дәрілік емес емдеу әдістері қолданылады.
Асқазан-ішек жолдарының вегетативті нейропатиясында тамақ аз мөлшерде ұсынылады, егер постпрандиальды гипогликемияны дамыту қаупі бар болса, тамақтанар алдында қант қосылған сусын ішкен жөн. Асқазанның атониясымен ас қорыту жүйесінің қимылын қалыпқа келтіретін препараттарды қолданыңыз, антибиотиктер қосымша тағайындалады:
- 10 мг ішінде Domperidop күніне 3 рет, терапияның ұзақтығы жеке немесе анықталады
- Метоклопрамид 5-10 мг ішінде күніне 3-4 рет, терапияның ұзақтығы жеке-жеке анықталады.
- Эритромицин күніне 0,25-4 рет, 7-10 күн ішінде.
Диабеттік энтеропатиямен байланысты диарея үшін кең спектрлі антибиотиктер мен асқазан-ішек моторикасын тежейтін дәрілер қолданылады:
- Доксициклин күніне бір рет 0,1-0,2 г әр айда 2-3 күн ішу керек (дисбиоз болмаған кезде).
- Лоперамид 2 мг ішінде, содан кейін тәулігіне 2-12 мг-нан тәулігіне 1-2 рет, бірақ тәулігіне науқастың дене салмағының 6 мг / 20 кг-нан аспайды.
Автостатикалық гипотензиясы бар жүрек-қантамыр жүйесінің автономды диабеттік нейропатиясымен, ішімдіктен, контрасттық душпен, серпімді шұлық кию ұсынылады, жеуге болатын тұзды аздап көбейту ұсынылады. Науқас төсектен шығып, нәжісті баяу жүргізу керек. Егер мұндай шаралар сәтсіз болса, минерокортикоидты препараттар тағайындалады:
- Флудокортизон ішіне күніне 1 рет 0,1-0,4, терапияның ұзақтығы жеке анықталады.
Жүрек ырғағының бұзылуымен
Мицилетин 400 мг ішінде, содан кейін әр 8 сағат сайын 200 мг, әсерге қол жеткізілгеннен кейін күніне 3-4 рет 200 мг, терапияның ұзақтығы жеке анықталады.
Антиаритмиялық дәрілік терапияны тағайындаған кезде науқасты кардиологпен бірге емдеген жөн.
Қуық функциясы бұзылған автономды диабеттік нейропатияда катетеризация, детрозор қызметін қалыпқа келтіретін дәрілер қолданылады. <лечение проводят="" совместно="" с="">
Эректильді дисфункция кезінде стандартты схемалар бойынша альпростадилді қолдануға болады (қарсы көрсетілімдер болмаған кезде).
Қателер және негізсіз кездесулер
NSAID препараттарын тағайындау кезінде олардың ықтимал нефротоксикалық әсері туралы есте сақтау қажет, ал анальгетикалық әсердің болмауы препарат дозасын жоғарылатуды қажет етпейді, бірақ NSAID-тің тиімсіздігінің себептерін бағалау қажет.
Біздің елімізде қант диабетін емдеуде көмекші дәрілерді кеңінен қолдану дәстүрі бар <водорастворимых витаминов="" группы="" в,="" антиоксидантов,="" препаратов="" магния="" и="">
Осыған қарамастан, мұндай дәрілердің тиімділігі туралы кең ауқымды халықаралық зерттеулердің деректері жеткіліксіз, және көптеген сарапшылардың пікірінше, бұл мәселе бойынша қосымша халықаралық зерттеулер қажет. Сондай-ақ, ешбір адъювант қант диабеті үшін жақсы өтемақы алмастыра алмайтынын есте ұстаған жөн.
, ,
Диабеттік нейропатия диабетпен ауыратын науқастардың болжамын нашарлатады. Бұл, әсіресе, автономды диабеттік нейропатияға қатысты, жүрек-қантамыр жүйесінің вегетативті иннервациясының бұзылуы қарыншалық аритмия қаупін (қарыншалық тахикардия мен қарыншаның фибрилляциясын қоса) сәйкесінше кенеттен қайтыс болуынан 4 есеге арттырады.
Қант диабетімен ауыратындардың өтемақысы - инсулиннің интенсивті терапиясы, пациенттердің білімі және көмірсулар алмасуының жақсы өтемі - перифериялық нейропатияның клиникалық және электрофизиологиялық көріністерінің даму қаупін шамамен 50-56% төмендетеді. Ангиотензин-түрлендіретін фермент ингибиторларын қолданумен бірге нормогликемияны, қандағы холестеринді, қан қысымын бақылап отыру автономды диабеттік нейропатияның даму қаупін шамамен 3 есеге төмендететіні дәлелденді.
, ,
Глюкозаның қалыпты көрсеткіштері
Қант диабетінің негізгі проблемасы - қандағы глюкозаның көбеюі. Осыған байланысты барлық басқа асқынулар пайда болады және диабеттік нейропатия ерекшелік емес. Егер қандағы глюкозаның концентрациясы қалыпты шектерде сақталса, онда диабеттің асқынуы болмайды. Бұған қол жеткізу үшін әр түрлі қант диабеті үшін тиісті дәрі-дәрмектер қолданылады. Сонымен, 1 типті қант диабетімен ауыратындарға бұл инсулин терапиясы, ал 2 типті қант диабетімен ауыратындарға - қантты төмендететін таблеткалар (сульфонилмочевиналар, бигуанидтер, меглитинидтер, альфа-глюкозидаза ингибиторлары және басқалар). Кейде 2 типті қант диабетімен ауыратын инсулин де қолданылады.
Қандағы қант деңгейін қалыпқа келтіру диабеттік нейропатияның дамуын тоқтатуға көмектеседі, бірақ бұрыннан бар белгілердің жойылуына әкелмейді. Кейде тіпті глюкозаның қалыпты деңгейіне жеткеннен кейін де, біраз уақыттан кейін диабеттік нейропатияның белгілері артады. Бұл қант деңгейі қалыпты жүйке талшықтарында қалпына келтіру процестері басталуына байланысты. Бұл жағдай уақытша, бірнеше апта немесе айдан кейін белгілер жоғалады. Науқас бұл денсаулықтың уақытша өзгеруі екенін түсінуі керек, оны әл-ауқаттың жағымды өзгерістері алмастырады және шыдамдылық қажет.
Нерв талшықтарының толық қалпына келуі үшін басқа дәрілік топтарды - антиоксиданттар мен нейротрофиялық заттарды қолдану керек.
Антиоксиданттар және нейротрофиялық препараттар
Бұл заттар қант диабеті әсерінен пайда болған жүйке талшықтарындағы құрылымдық өзгерістердің кері дамуына ықпал етеді. Уақытылы диагноз қойылған бұзылулармен толық қалпына келтіру мүмкін. Бұл дегеніміз, егер диабеттік нейропатия ұзақ уақыт емделмеген болса, онда толық қалпына келтіру мүмкін болмайды.
Антиоксидантты дәрі-дәрмектер өте көп, мысалы, нейротрофиялық дәрілер. Алайда, диабеттік нейропатияны емдеуге жарамды адамдар аз. Біз осы аурудың пайдалы әсері ресми медицинада дәлелденген адамдарға тоқталамыз.
 Мүмкін, диабеттік нейропатия үшін ең маңызды антиоксидант - бұл тиоцит қышқылы (альфа липоиды). Оны Berlition, Espa-lipon, Tiogamma, Thioctacid, Oktolipen, Neuroleepone сияқты әртүрлі фармацевтикалық компаниялар шығарады. Барлық дәрі-дәрмектер негізгі белсенді ингредиентте бірдей және тек көмекші қоспалар мен баға бойынша ерекшеленеді.
Мүмкін, диабеттік нейропатия үшін ең маңызды антиоксидант - бұл тиоцит қышқылы (альфа липоиды). Оны Berlition, Espa-lipon, Tiogamma, Thioctacid, Oktolipen, Neuroleepone сияқты әртүрлі фармацевтикалық компаниялар шығарады. Барлық дәрі-дәрмектер негізгі белсенді ингредиентте бірдей және тек көмекші қоспалар мен баға бойынша ерекшеленеді.
Тиоцит қышқылы жүйке талшықтарының қоректенуін жақсартады, жүйке жасушаларының айналасындағы қан ағымын қалпына келтіреді және жүйке талшықтарын бұзатын бос радикалдардың пайда болуына жол бермейді. Әсер тек препараттың курсын қолдану арқылы беріледі. Стандартты схема алдымен тамыр ішіне 10-20 күн ішінде, 600 мг препарат қабылдауды, содан кейін таблеткаға ауысуды білдіреді. Таблеткалар түрінде тиоцит қышқылын тағы 2-4 ай бойы қабылдау керек (препарат тамақтанудан жарты сағат бұрын 600 мг қабылданады).
Емдеу курсының жалпы ұзақтығы диабеттік нейропатия белгілерінің ауырлығын ескере отырып, жеке анықталады. Қазіргі уақытта емдеудің тағы бір режимі препараттың едәуір жоғары дозаларын (тәулігіне 1800 мг) пайдаланып тексерілуде. Тиокси қышқылы, антиоксиданттық әсерден басқа, диабеттік нейропатиядағы ауырсынуды жанама түрде азайтады, осылайша өмір сапасын жақсартады.
Нейротрофиялық заттардың ішінде В дәрумендерінің (B1, B6, B12) рөлін атап өту керек. Олар жүйке талшықтарын қалпына келтіруге мүмкіндік береді (өзектің өзі де, қабығы да), ауырсыну қарқындылығын төмендетеді, импульстардың өткізгіштігін жақсартады, осылайша сенсорлық және моторлық бұзылуларды жояды. Дәрілердің осы тобын қолданудың кейбір ерекшеліктері бар. Мысалы, В1 дәруменінің жүйке тініне жеткілікті мөлшерде енуі үшін майда еритін формасы (бензотиамин) болуы керек. Сонымен қатар, диабеттік нейропатияға арналған В дәрумені жеткілікті жоғары дозаларда қолданылуы керек. Олар сонымен қатар курстарда қолданылады.
 Пайдаланудың қарапайымдылығы үшін В дәруменінің кешені бірден бір таблетка (драже) түрінде қол жетімді. Мысалы, Милгамма, Комбилипен, Витагамма, Комплигам В. Милгаммаға 2 таблеткадан күніне 3 рет 1 таблеткадан, содан кейін екі таблеткадан күніне 1-2 рет 1 таблеткадан тағайындайды. Диабеттік нейропатияның ауыр түрімен емдеу инъекциялық формадан басталып, кейіннен планшеттерге ауысады.
Пайдаланудың қарапайымдылығы үшін В дәруменінің кешені бірден бір таблетка (драже) түрінде қол жетімді. Мысалы, Милгамма, Комбилипен, Витагамма, Комплигам В. Милгаммаға 2 таблеткадан күніне 3 рет 1 таблеткадан, содан кейін екі таблеткадан күніне 1-2 рет 1 таблеткадан тағайындайды. Диабеттік нейропатияның ауыр түрімен емдеу инъекциялық формадан басталып, кейіннен планшеттерге ауысады.
В тобындағы дәрумендер абай болу керек, өйткені жоғары дозада қолданған кезде олар аллергиялық реакциялар тудыруы мүмкін. Мұндай жағдайларда оларды қолданудан бас тарту керек (егер В дәруменінің қайсысы төзбеушілікке әкеп соқтыратыны белгілі болса, онда ол басқаларын қалдырып, жойылады).
Нейротрофикалық әсері бар тағы бір дәрі - Актовегин. Ол 2-3 апта ішінде 5-10 мл көктамыр ішіне енгізіле бастайды, содан кейін драже ретінде қабылдана бастайды (күніне 3 рет 1 айдан 2 айға дейін). Актовегинді тиоцит қышқылы мен В тобының витаминдерімен бір мезгілде қолдануға болады.
Нейротрофиялық препараттар ретінде Пентоксифиллинді (Васонит, Тренталь) атауға болады. Бұл микроциркуляцияны, яғни капиллярлар аймағында қан ағымын жақсартатын зат. Жанама түрде, қан ағымының жақсаруына байланысты Пентоксифиллин жүйке талшықтарын қалпына келтіруге көмектеседі, сондықтан ол диабеттік нейропатияны емдеуде қолданылады. 5 мл препарат көктамыр ішіне енгізіледі, натрий хлоридінің физиологиялық тұзды ерітіндісінде 10 күн сұйылтылады, содан кейін терапияны таблетка түрінде жалғастырады (күніне 3 рет 200 мг). Емдеу курсы - 1 ай.
Диабеттік нейропатиядағы ауырсынуды басу мәселесі
Диабеттік нейропатиядағы ауырсыну пациенттердің қиын өмірін түсіретін негізгі мәселелердің бірі болып табылады. Мәселе мынада: ауырсыну синдромы ауырады (әдетте жану, пісіру) және әдеттегі ауырсынуды басатын дәрілерді қабылдау кезінде азаяды (бірқатар анальгин және ұқсас препараттар). Түнде ауырсыну күшейеді, дұрыс демалуға кедергі келтіреді, бұл науқасты әлсіретеді.
 Диабеттік нейропатиядағы ауырсынумен күресу үшін бірнеше дәрілік топ қолданылады. Олардың кейбіреулері ұзақ уақыт бойы қолданылған (трициклді антидепрессанттар), басқалары - тек соңғы онжылдықта. Соңғы жылдары жаңа буын препараттарына баса назар аударылды - Габапентин мен Прегабалин. Алайда, олардың қымбаттығы бұрын қолданылған дәрілер өзектілігін жоғалтпауға себеп болады.
Диабеттік нейропатиядағы ауырсынумен күресу үшін бірнеше дәрілік топ қолданылады. Олардың кейбіреулері ұзақ уақыт бойы қолданылған (трициклді антидепрессанттар), басқалары - тек соңғы онжылдықта. Соңғы жылдары жаңа буын препараттарына баса назар аударылды - Габапентин мен Прегабалин. Алайда, олардың қымбаттығы бұрын қолданылған дәрілер өзектілігін жоғалтпауға себеп болады.
Сонымен, диабеттік нейропатиядағы ауырсынумен күресу үшін мыналарды қолдануға болады:
- антидепрессанттар
- антиконвульсанттар (антиконвульсанттар),
- тітіркендіргіш дәрілер және жергілікті анестетиктер,
- антиаритмиялық препараттар
- есірткі заттар (опиоидтар).
Антидепрессанттар - бұл қант диабетіндегі ауырсынумен күресудің ескі әдістерінің бірі (қолдану тәжірибесіне сілтеме жасай отырып). Әдетте амитриптилин қолданылады. Қажетті доза өсіп келе жатқан үлгі бойынша біртіндеп таңдалады. Күніне бір рет 12,5 мг-дан бастаңыз, дозасын біртіндеп 12,5 мг-ға арттырыңыз. Тәуліктік доза 150 мг жетуі мүмкін, ол бірнеше дозаларға бөлінеді.
Бұл препараттың бірнеше жанама әсерлері бар, олар көбінесе оны қолдану мүмкін еместігінің себебі болады. Басқа антидепрессанттар қатарында селективті серотонин мен норепинефринді қайта қабылдау ингибиторларын (Дулоксетин, Венлафаксин, Сертралин және т.б.) қарастыруға болады. Олардың жанама әсерлері аздап аз, бірақ құны максимумнан асады.Тұрақты анальгетикалық әсер үшін антидепрессанттарды ұзақ уақыт қолдану керек (кем дегенде бір ай және көбінесе ұзақ).
 Антиконвульсанттар сонымен қатар біраз уақыт бойы диабеттік неропатияны ауыратын дәрі ретінде қолданылған. Осы топтың ең алғашқысы карбамазепинді (Финлепсин) қолдана бастады. Алайда, бұл препарат айқын седативті әсерге ие. Қарапайым тілмен айтқанда, оны қолдану арқылы науқастар ұйқышыл, летаргиялық болып қалады, қатты ойланады. Әрине, бұл жанама әсерді ешкім ұнатпайды. Сондықтан жақында бұл антиконвульсанттар дәрі қабылдауға тырыспайды.
Антиконвульсанттар сонымен қатар біраз уақыт бойы диабеттік неропатияны ауыратын дәрі ретінде қолданылған. Осы топтың ең алғашқысы карбамазепинді (Финлепсин) қолдана бастады. Алайда, бұл препарат айқын седативті әсерге ие. Қарапайым тілмен айтқанда, оны қолдану арқылы науқастар ұйқышыл, летаргиялық болып қалады, қатты ойланады. Әрине, бұл жанама әсерді ешкім ұнатпайды. Сондықтан жақында бұл антиконвульсанттар дәрі қабылдауға тырыспайды.
Антиконвульсанттардың қазіргі буынында мұндай жанама әсерлер жоқ. Олардың ішінде Габапентин мен Прегабалин жиі қолданылады. Габапентин (Габагамма, Нейронтин) дозаны титрлеуді қажет етеді. Бұл нені білдіреді? Титрлеу препараттың қажетті дозасына біртіндеп жетуді қамтиды. Қабылдаудың бірінші күнінде науқас түнде 300 мг, екінші күні - таңертең және кешке 300 мг, үшінші күні - күніне 3 рет 300 мг қабылдайды. Осылайша, өсіп келе жатқан жағдайда анальгетиктердің қажетті дозасы қол жеткізіледі (олар пациенттің сезімдерін басшылыққа алады). Әдетте күніне 1800 мг жеткілікті. Бұл дозада олар тоқтап, оны біраз уақыт алады.
Прегабалин (лирикалық) дозаны титрлеуді қажет етпейді. Ол күніне 2 рет 75-150 мг тағайындайды. Қолдану мерзімі белгілі бір пациенттің ауырсыну синдромының ауырлығына байланысты өзгереді, алайда бұл препараттарды үнемі қолдану мүмкін емес.
Жергілікті анестетиктер өздерін ауырсынумен дәлелдеді. Әдетте олар кремдер, жақпа және тіпті гипс түрінде қолданылады (мысалы, Versatis патчасында 5% лидокаин бар). Патчтар сізге киімді таза ұстауға, 12 сағат бойы жабысып тұруға мүмкіндік береді, бұл белсенді өмір салтын ұстанатын адамдар үшін өте ыңғайлы.
Жергілікті тітіркендіргіш әсері бар препараттар диабеттік нейропатиясы бар науқастардың бәріне бірдей жарамайды.  Факт мынада: олардың әсер ету механизмі ауырсыну импульсінің сарқылуына негізделген, яғни оларды қолданғаннан кейін ауырсыну алдымен күшейе бастайды, содан кейін ғана жеңілдету фазасы басталады. Бірақ ауырсыну күшейетін уақыт кезеңі басқаша болуы мүмкін. Оның қанша уақытқа созылатынын ешкім болжай алмайды. Науқастың осы есірткі тобын қалай жіберетінін тек ұқсас дәрілерді қолдануға тырысқанда ғана анықтауға болады. Олардың құрамына капсаицин, капсикам, финалгон, Випросал, апизартрон сияқты жақпа кіреді.
Факт мынада: олардың әсер ету механизмі ауырсыну импульсінің сарқылуына негізделген, яғни оларды қолданғаннан кейін ауырсыну алдымен күшейе бастайды, содан кейін ғана жеңілдету фазасы басталады. Бірақ ауырсыну күшейетін уақыт кезеңі басқаша болуы мүмкін. Оның қанша уақытқа созылатынын ешкім болжай алмайды. Науқастың осы есірткі тобын қалай жіберетінін тек ұқсас дәрілерді қолдануға тырысқанда ғана анықтауға болады. Олардың құрамына капсаицин, капсикам, финалгон, Випросал, апизартрон сияқты жақпа кіреді.
Антиаритмиялық дәрі-дәрмектер диабеттік нейропатиядағы ауырсынумен күресте ең көп таралған дәрілер емес. Олардың ішінде лидокаинді қолдану (дене салмағының әр кг-на 5 мг дозада көктамыр ішіне баяу инфузия түрінде) және мезсилинді (тәулігіне 450-600 мг дозада таблетка түрінде) қолдану әдеттегідей. Оларды қолданудағы шектеулер олардың жүрек соғу жиілігіне әсер етуімен байланысты.
Есірткі - бұл диабеттік нейропатиядағы ауырсынуды емдеудің соңғы буыны. Олар, әрине, өте тиімді, бірақ ұзақ пайдаланумен тәуелді. Сондықтан олар басқа тәсілдер тиімсіз болған кезде, ақырында қолданылады. Дәрілердің осы тобының ең көп кездесетіні - оксикодон және трамадол. Трамадолдың әдеттегі парацетамолмен (Зальдиар) үйлесуі бар, бұл анальгетикалық әсердің күшімен бірдей препараттың аз мөлшерін қолдануға мүмкіндік береді. Әрине, опиоидтерді тек дәрігер тағайындайды (арнайы рецепттер берілген).
Шындығында, айта кету керек, өкінішке орай, диабеттік невропатиясы бар науқасқа ауырсынудан толық арылуға әрдайым мүмкін емес. Кейде олар екі, тіпті үш препаратты тағайындаған кезде теріске өте қатал және жауап береді. Сондықтан қазіргі уақытта тиімді ауруды басатын құралдарды іздеу жалғасуда.
Диабеттік нейропатияға арналған дәрілік терапия көбінесе физиотерапиялық әдістермен біріктіріледі. Диабеттік нейропатияның белгілері сияқты спектр өте кең және әртүрлі. Бұл ауруды емдеуде дерлік физиотерапиялық әдістерді қолдануға болады. Көбінесе магнитотерапияға, акупунктураға, электрофорезге, электрлік ынталандыруға жүгінеді.
Баламалы емдеу әдістері
Емдеудің дәстүрлі әдістерімен қатар пациенттер жиі дәстүрлі медицинаны қолданады. Қандай емшілер кеңес бермейді! Бұл ұсыныстардың кейбіреуі белгілі бір нәтиже береді. Көптеген дәстүрлі әдістерді дәстүрлі емдеумен біріктіруге болады (бірінші кезекте, дәрігермен кеңескеннен кейін).
Диабеттік нейропатиямен күресудің ең көп таралған халықтық құралдары - календула, қалақай, түймедақ гүлдерінің инфузиясы, элегрококктың шешімдері, лавр жапырағы, розмарин мен ледумның тұнбалары, лимон қабығы, жасыл және көк саз. Ішінде бір нәрсе қолданылады, лосьондар мен компресс түрінде жергілікті. Әрине, дәстүрлі емдеу сияқты мұндай емдеу әдісі бірден көрінбейді. Соған қарамастан, диабеттік нейропатиямен күресуде, соғыс кезіндегідей, барлық құралдар жақсы.
Осылайша, диабеттік невропатияны емдеу өте қиын міндет. Біріншіден, жағдайды жақсартуға қол жеткізу үшін кемінде бірнеше ай емдеу курсы қажет. Екіншіден, алғашқы науқаста науқасқа қажет дәрі-дәрмектерді табу әрдайым мүмкін емес. Үшіншіден, невропатияның одан әрі дамуына жол бермеу үшін глюкоза деңгейін түзету өте қиын. Бірақ барлық қиындықтарға қарамастан, диабеттік невропатиямен күрес үнемі диабеттің одан да ауыр асқынуларының алдын алу үшін жүргізілуі керек.
Қай дәрігерге хабарласу керек
Қант диабетімен ауыратын адам эндокринологқа тіркелуі керек. Аяқтағы ауырсынудың пайда болуы, сезімталдықтың төмендеуі, бұлшықет әлсіздігі және науқас үшін жаңа белгілер туралы дәрігерге уақтылы хабарлау керек. Бұл жағдайда эндокринолог нейропатияны емдеу үшін шаралар қабылдауы керек. Неврологтың кеңесі қажет. Физиотерапиялық емдеу жиі көрсетіледі.
Бірінші арна, «Медицина туралы» бөлімінде Елена Малышевамен бірге «Тірі сау» бағдарламасы, диабеттік нейропатия туралы (32: 10-дан бастап):
Қант диабетіндегі нейропатияның даму механизмі туралы медициналық анимация: