Бүйрек диабеті ауруы қатар жүретін патология ретінде

Қант диабеті - бұл ұйқы безінің гормонының - инсулиннің толық немесе салыстырмалы жеткіліксіздігі нәтижесінде дамитын созылмалы ауру. Бұл көптеген адамдарға әсер еткен ауыр ауру, патологияның пайызы өте жоғары, жақында оны көбейту үрдісі байқалды. Қант диабеті диагнозы қойылған кезде қанның санын бақылау керек және ықтимал зардаптардың алдын алу керек.
Қант диабетінің асқынулары: біз не істеп жатырмыз?
Қант диабетінің асқынуы - бірінші кезекте сақ болу керек, олар өткір болуы мүмкін, яғни. дәрігерлердің айтуы бойынша созылмалы түрде тез дамиды немесе кейінірек пайда болады. Қант диабетінің барлық асқынуларының бір себебі бар - қандағы қант концентрациясының өзгеруі.
Бүйректің, көздің және жүйке жүйесінің патологиясы қант диабетінің созылмалы және жиі кездесетін асқынуларының қатарына жатады. Әдетте, созылмалы диабеттің асқынуы диабет диагнозынан кейін 5-10 жыл ішінде дамиды.
Кейде бұл бүйректің, көздің және жүйке жүйесінің зақымдану белгілерінің басталуы, әсіресе тандемде, дәрігерлер пациенттің 2 типті қант диабеті бар деп ойлауға итермелейді, тек қанды санағаннан кейін диагноз расталады.
Қант диабеті бүйрекке қалай әсер етеді?
«Тірі» сүзгі бола отырып, олар қанды тазартады және организмнен зиянды биохимиялық қосылыстарды - метаболикалық өнімдерді алып тастайды.
Олардың басқа функциясы - ағзадағы су-тұз балансын реттеу.
Қант диабетінде қанда өте көп қант бар.
Бүйректерге жүктеме артады, өйткені глюкоза сұйықтықтың көп мөлшерін кетіруге көмектеседі. Осыдан, қант диабетінің алғашқы сатыларында сүзу жылдамдығы артып, бүйрек қысымы көтеріледі.
Негізгі шығаратын органның гломерулярлық құрылымдары іргетас мембранасымен қоршалған. Қант диабетінде ол іргелес ұлпалар сияқты қалыңдайды, бұл капиллярлардың деструктивті өзгеруіне және қан тазарту проблемаларына әкеледі.
Нәтижесінде бүйректің жұмысы бұзылып, бүйрек жеткіліксіздігі дамиды. Бұл өзін көрсетеді:

- дененің жалпы тонусының төмендеуі,
- бас ауруы
- ас қорыту жүйесінің бұзылуы - құсу, диарея,
- қышынған тері
- ауыздағы металл дәмінің пайда болуы,
- аузынан зәрдің иісі
- минималды физикалық жаттығулардан сезілетін және тынышталмайтын тыныс,
- жиі кешке және түнде пайда болатын төменгі аяқтардағы спазмалар мен спазмалар.
Бұл симптомдар дереу пайда болмайды, бірақ қант диабетімен байланысты патологиялық процестердің басталуынан 15 жылдан астам уақыт өткен соң. Уақыт өте келе қанда азот қосылыстары жиналады, оны бүйректер енді толықтай сүзіп шығара алмайды. Бұл жаңа проблемалар туғызады.
Диабеттік нефропатия
 Диабеттік нефропатия диабеттің бүйрек асқынуы ретінде жіктелген көптеген жағдайларға жатады.
Диабеттік нефропатия диабеттің бүйрек асқынуы ретінде жіктелген көптеген жағдайларға жатады.
Біз сүзгіш құрылымдардың және оларды тамақтандыратын ыдыстардың бұзылуы туралы айтып отырмыз.
Денсаулықты бұзу прогрессивті бүйрек жеткіліксіздігінің дамуымен қауіпті, ол терминальды сатыда аяқталады - төтенше ауырлық жағдайында.
Мұндай жағдайда шешім диализ немесе донорлық бүйректі трансплантациялау арқылы шешілуі мүмкін.
Диализ - арнайы қондырғылардың көмегімен қанды экстрененальды тазарту түрлі патологияларға арналған, бірақ бұл процедураны қажет ететіндердің көпшілігі II типті қант диабетімен ауыратындар.
Жоғарыда айтылғандай, «қант» проблемасы бар адамдарда негізгі зәр шығару органдарының жұтылуы көптеген жылдар бойы дамиды, әсіресе басында көрінбейді.
Алғашқы сатыларда пайда болған бүйрек функциясының бұзылуы тереңірек сатыға өтеді, бұл диабеттік нефропатия. Оның курсы бойынша медицина мамандары бірнеше кезеңге бөлінеді:
- гиперфильтрация процестерінің дамуы қан ағымының жоғарылауына және соның салдарынан бүйрек көлемінің ұлғаюына әкеледі;
- зәрдегі альбумин мөлшерінің шамалы жоғарылауы (микроальбуминурия),
- қан қысымының жоғарылауы аясында пайда болатын альбумин ақуызының зәрдегі концентрациясының біртіндеп артуы (макроалбуминурия),
- нефротикалық синдромның пайда болуы, бұл гломерулярлық фильтрация функциясының айтарлықтай төмендеуін білдіреді.
Пиелонефрит
 Пиелонефрит - бұл бүйректегі ерекше емес қабыну процесі, бактериальды шығу тегі, онда негізгі зәр шығару органының құрылымдары әсер етеді.
Пиелонефрит - бұл бүйректегі ерекше емес қабыну процесі, бактериальды шығу тегі, онда негізгі зәр шығару органының құрылымдары әсер етеді.
Ұқсас жағдай жеке патология ретінде пайда болуы мүмкін, бірақ көбінесе бұл денсаулықтың басқа бұзылуының салдары, мысалы:
- уролития,
- ұрпақты болу жүйесінің жұқпалы зақымдануы,
- қант диабеті.
Соңғысына келетін болсақ, бұл пиелонефритті жиі тудырады. Бұл жағдайда бүйректің қабынуы созылмалы болады.
Себептерді түсіну үшін патологияның инфекциялық сипатына қарамастан, нақты патоген жоқ екенін түсіну керек. Көбінесе қабыну кокс микроорганизмдері мен саңырауқұлақтардың әсерінен болады.
Жағдай күрделене түседі, қант диабеті иммундық жүйенің әлсіреуімен бірге жүреді.
 Зәрдегі глюкоза қоздырғыштар үшін тамаша өсіру алаңын жасайды.
Зәрдегі глюкоза қоздырғыштар үшін тамаша өсіру алаңын жасайды.
Дененің қорғаныш құрылымдары өз функцияларын толықтай орындай алмайды, сондықтан пиелонефрит дамиды.
Микроорганизмдер бүйректің фильтрация жүйесіне әсер етеді, бұл лейкоцит инфильтратымен қоршалған бактериялық қан ұйығыштарының пайда болуына әкеледі.
Пиелонефриттің дамуы ұзақ уақыт бойы баяу және асимптоматикалық болуы мүмкін, бірақ содан кейін нашарлау мен әл-ауқат сөзсіз болады:
- зәр шығару қызметі зардап шегеді. Тәуліктік зәр мөлшері азаяды, зәр шығарумен байланысты мәселелер бар,
- адам бел аймағындағы ауырсынуға шағымданады. Олар қозғалыс факторлары мен физикалық белсенділікке қарамастан пайда болатын бір жақты немесе екі жақты болуы мүмкін.
Бүйрек тастар
 Бүйрек тастарының пайда болуы әртүрлі себептермен жүреді, бірақ ол әрқашан метаболикалық бұзылулармен байланысты.
Бүйрек тастарының пайда болуы әртүрлі себептермен жүреді, бірақ ол әрқашан метаболикалық бұзылулармен байланысты.
Оксалаттардың түзілуі оксалатты қышқыл мен кальцийді біріктіру арқылы мүмкін болады.
Мұндай құрылымдар тегіс емес беті бар тығыз бляшкалармен біріктіріліп, бүйректің ішкі бетінің эпителийін зақымдауы мүмкін.
Бүйректегі тастар диабетпен ауыратын адамдарда жиі кездеседі. Бәріне кінәлі - ағзадағы және әсіресе бүйректегі деструктивті процестер. Патология қан айналымын бұзады, бұл оны жеткіліксіз етеді. Тіндердің трофикалық тамақтануы нашарлайды. Нәтижесінде бүйректерде сіңіру функциясын белсендіретін сұйықтық жетіспейді. Бұл оксалаттық бляшкалардың пайда болуына әкеледі.
Бүйрек үсті безінде синтезделген және организмдегі калий мен кальций деңгейін реттеуге қажетті альдостерон гормоны қажетті әсер етпейді. Сезімталдықтың төмендеуіне байланысты бүйректе тұздар жиналады. Дәрігерлер уролитиаз деп атайтын жағдай дамиды.
Қант диабеті циститі
 Цистит, өкінішке орай, жиі кездесетін құбылыс.
Цистит, өкінішке орай, жиі кездесетін құбылыс.
Ол көпшілікке инфекциялық сипаттағы қуықтың қабынуы сияқты таныс.
Алайда, қант диабеті бұл патологияның қауіп факторы екенін білетін адамдар аз.
Бұл жағдай түсіндіріледі:
- ірі және кіші тамырлардың атеросклеротикалық зақымдануы,
- иммундық жүйенің ақаулары, бұл қуықтың шырышты қабығының қорғаныс қабілетін айтарлықтай төмендетеді. Организм патогендік флораның әсеріне осал болады.
Циститтің пайда болуын байқамау мүмкін емес. Ол өзін сезінеді:
- зәр шығару проблемалары. Процесс қиын және ауыр болады,
- іштің төменгі бөлігіндегі ауырсыну, жиырылуды еске түсіреді. Олар зәр шығару кезінде ең көп зардап шегеді,
- зәрдегі қан
- мас болу белгілері, олардың бірі дене қызуының жоғарылауы, жалпы бұзылулардың фонында.
 Қант диабетіндегі зәр шығару жүйесінің бұзылуын емдеудің ерекшелігі - оны негізгі патологияға арналған шаралар кешенімен біріктіру қажет.
Қант диабетіндегі зәр шығару жүйесінің бұзылуын емдеудің ерекшелігі - оны негізгі патологияға арналған шаралар кешенімен біріктіру қажет.
Бұл дегеніміз, дәрі-дәрмектерді таңдау және олардың мөлшерін емдеуші дәрігермен келісу керек.
Сонымен, нефропатияны анықтаған кезде қант диабетін басқару тактикасы өзгереді. Кейбір дәрі-дәрмектерді жою немесе олардың мөлшерін азайту қажет.
Егер сүзу функциялары айтарлықтай төмендесе, инсулиннің дозасы төмен қарай реттеледі. Бұл әлсіреген бүйректің оны ағзадан уақтылы және қажетті мөлшерде алып тастай алмауына байланысты.
Қант диабетіндегі қуықтың қабынуын емдеу (цистит):
- Фурадонинді күніне төрт рет, әр 6 сағат сайын қабылдау. Немесе триметопримді (күніне екі рет, тең аралықта) немесе Котримоксазолды тағайындауға болады.
- патологияның нысаны мен ауырлығына байланысты үш күннен бір жарым аптаға дейін бактерияға қарсы препараттарды (Доксициклин немесе Амоксициллин) тағайындау;
- антиспасоматиканы қабылдау.
Медициналық дәрі-дәрмектерді қабылдау кезінде ішімдік режимін жақсарту, сонымен қатар жеке гигиена шараларын қатаң сақтау маңызды шарт болып табылады.
Кішкентай тастарды кейде табиғи жолмен шығаруға болады, ал үлкен тастар жақсы жұмыс істейді. Сондықтан дәрігерлер кеңес береді. Бұл, әсіресе ультрадыбыстық зерттеу, оксалаттың әсерлі екенін және егер ол каналды жылжытса және жауып тастаса, өмірге нақты қауіп төндіретінін көрсеткенде дұрыс.
Соның бірі - ағзаның қуысындағы түзілуді тікелей жоюға мүмкіндік беретін әдіс.
Теріге зақым келтіру аз, және қалпына келтіру кезеңі әдеттегі хирургияға қарағанда әлдеқайда қысқа.
Ауруханада болу 2-3 күнмен шектеледі, рецидивтің алдын алудың негізгі шарасы дәрігер тағайындаған тамақтану ережелерін сақтау болып табылады.
Сонымен, қант диабетіндегі зәр шығару жүйесіндегі проблемалар, өкінішке орай, сөзсіз. Алайда бұл олармен күресу мүмкін емес дегенді білдірмейді. Өз денсаулығына мұқият қарау, дәрігерге уақтылы қарау және оның ұсыныстарын орындау жағымсыз симптомдардан арылуға, жағдайды тұрақтандыруға және аса ауыр асқынулардың алдын алуға көмектеседі.
Аурудың тізбегі
Дүниежүзіндегі қант диабетінің негізгі себептері семіздік және отырықшы өмір салты деп аталады. Алайда, біздің елде популяциядағы тұрақты күйзеліс осы факторларға қосылады. Бұл әлемдік статистикада көрсетілген: егер Еуропада қант диабетімен ауыратын науқастардың көпшілігі егде жастағы адамдар болса, біздің ауруымыз көбінесе 33 пен 55 жас аралығындағы адамдарға әсер етеді. Жалпы, ДДҰ сарапшылары қант диабетін «барлық жастағы және барлық елдердің проблемасы» деп атайды.
Қант диабетімен ауыратын науқаста кез-келген ауруды емдеу (90% жағдайда бұл II типті қант диабеті) ерекше назар мен білімді қажет ететіндігі белгілі. Оның үстіне, әдетте, проблема диагнозбен тығыз байланысты және оның тікелей салдары болып табылады. II типті қант диабеті барлық мүшелер мен жүйелерді қалпына келтіруге әкеледі. Нәтижесінде, қант диабетімен ауыратын науқастар инсульттің құрбаны болуынан 3-5 есе көп, диабеттік нефропатиямен ауырады, ретинопатиянейропатия. Сондықтан сұрақ туындайды: оларды нашарлау мен ерте мүгедектіктен қалай қорғау керек?
Терминдер мен анықтамалар
Бүйректің диабеттік ауруы (DBP) - қант диабетіндегі бүйректің ерекше прогрессивті зақымдалуы, түйіндік немесе диффузды гломерулосклероздың пайда болуымен қатар, бүйрек жеткіліксіздігінің (ESR) дамуына әкеледі және бүйрек ауыстыру терапиясын (РРТ) қолдану қажеттілігі: гемодиализ (HD), перитонеальді диализ, бүйрек трансплантациясы.
Бүйректің созылмалы ауруындағы минералды және сүйек аурулары (MKN-CKD) - қайталама гиперпаратиреоздың, гиперфосфатемия, гипокальциемия дамуымен минералды және сүйек алмасуының бұзылыстары, жұмыс істейтін бүйрек тіндерінің массасының азаюы аясында кальцитриол өндірісінің төмендеуі туралы түсінік.
Бүйрек пен ұйқы безіне қатар жүретін трансплантация (STPiPZh) - қант диабеті бар және бүйрек қызметінің ақырғы сатысы бар адамдарға бүйрек пен ұйқы безін бір мезгілде трансплантациялау.
Созылмалы нефокардиялық синдром (4 тип) - созылмалы бүйрек патологиясының коронарлық функцияны төмендетудегі, сол жақ қарыншаның миокард гипертрофиясын дамытуда және жалпы гемодинамикалық, нейрохормоникалық және иммундық-биохимиялық кері әсерлері арқылы жүрек-қан тамырлары ауруларының қаупін жоғарылату кезіндегі бірегей патофизиологиялық құбылыстар кешені.
Қант диабетінің бүйрек қызметіне әсері

Бүйректер - адам ағзасы метаболизмнен зиянды заттардан арылатын сүзгі. Әр бүйректе көптеген гломерули бар, олардың негізгі мақсаты қанды тазарту. Түтікшелермен байланысқан гломерули арқылы өтеді.
Қан бір уақытта сұйықтық пен қоректік заттардың көп бөлігін сіңіреді, содан кейін бүкіл денеге таралады. Қан ағуымен алынған қалдықтар бүйректің анатомиялық құрылымдарында қалады, содан кейін ол қуыққа қайта жіберіліп, денеден шығарылады.
Қант диабетінің бастапқы кезеңдерінде бүйректер күшейтілген режимде жұмыс істейді, бұл қандағы қанттың жоғарылауымен байланысты. Оның қабілеттерінің бірі - сұйықтықты тарту, сондықтан қант диабетімен ауыратын науқастарда шөлдеу күшейеді. Гломерули ішіндегі сұйықтықтың тым көп болуы олардағы қысымды арттырады және олар төтенше режимде жұмыс істей бастайды - гломерулярлы сүзу жылдамдығы артады. Сондықтан қант диабетімен ауыратын науқастар дәретханаға жиі барады.
Қант диабеті дамуының алғашқы кезеңдерінде гломерулярлық мембраналар қалыңдайды, сондықтан капиллярлар гломерулаларға түсе бастайды, сондықтан олар қанды толығымен тазарта алмайды. Әрине, өтемақы тетіктері жұмыс істейді. Бірақ қант диабеті ұзақ уақыттан бері бүйрек жеткіліксіздігінің кепілі болып табылады.
Бүйрек жеткіліксіздігі - өте қауіпті жағдай, оның негізгі қауіптілігі - ағзаның созылмалы улануында. Қанда азот алмасуының өте улы өнімдерінің жинақталуы байқалады.
Қант диабетінде бүйрек қызметінің бұзылу қаупі тең емес, кейбір науқастарда олар жоғары, ал басқаларында төмен. Бұл көбінесе қан қысымының мәндеріне байланысты. Қант диабетімен ауыратын гипертензиямен ауыратын науқастар патологиядан жиі ауырады.
Өлі дуэт
№ 1 қатар жүретін патология - артериялық гипертензия және оның салдары (ишемия, инсульт, инфаркт).
Соңғы зерттеулер көрсеткендей, адам денсаулығы үшін ең төменгі қауіп 115/75 артериялық қысымға ие. Тіпті қант диабетімен ауыратын науқаста қысым аздап жоғарыласа (мысалы, 139/89) және жүрек ұсыныстарына сәйкес емделмесе де, ол 170/95-тен жоғары қысыммен науқас сияқты қауіп тобына жатады. Бұл жағдайда өлім мүмкіндігі кем дегенде 20% құрайды.
Артериялық гипертензия (АГ) және қант диабеті әрдайым дерлік қатар жүреді. Барлық кардиологиялық науқастардың 40% -дан астамында инсулинге төзімділік бар. Кері статистика - II типті қант диабетімен ауыратын науқастардың 90% -ында гипертония диагнозы қойылған.
Бұл екі аурудың да патогенезінде жалпыға ортақ нәрсе бар, бұл оларды өлімге әкелетін дуэт түрінде өткізуге, бір-бірінің әсерін күшейтуге және өлім-жітімді арттыруға мүмкіндік береді.
Гипертонияның патогенезінде кемінде 12 компонент болады.Бірақ олардың біреуі - инсулинге төзімділік - тамақ ішкеннен кейін ми құрылымында симпатоадреналды жүйенің ядроларының белсенділігі әрдайым артуына байланысты CNS-тің белсенділенуіне әкеледі. Бұл тұтынылатын қуат тез және үнемді жұмсалуы үшін қажет. Инсулинге төзімділік жағдайында бұл құрылымның ұзақ мерзімді тітіркенуі болады, оның салдары вазоконстрикция, соққының жоғарылауы және бүйректің бүйректен гиперпродукциясы болып табылады. Ең бастысы, қант диабетімен ауыратын науқаста артериалды гипертензияның ауыр циклін нашарлататын бүйрек гиперсимпатикотониясы дамиды.
Қант диабетімен ауыратын науқастардағы гипертензия курсының ерекшеліктері - суперплантикалық гипертензия және ортостатикалық гипотензия. Сондықтан, қант диабетімен ауыратын науқас үшін қан қысымын бақылау қажет (күн сайын). Сондай-ақ, бұл пациенттерде қан қысымының көрсеткіштерінде жоғары өзгергіштік байқалады, бұл церебральды инсульт үшін қауіпті фактор. Төзімді гипертензия өте тез дамиды және мақсатты органдарға әсер етеді.
Мета-анализдің нәтижелері көрсеткендей, қант диабеті мен гипертензиясы бар науқастарда систолалық қысымның 6 мм-ге, ал диастолалық қысымның 5,4 мм-ге төмендеуі, бұл үшін қандай препарат қолданылғанына қарамастан, салыстырмалы өлім қаупінің 30% -ға төмендеуіне әкеледі. Сондықтан біз емдеу стратегиясын жасаған кезде басты мақсат қысымды төмендету болуы керек.
Тек перифериялық емес, сонымен қатар орталық қан қысымына назар аудару керек, өйткені барлық дәрі-дәрмектер оны тиімді төмендете алмайды - бұл, ең алдымен, бета-блокаторларға қатысты.
Мұндай аурулардың жоғары қаупін анықтау гипертониялық терапия үшін анағұрлым қатаң мақсаттар қояды, оны біріктірілген препараттардан бастаған жөн. Барлық пациенттер үшін мақсатты қысым, қауіп дәрежесіне қарамастан, 130/80 құрайды.Еуропалық емдеу стандарттарына сәйкес, жоғары қан қысымы бар және қант диабеті немесе жүректің ишемиялық ауруы бар пациенттерге ол 140/90 төмендеген кезде дәрі-дәрмекті тағайындауға негіз жоқ. Төмен сандарға қол жеткізу болжамда айтарлықтай жақсарумен қатар, ишемия даму қаупін тудыратыны дәлелденді.
Жүрек ауруының трагедиясы
Созылмалы жүрек жеткіліксіздігі, бұл диабеттің барысын айтарлықтай қиындатады, гипертониямен тығыз байланысты.
Жүрек жеткіліксіздігінің өршу жағдайында қант диабетімен ауыру 5 есеге артады. Терапияның жаңа әдістерінің енгізілуіне қарамастан, осы екі патологияны біріктіру нәтижесінде өлім, өкінішке орай, төмендемейді. Созылмалы жүрек жеткіліксіздігі жағдайында метаболикалық бұзылулар мен ишемия үнемі байқалады. II типті қант диабеті мұндай науқастардағы метаболикалық бұзылуларды едәуір жақсартады. Сонымен қатар, қант диабетімен ауыратын науқастарда әрдайым «үнсіз» миокард ишемиясы болады, бұл күнделікті ЭКГ-ны бақылайды.
Фреймингемнің зерттеуіне сәйкес, созылмалы жүрек жеткіліксіздігі диагнозы қойылғаннан бері әйелдердің өмір сүру ұзақтығы 3,17 жас және ер адамдар 1,66 жыл. Егер алғашқы 90 күнде жедел өлім алынып тасталса, онда әйелдерде бұл көрсеткіш шамамен 5,17 жас, еркектерде - 3,25 жыл болады.
Қант диабеті бар жүрек жеткіліксіздігін консервативті емдеудің тиімділігі әрдайым мақсатқа жете бермейді. Сондықтан ишемиялық тін аймағында метаболизмді түзеуге негізделген метаболикалық цитопротекция туралы түсінік қазір белсенді дамып келеді.
Медициналық оқулықтарда олар полиневропатия диагнозын қою үшін науқас саусақтардың терісі мен қызаруы туралы шағыммен бірге келуі керек деп жазады. Бұл дұрыс емес тәсіл. Түсіну керек, қант диабеті, жүректің ишемиялық ауруы және қатар жүретін патологияның басқа «шоғыры» аздап әлсіздікке алаңдайды. Сондықтан сіз бұл көрсеткішке сенбеуіңіз керек. Дәрігерге жүрек соғу жиілігінің жоғарылауы немесе артериялық гипертензияның болуы туралы ескерту керек - бұл дамудың алғашқы «қоңырауы» нейропатия.
Нейропатиялық ауыруды емдеудің негізгі принциптері:
- этиологиялық терапия (қант диабетін өтеу) - I класс, дәлелдеу деңгейі А,
- патогенетикалық терапия - антиоксиданттар, антигипоксанттар, метаболикалық препараттар - II А класы, В деңгейі,
- симптоматикалық терапия - ауырсыну синдромының төмендеуі - II А класы, дәлелділік деңгейі В,
- оңалту шаралары - витаминді терапия, нейротрофиялық әсер ететін препараттар, антихолинестераза препараттары, II А класы, дәлелділік деңгейі В,
- ангиопротекторлар - II В класы, дәлелдеу деңгейі С,
- физиотерапия жаттығулары.
Ұмытылған асқыну
Диабеттік полиневропатияның барлық түрлерінің ішінде вегетативті нейропатияға аз көңіл бөлінеді. Осы уақытқа дейін оның таралуы туралы нақты мәліметтер жоқ (олар 10-нан 100% -ға дейін).
Диабеттік вегетативті нейропатиясы бар науқастарда өлім деңгейі едәуір артады. Аурудың патогенезі өте күрделі, бірақ адамның қант диабетімен ауырған сайын, жүйке жүйесінде пайда болатын дегенеративті катастрофалық өзгерістердің орны толмайтындығын сенімді түрде айтуға болады. Олардың ішінде диабеттік холецистопатия ерекше назар аударуға тұрарлық, бұл өт жолдарының дисфункционалды ауруы, оның ішінде өт қабының, өт жолдарының және олардың сфинктерінің моторлы-тоникалық дисфункциясы нәтижесінде туындаған клиникалық белгілер жиынтығы. Қарқынды бақылау жағдайында пациент кейіннен «метаболикалық есте сақтауды» іске қосады және нейропатияның болжамы айтарлықтай жақсарады.
Өт қабының функционалды бұзылыстарын гипомоторлы бұзылу жағдайында емдеу холецистокинетиканы қолдануды қамтиды, өт тас ауруының профилактикасы ретінде мамандар урсодеокси қышқылын ұсынады. Ауырсыну ұстамаларын жеңілдету үшін антихолинергиялық және миотропты антиспазмодиктер қолданылады.
Депрессия фактор ретінде
Жалпы популяцияда депрессияның жиілігі шамамен 8% құрайды, ал эндокринолог тағайындаған кезде бұл көрсеткіш 35% жетеді (яғни шамамен 4 есе көп). Әлемде кем дегенде 150 миллион адам депрессиялық бұзылулардан зардап шегеді, олардың тек 25% -ы тиімді терапияға қол жеткізе алады. Осылайша, біз бұл анықталмаған аурудың бірі деп айта аламыз. Депрессия пациенттің функционалды нашарлауына, шағымдардың көбеюіне, дәрігерге баруға, тағайындалған препараттарға, сондай-ақ ауруханаға жатқызудың едәуір ұзартылуына әкеледі.
Депрессия фонында қант диабеті жағдайында қауіп 2,5 есе артады - макроваскулярлық асқынулар, 11 есе - қан тамырлары асқынулары, өлім 5 есе, метаболизмді бақылау нашарлайды.
Оның пікірінше, назарды шөп дәрілерінің мүмкіндіктеріне аудару керек, өйткені жанама әсерлерді азайту эндокринологиялық науқастар үшін өте маңызды.
Мәңгілік құндылықтар
Әрине, бұл қант диабеті тудыратын асқынулардың аз ғана бөлігі. Бірақ олар көңілі қалған суретті бағалау үшін жеткілікті. Бұл аурудан құтылу оңай емес «көршілері» бар, және оны тиімді емдеу дәрігерден жоғары білікті қажет етеді. Медициналық мекемелердің шексіз кезектермен толып жатуы жағдайында, диабеттік «букетпен» ауыратын науқасты ойластырылған орташа емдеуге уақыт табу мүмкін емес. Дүниежүзілік денсаулық сақтау ұйымының тұрғындарға дене салмағын бақылау және көбірек қозғалу туралы ұсынымдары қаншалықты маңызды болса да, бүгінде бұл қант диабеті эпидемиясын тоқтата алатын жалғыз дәрі.
- Санаттағы алдыңғы мақалалар: Диабет және онымен байланысты аурулар
- Тісті жоғалту
Стоматологиялық патологияның әртүрлі түрлерінің арасында адамдар жиі тіс жоғалтуына тап болады. Статистикаға сәйкес, әрбір үшінші адам ...
Созылмалы анальды сынуды емдеудің заманауи тактикасы
Созылмалы анальды сыну немесе анустың сынуы - бұл ұзақ мерзімді (үш айдан астам) шырышты қабықтың емделмейтін зақымдануы ...
Гипертония және қант диабеті
Артериялық гипертензия мен қант диабетімен ауыр асқынулардың пайда болу қаупі жоғары болғандықтан, жоғары қан қысымын емдеуді бастау қажет ...
Қан кету - аурудың себептері
Кез-келген жаста қан кету жағымсыз құбылыс. Бұл көптеген қолайсыздықтар мен қиындықтар туғызады, қызықты өмірден алшақтатады және ...
Жүректің тахикардиясы
Бұл жағдай суправентрикулярлық аритмияның бір түрі болып табылады және жүрек соғу жиілігінің жоғарылауы бар. Әдетте, адам ...
Қант диабетінің бүйрек қызметіне әсері
Бүйректер - адам ағзасынан токсиндерді, токсиндерді және ыдырау өнімдерін шығаруға арналған жұптастырылған орган. Сонымен қатар, олар ағзадағы су-тұз және минералды тепе-теңдікті сақтайды. Бүйректер ақуыздар мен көмірсулардың ыдырауына, белгілі бір гормондар мен қан қысымын қалыпқа келтіретін биологиялық маңызды заттардың түзілуіне қатысады.
Қант диабеті мен бүйрек - екі компонент, олар бір тарихта жиі кездеседі. І типті қант диабетіндегі бүйректің зақымдануы әрбір үшінші жағдайда, ал 5% жағдайда инсулинге тәуелсіз түрде анықталады. Ұқсас ауру деп аталады - диабеттік нефропатия, бұл қан тамырларына, капиллярларға және түтікшелерге әсер етеді және немқұрайдылықтың салдарынан бүйрек және басқа да қауіпті ауруларға әкеледі. Зәр шығару аппараттарының патологиялары басқа себептермен де кездеседі:
- Артық салмақ,
- генетикалық бейімділік
- жоғары қан қысымы
- жоғары қан холестерині және т.б.
Бүйрек бірнеше негізгі қабаттардан тұратын күрделі орган. Кортекс - сыртқы қабат, ал медулла - ішкі жағынан. Олардың жұмысын қамтамасыз ететін негізгі функционалды компонент - нефрон. Бұл құрылым зәр шығарудың негізгі функциясын орындайды. Әр денеде миллионнан астам бар.
Нефрондардың негізгі бөлігі кортикальды затта орналасқан және тек 15% -ы кортикальды және медулла арасындағы алшақтықта болады. Нефрон бір-біріне өтетін түтікшелерден, Шумлянский-Боуман капсуласынан және негізгі қан сүзгісі қызметін атқаратын миелин гломерули деп аталатын ең жақсы капиллярлардың кластерінен тұрады.
Ең дұрысы, жартылай өткізгіш миелинді гломерули суда және метаболизм өнімдерінде қаннан мембранаға енуіне мүмкіндік береді. Қажетсіз ыдырау өнімдері несеппен шығарылады. Қант диабеті - бұл қан айналымында глюкозаның шамадан тыс концентрациясы болған кезде пайда болатын ауру. Бұл гломерулярлық мембраналардың зақымдалуына және қан қысымының жоғарылауына әкеледі.
Қан қысымы жоғарылаған кезде бүйректер көбірек қанды сүзуге мәжбүр болады. Шамадан тыс жүктеме нефрондардың бітелуіне, олардың бұзылуына және істен шығуына әкеледі. Гломерули сүзу қабілетін жоғалтқан кезде ыдырау өнімдері ағзада жинала бастайды. Ең дұрысы, олар ағзадан шығарылып, қажетті белоктар сақталуы керек. Қант диабетінде - бәрі басқаша болады. Патология үш негізгі түрге бөлінеді:
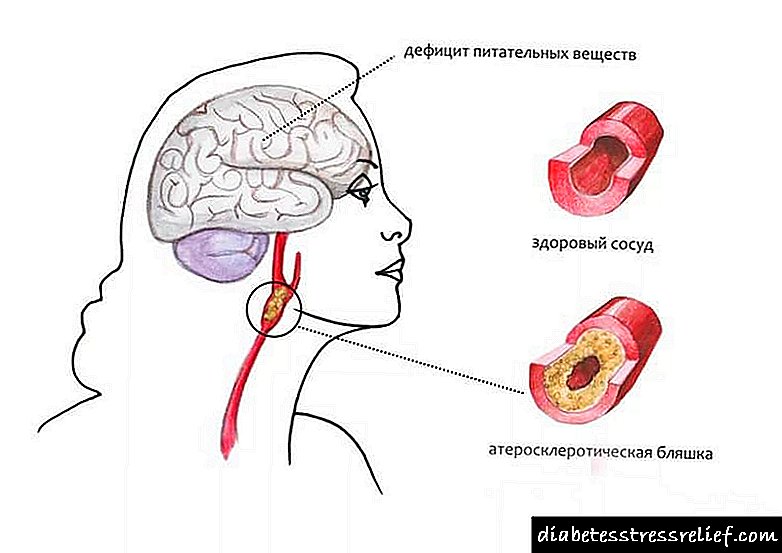
- Ангиопатия - кіші және үлкен қан тамырларының зақымдануы. Дамудың негізгі факторы - қант диабетін сапасыз емдеу және қандағы глюкоза деңгейін бақылау ережелерін сақтамау. Ангиопатия кезінде көмірсулар, ақуыздар мен майлар алмасуының бұзылуы байқалады. Тіндердің оттегі ашуы жоғарылайды және ұсақ тамырларда қан ағымы нашарлайды, атеросклероз пайда болады.
- Автономды диабеттік нефропатия. Бұл патологияның дамуы 70% жағдайда қант диабетінің болуына байланысты. Ол қатар жүретін аурудың дамуымен қатар дамып дамиды. Ол үлкен және кіші тамырлардың зақымдалуымен, олардың қабырғаларының қалыңдауымен сипатталады, сонымен қатар жасушалардың сапалы өзгеруіне және олардың дәнекер тіндерінің майға ауыстырылуына себеп болады. Диабеттік нефропатияда миелин гломеруласындағы қысымның реттелуі және соның салдарынан бүкіл сүзу процесі бұзылған.
- Инфекциялық зақымданулар. Диабеттік патологияда, ең алдымен, бүкіл тамыр жүйесінің зақымдануы байқалады. Нәтижесінде қалған ішкі мүшелер жұмысында ақаулар анықталады. Бұл сөзсіз иммунитеттің төмендеуіне әкеледі. Әлсіреп, жұқпалы ауруларға толығымен қарсы тұра алмайтындықтан, организм патогендік микрофлораға осал болады. Бұл қабыну процестері және жұқпалы аурулардың пайда болуы, мысалы, пиелонефрит сияқты бірқатар асқынулардың дамуына ықпал етеді.
Симптоматология
Адам бүйректің жұмысындағы бұзушылықтар туралы бірден білмейді. Патология өзін көрсете бастағанға дейін, әдетте, бір жылдан астам уақыт өтеді. Ауру ондаған жылдар бойы асимптоматикалық түрде дамуы мүмкін. Мүмкіндігі нашарлаған белгілер көбіне зақым 80% жеткенде көрінеді. Әдетте ауру келесідей көрінеді:
- ісіну
- әлсіздік
- тәбеттің жоғалуы
- жоғары қан қысымы
- жиі зәр шығару,
- ашқарақтықты басады.
Зәр шығару аппаратына 85% -дан астам зақым келсе, олар терминальды бүйрек жеткіліксіздігі туралы айтады. Бұл диагнозды қою жүктемені азайту және дененің саулығын сақтау үшін диализді қамтиды. Егер бұл опция күткен нәтиже бермесе, онда соңғы әдіс - бүйрек трансплантациясы.
Бүйрек проблемаларына арналған тесттер
Науқасқа диабет диагнозы қойылғаннан кейін, оның денсаулығына мұқият болу керек. Қалыпты өмір сүру үшін пациент қант деңгейін үнемі бақылап қана қоймай, сонымен қатар ішкі ағзалардың диагнозынан өтуі керек. Бұл, ең алдымен, әлсіз және көбінесе осы аурудың патологиясына сезімтал органдарға қатысты. Бұл органдарға бүйрек кіреді.
Ерте кезеңдерде функционалдық бұзылуларды диагностикалаудың бірнеше негізгі әдістері бар. Бастапқы рәсімдер:
- Альбумин сынағын өткізіңіз - бұл сынақ несепте аз молекулалы салмақ ақуызының құрамын анықтайды. Бұл ақуыз бауырда синтезделеді. Зәрдегі оның құрамына сәйкес дәрігерлер бүйрекке ғана емес, бауырға да зақым келтірудің ерте сатысында диагноз қоя алады. Осы зертханалық зерттеулердің нәтижелеріне жүктілік, аштық немесе дегидратация әсер етеді. Егжей-тегжейлі көрсеткіштерді алу үшін сарапшылар оны креатинмен бірге өткізуге кеңес береді.
- Қан креатинін тексеріңіз. Креатин - аминқышқылдарынан тұратын ақуыздар алмасуының соңғы өнімі. Бұл зат бауырда синтезделеді және барлық тіндердің энергетикалық алмасуына қатысады. Ол несеппен бірге шығарылады және бүйрек қызметінің маңызды көрсеткіші болып табылады. Заттың нормадан асып кетуі созылмалы бүйрек жетіспеушілігінің болуын, радиациялық аурудың салдарын және т.б. көрсетуі мүмкін.
Аурудың бес жылдық ұзақтығынан кейін әр алты айда ақуыздарға (альбуминдер) және олардың метаболизмдік өнімдеріне (креатин) зертханалық зерттеулерді қайталап отыру ұсынылады.
- Экскреторлық урография - бүйректің жалпы жағдайын, формасы мен функционалды жағдайын бағалауға көмектесетін рентгендік зерттеу. Бұл денеге контрастты зат енгізу арқылы жүзеге асырылады, оның көмегімен зәр шығару және зәр шығару органдарының кескінін алу үшін рентгендік сурет қолданылады. Бұл процедураға қарсы көрсетілім - бұл контраст агенттеріне, науқастарға Глюкофаг қабылдауға және кейбір аурулар түрлеріне, мысалы, бүйрек қызметінің бұзылуына сезімталдық.
- Ультрадыбыстық - бұл әр түрлі ісіктердің болуын анықтайтын ультрадыбыстың түрі, атап айтқанда: кальций немесе тастар. Басқаша айтқанда, уролития ауруының алғашқы белгілерін диагностикалау, сонымен қатар ісік түрінде ісік түзілуін анықтау.
Экскреторлық урография және УДЗ, әдетте, бұрыннан бар тарихтың неғұрлым егжей-тегжейлі патологияларын анықтау үшін қолданылады. Белгілі бір диагноз қою үшін және емдеудің тиісті әдісін таңдау үшін қажет.
Емдеу және алдын-алу
Емдеудің қарқындылығы соңғы диагнозға сәйкес болуы керек. Әдетте, барлық терапия бүйрекке жүктемені азайтуға бағытталған. Ол үшін қан қысымын тұрақтандыру және қант деңгейін қалыпқа келтіру қажет. Ол үшін қан қысымын және қандағы қантты тұрақтандыратын дәрі-дәрмектер қолданылады. Қабыну процестері сияқты қатар жүретін асқынулармен қабынуға қарсы препараттар қолданылады.
Әсіресе қиын жағдайларда, дәрілік терапия тиісті нәтиже бермесе, олар қанды тазарту үшін диализ рәсіміне жүгінеді. Егер дене өз функцияларын орындамаса, олар кем дегенде трансплантацияға жүгінеді.
Бүйректі қант диабетімен емдеу ұзақ және жиі ауыр процесс. Сондықтан басты және дұрыс әдіс - аурудың алдын алу. Салауатты өмір салты бұл органдардың патологиясының пайда болуын кешіктіреді немесе алдын алады. Салауатты өмір салты дегеніміз:
- Қан қысымын бақылау.
- Холестеринді және қандағы глюкозаны бақылау.
- Белсенді өмір салты.
- Қалыпты салмақты сақтау.
- Теңгерімді тамақтану.
Уақытылы диагноз қойылған ауру мәселені 50% шешудің кілті болып табылады. Өздігінен дәрі жасамаңыз және бүйрек функциясының бұзылуына алғашқы күдік туындаған кезде дереу дәрігермен кеңесіңіз. Есіңізде болсын, қант диабеті және оның салдары дұрыс және уақтылы емделетін үкім емес.
1.1 Анықтама
Бүйректің созылмалы ауруы (CKD) - бастапқы диагнозға қарамастан, үш айдан астам уақытқа созылатын бүйректің зақымдануын немесе гломерулярлық фильтрация жылдамдығының (GFR) 60 мл / мин / 1,73 м2 төмендеуін қорытындылайтын наднологиялық тұжырымдама. CKD термині әсіресе қант диабетімен ауыратын науқастарға қатысты, бүйрек патологиясының диагностикасы, емі және алдын-алу тәсілдерін біріктіру қажеттілігі, әсіресе ауырлығы аз болған және аурудың сипатын анықтау қиын болған жағдайда маңызды. Қант диабетіндегі бүйрек патологиясының нұсқалары (іс жүзінде диабеттік гломерулосклероз, зәр шығару жолдарының инфекциясы, созылмалы гломерулонефрит, есірткі нефриті, бүйрек артерияларының атеросклеротикалық стенозы, тубулоинтерстициальды фиброз және т.б.), даму механизмдері, даму динамикасы, емдеу әдістері әртүрлі диабетпен ауыратын науқастар үшін ерекше проблема болып табылады. олардың жиі кездесуі өзара ауырлатады.
1.2 Этиологиясы және патогенезі
Диабеттік нефропатия (немесе диабеттік бүйрек ауруы) (ND) метаболикалық және гемодинамикалық факторлардың генетикалық факторлармен модуляцияланған бүйрек микроциркуляциясына әсер етуінің нәтижесі болып табылады.
• Гипергликемия - диабеттік нефропатияның дамуындағы негізгі қоздырғыш фактор, келесі механизмдер арқылы іске асырылады:
- құрылымы мен қызметін бұзатын бүйрек мембраналары ақуыздарының ферментативті емес гликозилденуі;
- тамырлы өткізгіштігін, жиырылу қабілетін, жасуша пролиферациясы процестерін, тіндердің өсу факторларының белсенділігін реттейтін ақуыз киназа С ферментінің белсенділенуіне байланысты тікелей глюкотоксикалық әсер;
- цитотоксикалық әсері бар бос радикалдардың түзілуін белсендіру;
- бүйректің гломеруласы - гепаран сульфатының маңызды құрылымдық гликозаминогликанының синтезі бұзылған. Гепаран сульфатының төмендеуі жертөле мембранасының маңызды функциясын жоғалтуға әкеледі - зарядты таңдау, бұл микроальбуминурияның пайда болуымен бірге жүреді, ал кейінірек процестің және протеинурияның дамуымен бірге жүреді.
• Гиперлипидемия - Тағы бір қуатты нефротоксикалық фактор. Заманауи тұжырымдамаларға сәйкес, гиперлипидемия жағдайында нефросклероздың дамуы тамырлы атеросклероздың пайда болу механизміне ұқсас (мезангиальды жасушалар мен артериялардың тегіс бұлшықет жасушаларының құрылымы, LDL бай рецепторлық аппараты, екі жағдайда да тотығатын LDL).
• Протеинурия - ДН прогрессиясының маңызды гемодинамикалық емес факторы. Бүйрек сүзгісінің құрылымы бұзылған жағдайда ірі молекулярлы ақуыздар мезангиймен және бүйрек түтікшелерінің жасушаларымен байланысады, бұл мезангиалды жасушалардың уытты зақымдануына, гломерулидің жедел склерозына және интерстициальды ұлпада қабыну процесінің дамуына әкеледі. Түтікшелі реабсорбцияның бұзылуы альбуминурия прогрессиясының негізгі компоненті болып табылады.
• Артериялық гипертензия (AH) 1 типті қант диабетімен ауыратын науқастарда диабеттік бүйректің зақымдалуына байланысты екінші рет дамиды. 2 типті қант диабетімен ауыратын науқастарда 80% жағдайда маңызды гипертензия диабеттің дамуына дейін болады. Алайда, кез-келген жағдайда, ол бүйрек патологиясының дамуындағы ең күшті факторға айналады, метаболикалық факторларды оның маңыздылығынан асып түседі. Қант диабеті ағымының патофизиологиялық ерекшеліктері - бұл қан қысымының циркадиялық ырғағының бұзылуы, оның түнде физиологиялық төмендеуі және ортостатикалық гипотензия.
• Ішек ішілік гипертензия - Диабеттік нефропатияның дамуы мен дамуындағы жетекші гемодинамикалық фактор, оның алғашқы сатысында гиперфильтрация. Бұл құбылыстың ашылуы Д.Н патогенезін түсінудегі «серпіліс» сәті болды. Механизм созылмалы гипергликемиямен белсендіріледі, алдымен бүйректе функционалды, содан кейін альбуминурияның пайда болуына әкеледі. Күшті гидравликалық пресске ұзақ уақыт әсер ету гломеруланың іргелес құрылымдарын механикалық тітіркендіреді, бұл коллагеннің шамадан тыс көбеюіне және оның мезангий аймағында жиналуына ықпал етеді (бастапқы склеротикалық процесс). Тағы бір маңызды жаңалық, қант диабетіндегі жергілікті ренин-ангиотензин-альдостерон жүйесінің (RAAS) ультра жоғары белсенділігін анықтау болды. Бүйректегі ангиотензин II (AII) жергілікті концентрациясы оның плазмалық құрамынан 1000 есе жоғары. Қант диабетіндегі АII-нің патогендік әсер ету механизмдері күшті вазоконстрикторлық әсерден ғана емес, сонымен қатар пролиферативті, прооксидантты және протромботикалық белсенділіктен де туындайды. Бүйректерде AII интракраниальды гипертензияны тудырады, цитокиндер мен өсу факторларын босату арқылы бүйрек тінінің склерозы мен фиброзына ықпал етеді.
• Анемия - ДН дамуының маңызды факторы бүйрек гипоксиясына әкеледі, бұл интерстициальды фиброзды жоғарылатады, ол бүйрек функциясының төмендеуімен тығыз байланысты. Екінші жағынан, ауыр DN анемия дамуына әкеледі.
• Шылым шегу Жедел экспозиция кезінде ДН дамуы мен өршуінің тәуелсіз қауіп факторы ретінде қан қысымына және бүйрек гемодинамикасына әсер ететін симпатикалық жүйке жүйесінің белсенділенуіне әкеледі. Никотинге созылмалы әсер ету эндотелий дисфункциясына, сондай-ақ тамырлы интимальды жасушаның гиперплазиясына әкеледі.
DN даму қаупі міндетті түрде генетикалық факторлармен анықталады. 1 типті қант диабеті және 2 типті қант диабеті бар пациенттердің тек 30-45% -ында ғана бұл асқыну дамиды. Генетикалық факторлар тікелей және / немесе жүрек-қан тамырлары ауруларына әсер ететін гендермен бірге әрекет ете алады, мақсатты органның метаболикалық және гемодинамикалық факторлардың әсеріне сезімталдық дәрежесін анықтайды. Іздеу жалпы бүйректің құрылымдық ерекшеліктерін анықтайтын генетикалық ақауларды анықтау бағытында, сонымен қатар DN-нің дамуына қатысатын әртүрлі ферменттердің, рецепторлардың, құрылымдық ақуыздардың қызметін кодтайтын гендерді зерттеу бағытында жүзеге асырылады. Генетикалық зерттеулер (геномдық скрининг және кандидаттық гендерді іздеу) қант диабеті және оның асқынулары тіпті біртекті популяцияларда да күрделі болып табылады.
ACCOMPLISH, ADVANCE, ROADMAP және басқа да зерттеулердің нәтижелері CKD-ны жүрек-қан тамырлары ауруларының (CVD) дамуының тәуелсіз қауіп факторы ретінде және асқыну қаупі үшін жүректің ишемиялық ауруы (ЖЖА) баламасын тануға мүмкіндік берді. Жүрек-тамыр байланыстарын жіктеуде созылмалы бүйрек патологиясының коронарлық функцияның төмендеуінде, сол жақ қарыншаның миокард гипертрофиясын дамытуда және жалпы гемодинамикалық, нейрохормоналды және иммундық-биохимиялық кері әсерлері арқылы жүрек-қан тамырлары ауруларының қаупін жоғарылату кезіндегі созылмалы бүйрек патологиясының бастама рөлін көрсететін 4 тип (созылмалы нефокардиялық синдром) анықталды. Бұл қатынастар DN 2-6-мен өте айқын.
Популяция туралы деректер HD-мен ауыратын науқастарда жүрек-қан тамырлары өлімінің ең жоғары қаупін көрсетеді, 80 жастан асқан пациенттерде жүрек-қан тамырлары өлімінің қаупіне тең. Бұл пациенттердің 50% -ында асимптоматикалық маңызды миокард ишемиясы бар. ДН дамуымен бүйрек функциясының төмендеу фактісі жүрек-қан тамырлары патологиясының дамуын тездетеді, өйткені ол атерогенез үшін қосымша дәстүрлі емес қауіп факторларының әсерін қамтамасыз етеді: альбуминурия, жүйелік қабыну, анемия, гиперфаратиреоз, гиперфосфатемия, D витаминінің тапшылығы және т.б.
1.3 Эпидемиология
Қант диабеті және CKD - соңғы жылдардағы әлемдік қауымдастық созылмалы аурулардың пандемиясының аясында тап болған екі маңызды медициналық және әлеуметтік-экономикалық проблемалар. DN ауруы аурудың ұзақтығына тікелей байланысты, диабеттің 15-тен 20 жасқа дейінгі ең жоғары шегі. ДМ Мемлекеттік тіркеліміне сәйкес, ДМ-нің таралуы 1 типті қант диабеті (1 тип) және 2 типті қант диабеті (2 тип) үшін орта есеппен 30% құрайды. Ресейде 2011 жылғы Ресей диализ қоғамының реестріне сәйкес, қант диабетімен ауыратын науқастарға диализ төсек-орындары бар болғаны 12,2% қамтамасыз етілген, дегенмен нақты қажеттілік дамыған елдердегідей (30-40%). Бастапқы және орташа бүйрек жеткіліксіздігі бар диабетпен ауыратын науқастардың когортты азырақ ескерілмейді және зерттеледі, бұл ESRD-нің таралу динамикасы мен OST қажеттілігін болжауды қиындатады. HD диагнозымен ем бастаған диабетпен ауыратындардың бес жылдық өмір сүру деңгейі басқа нозологиялық топтармен салыстырғанда ең төмен, бұл бүйрек қызметінің бұзылуына тән жүйелік метаболикалық өзгерістердің жедел қалыптасуындағы гипергликемияның орталық рөлін көрсетеді. Қант диабетімен ауыратын науқастардың өмір сүру деңгейінің жоғарылауы бүйрек трансплантациясы арқылы қамтамасыз етіледі (әсіресе өмірге байланысты), бұл PST-тің осы әдісін пациенттердің осы санаты үшін оңтайлы деп санауға мүмкіндік береді.
DN-нің болуы жүрек-тамыр патологиясының дамуындағы маңызды тәуелсіз фактор болып табылады. Альбертада (Канада) жүргізілген зерттеу, оған ауруханаға жатқызылған 1,3 миллион пациент кірді, 48 ай бойы жүргізілді, диабетпен бірге ККД-ны миокард инфарктінің (MI) дамуы үшін, алдыңғы МИ-мен салыстыруға болады. Жалпы өлім қаупі, соның ішінде миокард инфарктісінен кейінгі алғашқы 30 күн ішінде, қант диабеті және CKD бар науқастар тобында жоғары болды. USRDS деректері бойынша, жасына қарамастан, CKD бар және CKD-мен ауыратын науқастарда жүрек-қан тамырлары ауруларының жиілігінде айтарлықтай айырмашылықтар бар .
1.4 ICD-10 бойынша кодтау:
E10.2 - инсулинге тәуелді қант диабеті, бүйрек зақымдалуы
E11.2 - инсулинге тәуелді емес қант диабеті, бүйрек зақымдалуы
E10.7 - Инсулинге тәуелді қант диабеті көптеген асқынулармен
E11.7 - Инсулинге тәуелді емес қант диабеті көптеген асқынулармен
E13.2 - бүйрек зақымдалған диабеттің басқа көрсетілген түрлері
E13.7 - бірнеше асқынуы бар қант диабетінің басқа көрсетілген түрлері
E14.2 - Көздің зақымдануы анықталмаған қант диабеті
E14.7 - бірнеше асқынулармен анықталмаған қант диабеті
1.5 Жіктеу
CKD тұжырымдамасына сәйкес бүйрек патологиясының сатысын бағалау нефрондардың, соның ішінде экстретикалық емес функцияларды орындаумен байланысты жұмыстардың саны мен жалпы көлемін неғұрлым толық көрсететін деп танылған GFR мәні бойынша жүзеге асырылады (кесте 1).
Кесте 1. GFR бойынша CKD кезеңдері
GFR (мл / мин / 1,73 м 2)
Жоғары және оңтайлы
Терминалды бүйрек жеткіліксіздігі
Біршама өсті #
# оның ішінде нефротикалық синдром (SEA> 2200 мг / тәулігіне А / Cr> 2200 мг / г,> 220 мг / ммоль)
Альбуминурияның дәстүрлі градациясы: қалыпты (2, 3 айдан кейін тестті қайталаңыз. Зәрдің кездейсоқ бөлігінде A / Cr қатынасы анықталады. Егер А / Cr қатынасы> 30 мг / г (> 3 мг / ммоль) болса, 3 айдан кейін тестті қайталаңыз немесе одан ертерек Егер GFR 2 және / немесе A / Cr қатынасы> 30 мг / г (> 3 мг / ммоль) кем дегенде 3 ай ішінде сақталса, CKD диагнозы қойылады және емдеу жүргізіледі.Егер екі зерттеу де қалыпты мәндерге сәйкес келсе, онда олар жыл сайын қайталаңыз.
Альбуминурия мен GFR-ге жыл сайынғы мониторинг жүргізу қажет болатын ДН дамуының қауіпті топтары 3-кестеде келтірілген.
3-кесте. Альбуминурия мен ГФР жыл сайынғы скринингті қажет ететін ДН дамуының қауіпті топтары
1 типті қант диабетімен ауыратын науқастар ерте балалық шақтан және жыныстық жетілуден кейінгі кезеңде
5 жылдан кейін қант диабеті пайда болды,
әрі қарай жыл сайын (ХБ)
1 диабетімен ауыратын науқастар, жыныстық жетілу кезеңінде
Диагноз қойылғаннан кейін бірден
Диагноз қойылғаннан кейін бірден
әрі қарай жыл сайын (ХБ)
Жүкті әйелдерге қант диабеті немесе
гестациялық қант диабеті бар науқастар
Триместрде 1 рет
2.5 Басқа диагностика
- Бүйрек патологиясының этиологиялық диагностикасында және / немесе оның жедел жүруінде қиындықтар туындаған жағдайда нефрологтың кеңесі ұсынылады
B ұсынымдарының сенімділік деңгейі (дәлелдеу деңгейі 1).
Пікірлер:Диабеттік гломерулосклероздың классикалық гистологиялық өзгерістері көбінесе ДМ бар 1 типті қант диабетімен ауыратын науқастарда, ал бүйрек функциясының бұзылуы бар 2 типті қант диабеті бар пациенттерде жиі кездеседі, морфологиялық өзгерістер гетерогенді. 2 типті қант диабетімен ауыратын науқастардағы бүйрек биопсияларының бірқатарында, тіпті протеинуриямен де, 30% жағдайда атипті құрылымдық өзгерістер анықталады. DN стереотиптік ұғымы қант диабетіндегі әртүрлі бүйрек ауруларын бүркемелей алады: бүйрек атеросклеротикалық бүйрек артерияларының стенозы, тубулоинтерстиальды фиброз, зәр шығару жолдарының инфекциясы, интерстициалды нефрит, есірткі нефриті және т.б. Сондықтан даулы жағдайларда нефрологтың консультациясы қажет.
- Қажет болса, қант диабетіндегі бүйрек патологиясын диагностикалаудың қажетті әдістерімен (альбуминурия, зәр тұнбасы, креатинин, калий сарысуы, ГФР есептеу), қосымша (бүйрек пен бүйрек тамырларына дуплексті ультрадыбыстық зерттеу, стенотикалық процесті, тамырлы эмболияны және т.б. диагностикалау үшін бүйрек тамырларының ангиографиясы). .)
B ұсыныстарының сенімділік деңгейі (дәлелдемелер деңгейі 2).
- Қант диабеті және ДМ бар барлық пациенттерде жүрек-қан тамырлары патологиясын тексеру ұсынылады.
B ұсыныстарының сенімділік деңгейі (дәлелдемелер деңгейі 2).
Пікірлер:GFR және альбуминурия санаттары қант диабеті және CKD бар науқастарды жүрек-қан тамырлары оқиғалары мен бүйрек терминалының даму қаупі бойынша стратификациялауға мүмкіндік береді (4-кесте). Міндетті емтихан әдістері ретінде ЭКГ, EchoCG және қосымша сынақтарды атап өтуге болады: Жаттығу тестілері: жүгіру жолы, велосипед циклі
геометрия), жүктемесі бар миокардтың бір фотонды шығарындысы (томографиясы), стресс-эхокардиография (жүктемесі бар, добаминмен), MSCT, коронарография
Кесте 4. ЖҚА мен альбуминурия санатына байланысты CKD бар науқастарда жүрек-қан тамырлары оқиғалары мен бүйрек терминальды жеткіліксіздігінің қаупі
Альбуминурия ##
Қалыпты немесе сәл жоғарылаған
GFR санаттары (мл / мин / 1,73 м 2)
Жоғары немесе оңтайлы
Төмен #
Төмен #
# төмен қауіп - жалпы популяциядағыдай, бүйректің зақымдану белгілері болмаған кезде, C1 немесе C2 GFR санаттары CKD өлшемдеріне сәйкес келмейді.
## Альбуминурия - альбумин / креатинин коэффициенті зәрдің бір (жақсырақ таңертең) бөлігінде анықталады, GFR CKD-EPI формуласы бойынша есептеледі.
3.1. Консервативті емдеу
- Қант диабетімен ауыратын науқастарда CKD-нің дамуын және дамуын болдырмау үшін көмірсулар алмасуының өтемақысына қол жеткізу ұсынылады.
A ұсыныстарының сенімділік деңгейі (дәлелдемелер деңгейі 1).
Пікірлер:Үлкен зерттеулерде көмірсулар алмасуының өтелуіне қол жеткізудің рөлі NAM-ның дамуын және прогрессиясын болдырмауға мүмкіндік береді: үлкен көлемді зерттеулерде: DCCT (қант диабетін бақылау және асқынулардың сыналуы), UKPDS (UK диабетімен ауыратын науқастарды зерттеу), ADVANCE (қант диабеті мен тамыр аурулары кезіндегі іс-қимыл: алдын-ала және диамикронды түрлендірілген босату) ) 10.11.
Гликемиялық бақылау бірнеше себептерге байланысты CKD-нің ауыр кезеңдерінде қиынға соғады. Бұл, ең алдымен, бүйрек глюконеогенезінің төмендеуіне және инсулин мен антигликемиялық агенттер мен олардың метаболиттерінің жинақталуына байланысты гипогликемия қаупі. Гипогликемия қаупі гликемиялық бақылаудың артықшылығынан асып кетуі мүмкін (өмірге қауіпті аритмияның дамуына дейін).
Сонымен қатар, гликацияланған гемоглобиннің (HbA1c) сенімділігі көмірсулар алмасуының өтімділік көрсеткіші ретінде, анемиямен қатар жүретін ККД-нің осы кезеңдерінде қызыл қан клеткаларының жартылай шығарылу мерзімінің төмендеуіне, метаболикалық және механикалық факторлардың әсерінен олардың қасиеттерінің өзгеруіне және терапияның әсеріне байланысты шектеулі болады. Жағдай күрделі гипергликемия, эритроциттер мен гемоглобин мембраналарының функционалдық қасиеттерін өзгерту және сәйкесінше гипоксияға әкеліп соқтыратын қызыл қан клеткаларын тез жою, олардың эндотелийге адгезиясы эритроциттердің жартылай шығарылу мерзімінің қысқаруына ықпал етуі мүмкін. Дегенмен, CKD-нің барлық сатыларында гликемияны бақылау қажеттілігі бүйрек функциясының ауырлығына сәйкес жүрек-қан тамырлары өлімінің жоғарылау қаупін ескере отырып, оны күшейту кезінде өте сақтықпен көрінеді. Әсіресе диализдік терапия алатын диабетпен ауыратын науқастарда гликемияны бақылау қиын. Бұл микро- және макроваскулярлық асқынулардың кешенді клиникасы бар, вегетативті жүйке жүйесінің бұзылған функциялары, әсіресе гипогликемияны анықтай алмауымен және жалпы және жүрек-қан тамырлары өлімінің жоғары қаупімен. Осындай қиын клиникалық жағдайда, қолданыстағы шектеулерді ескере отырып, гликемиялық бақылаудың мақсатты индикаторларын анықтау және T2DM үшін қантты төмендететін препараттарды таңдау үшін жеке тәсіл ретінде қолдану орынды болып көрінеді.
Жақында KDIGO ұсыныстары гликемиялық бақылауды қан қысымы мен жүрек-қан тамырлары қаупін бақылауға бағытталған көп факторлы интервенциялық иондық стратегиясының бөлігі ретінде қарастырады. АҚШ Ұлттық бүйрек қорының ұсыныстары (KDOQI NKF) диабетпен ауыратын адамдарда HbA1c деңгейінің төмендеуі қауіпті ескере отырып анықталады:
Альфа глюкозидаз ингибиторлары олардың қолданылуын шектейтін жанама әсерлерге (газдың пайда болуы, диарея) шектеулі гипогликемиялық әсер етеді. Бұл препараттар бүйрек функциясының төмендеуіне ұсынылмайды.
ККД бар адамдарда тиімділігі мен қауіпсіздігінің заманауи талаптарына сәйкес келетін көмірсулар алмасуының бақылау элементтерін іздеу инкретин типті инновациялық препараттардың мүмкіндіктеріне қызығушылықты арттырады. Олар клиниктің клиникалық арсеналын бета-жасуша қызметін жақсарту, гипогликемия қаупі төмен глюкозаға тәуелді инсулин секрециясын жоғарылату, глюкагонның жоғарылаған секрециясын, жүрек-тамыр әсерін азайту және дене салмағын бақылау қабілетімен толықтырады. Бұл 2 типті қант диабеті және CKD бар науқастардың кешенді терапиясында метаболикалық бақылаудың перспективті және перспективті агенттері. Өмір сүру сапасын төмендететін, гликемиялық бақылауды қиындататын және тамақтану жағдайына әсер ететін, асқазан-ішек жолдары проблемалары (гастропарез, энтеропатия және т.б., CKD бар науқастарда глюкагон тәрізді пептидті рецепторлардың агонисттері -1 (? GLP-1) қолданған кезде ерекше назар аудару керек. . GLP-1 қолдану асқазанның қозғалғыштығын және глюкозаны ғана емес, сонымен қатар концентрацияны дәл бақылауды қажет ететін дәрілерді (трансплантацияланған бүйрегі бар адамдардағы иммуносупрессанттарды) төмендету мүмкіндігімен байланысты проблемаларды күшейтеді. Ангиотензин-түрлендіретін фермент ингибиторлары мен диуретиктердің үйлесімі - 2 типті қант диабеті бар науқастарда CKD үшін нефропротекторлы терапия - жанама әсерлердің дамуымен бүйрек функциясының нашарлауы салдарынан экзенатиді тағайындағанда ерекше қырағылықты қажет етеді. 30-50 мл / мин / 1,73 м2 ГФР-мен ауыратын науқастарда препараттың бүйрек функциясы бақылауындағы мұқият рецепті қажет. Экзенатиді АҚҚ 30 мл / мин / 1,73 м2-ден аз адамдарда қарсы. Дәрілердің тағы бір тобы - GLP-1 - лираглютид, адамның GLP-1-ге 97% гомологиялық әсер етеді, экзенатиді аз әсер етеді және жанама әсері аз, дәріні күніне 1 рет қабылдауға мүмкіндік береді. Лираглютидті CKD және ESRD бар науқастарда қолдану (перитонеальді диализде) оның әсерінің айтарлықтай артуын және жанама әсерлер қаупін көрсетпеді. Гипоальбуминемиямен ауыратын науқастар ерекше назар аударуды қажет етеді, өйткені препараттың 98% -ы қан протеиндерімен байланысады. Бүйрек функциясының орташа жеткіліксіздігі бар емделушілерде лираглютидпен тәжірибе әлі де шектеулі. Қазіргі уақытта препаратты бүйрек функциясы бұзылған науқастарда қолдану, соның ішінде оның ішінде ESRD бар, қарсы.
ЛИДЕР зерттеуі (қант диабетіндегі лираглютидтің эффектісі және әрекеті: жүрек-қан тамырлары нәтижелерінің нәтижелерін бағалау) жүрек-қан тамырлары оқиғаларының жиілігінің төмендеуімен қатар, 2 типті қант диабеті бар пациенттерде макроальбуминурияның дамуы мен тұрақтылығының төмендеуін және лираглютидпен емдеу кезінде жүрек-тамыр аурулары қаупінің жоғарылауын көрсетті.
Dipeptidyl peptidase-4 (IDPP-4) тежегіштері 2 типті қант диабетімен ауыратын науқастарды емдеу бойынша халықаралық және отандық ұсыныстарда лайықты орын алды. Бұл агенттердің бүйрек функциясы қалыпты адамдар үшін тиімділігі мен қауіпсіздігі анықталды. Басқа гипогликемиялық агенттермен салыстырғанда, IDPP-4 монотерапиямен гипогликемияның және асқазан-ішек жолдарының ықтимал төмен әсерін көрсетеді, бұл бүйрек патологиясын дамыту жағдайында гликемиялық бақылау үшін өте тартымды етеді. Бұл препараттарды бүйрек функциясы бұзылған адамдарға қолдану CKD деңгейіне байланысты. Инкретиндерден басқа, ДПП-4 субстраттары белгілі жүрек-қан тамырлары эффектілері бар бірқатар пептидтер - BNP, NPY, PYY, SDF-1alpha, олар кардио және нефропротекторлық қасиеттерге байланысты гликемиялық бақылауға әсер етумен қатар, жаңа перспективаларды ашады.
Жарияланған зерттеулердің нәтижелері қазіргі уақытта монотерапия және ГФР төмендеген адамдарда қантты төмендететін терапияны ұстанумен (оның ішінде диализде жүргендер), IDPP-4 (ситаглиптин **, вилдаглптин **, саксаглиптин **, линаглиптин **) тиімділігі мен қауіпсіздігін көрсетеді. плацебомен салыстыруға болады, препараттардың өздеріне байланысты жағымсыз құбылыстардың жиілігі, сонымен қатар бүйрек қызметі, жүрек-тамыр жүйесі және гипогликемия жиілігі.
Фармацевтикалық компаниялар белсенді дамытатын жаңа препараттардың ішінде іріктелген құбырлы глюкозаның реабсорбциялық ингибиторлары (глифлосиндер) бар. Бұл препараттарды қолдану натурурездің жоғарылауымен, содан кейін ренин-ангиотензин-альдостерон жүйесіне әсер ету арқылы қан қысымының біршама төмендеуімен (глюкозурияның жоғарылауымен дене салмағын азайту арқылы) төмендейді. Зерттеу нәтижелері бойынша, қантты төмендететін белгілі әсермен қатар, олардың қолданылуын қиындататын бірқатар жанама әсерлері бар, әсіресе қант диабеті және бүйрек зақымдануы бар адамдарда несеп және жыныс инфекцияларының таралуы. Сонымен бірге, EMPA-REG OUTCOME зерттеулері, оның құрамында ЖЖА қаупі жоғары пациенттерді қосқанда, эмпаглифлозинмен емдеудің плацебоға қарағанда біріккен соңғы нүктеге (жүрек-қантамырлық өлім, инфаркт емес миокард инфарктісі, өлімге әкелмейтін инсульт) қол жетімділігі көрсетілген. Бұл әсерлердің бүйрек функциясына тәуелсіз болғаны өте маңызды - қатысушылардың 25% -ында ЖЖЖ 60 мл / мин-ден төмен, сәйкесінше МАУ және протеинуриядан 28% және 11%. CVS-ге оң әсер етумен қатар, эмпаглифлозин тобындағы пациенттер альбуминурияның төмендеуін көрсетті.
CKD сатысына байланысты қантты төмендететін дәрілерді қолдану бойынша ұсыныстар кестеде келтірілген. 9..
Кесте 9. Қанттың төмендететін дәрілер CKD әртүрлі кезеңдерінде қолдануға жарамды.
Қант диабетінде бүйрек аурулары қалай көрінеді?
Диабеттік нефропатия - қант диабетінің жиі кездесетін асқынуларының бірі. Оның негізгі симптомы альбуминурия болады - зәрдегі ақуыз. Әдетте несепке аз мөлшерде альбумин бөлінеді, ол бүйректер қаннан өтеді. Қант диабетімен бірге зәрдегі альбумин мөлшері едәуір артады.
Жалпы алғанда, пациенттердің әл-ауқаты қалыпты күйінде қалады, дәретхананы жиі пайдалану шөлдеу деңгейінің жоғарылауымен байланысты. Бірақ аурудың жай-күйі мен дамуына мониторинг болмаған жағдайда, қант диабетінің асқынуы ұзаққа созылмайды.
Бүйрек ауруы және бүйрек жеткіліксіздігінің дамуы

Бүйректе нашар басқарылатын қант диабетімен патологиялық процестер басталады - бүйректің капиллярлары арасында мезангиалды тін өседі. Бұл процесс гломерулярлық мембраналардың қалыңдатылуына әкеледі. Бүйректің зақымдануының диагностикалық маңызды симптомы біртіндеп қалыптасады - дөңгелек Kimmelstil-Wilson түйіндері. Патология дамыған сайын, бүйрек қанның аз мөлшерін және аз мөлшерін сүзіп шығара алады.
Бүйрек жеткіліксіздігі кезеңмен сипатталады, дәрігерлер бұл әдісті анықтады. Көптеген пациенттерде қант диабеті диагнозы қойылған кезде гломерулярлық фильтрация деңгейі жоғарылайды. Бірнеше жылдан кейін және егер қант диабеті нашар басқарылса, онда бір жыл жеткілікті, гломерулярлық мембрананың қалыңдауы, мезангийдің өсуі байқалады. Осыдан кейін 5 жылдан 10 жылға дейінгі бос кезең болады, онда бүйректің зақымдануының клиникалық белгілері жоқ.
Осы уақыттан кейін қанды зерттегенде қан мен зәрдегі айтарлықтай өзгерістер анықталды. Қабылданған шаралар болмаған жағдайда немесе олар бірнеше онжылдықтан кейін нәтижесіз болса, диабетпен ауыратын науқастарға диализ және бүйрек трансплантациясы қажет.
Қан, қысым, тұқым қуалау
Қандағы қанттың көтерілуінен басқа, басқа факторлар бүйректің зақымдалуына ықпал етеді. Біріншіден, гипертония. Сонымен қатар, бұл факторға қант қантының секіруі сияқты тең мән беріледі. Қан қысымын бақылау дәрі-дәрмектермен жасалады, бұл бүйректерді зақымданудан жақсы қорғайды.
Диабеттік нефропатияға бейімділік, қант диабеті сияқты мұрагерлік болуы мүмкін.
Сонымен қатар, соңғы зерттеулер көрсеткендей, қандағы май деңгейінің жоғарылауы мезангийдің көбеюіне және бүйрек қызметінің бұзылуына тезірек ықпал етеді.
Диабеттік нефропатияны емдеу мақсаттары

Қант диабетіндегі бүйрек ауруларын емдеу жан-жақты және жан-жақты, өйткені патологияның барлық деңгейінде әрекет ету қажет. Ең алдымен, қандағы қант концентрациясына әсер ету керек. Бұл терапия мен алдын-алудың негізгі құралы екендігі туралы айтарлықтай дәлелдер бар. Сондай-ақ, диетаны түзету, дәрі қабылдау арқылы қысым көрсеткіштерін бақылау қажет.
Арнайы диетаны тағайындау, жаман холестерин деңгейін және оның жақсылықпен байланысын бақылау диабеттің жүрек-қан тамырлары асқынуларының алдын қана қоймайды, сонымен қатар бүйректерді де қорғайды.
Қант диабетінде иммундық қорғаныс функциясының төмендеуіне байланысты генитурарлы жүйенің инфекциялық асқынулары жиі пайда болады, олар кейіннен бүйрек ауруларымен аяқталады. Сондықтан пациенттер денсаулығының жай-күйіне өте мұқият қарап, дереу инфекцияны емдеу үшін барлық шараларды қабылдауы керек.