Диабеттік аяқ синдромы Сіз нені білуіңіз керек
Диабеттік аяқ синдромы - қант диабеті кезіндегі аяқтың патологиялық жағдайы, ол перифериялық нервтердің, тері және жұмсақ тіндердің, сүйектер мен буындардың зақымдануы аясында пайда болады және өткір және созылмалы жаралармен, сүйек-артикулярлы зақымданулармен және іріңді-некротикалық процестермен көрінеді.
Диабеттік аяқ синдромының үш түрі бар:
аралас (нейрохимиялық). Аяқтың диабеттік дамуы синдромының 60-70% нейропатиялық формада болады.
Нейропатиялық формасы. Бастапқыда, диабеттік нейропатияның дамуымен дистальды нервтер әсер етеді, ал ең ұзын нервтер әсер етеді. Осы нервтерді құрайтын вегетативті талшықтардың зақымдануы нәтижесінде бұлшықеттерге, сіңірлерге, байламаларға, сүйектер мен теріге трофикалық импульс жетіспеушілігі дамиды, бұл олардың гипотрофиясына әкеледі. Тамақтанудың нәтижесі зардап шеккен аяқтың деформациясы болып табылады. Бұл жағдайда аяқтағы жүктеме қайта бөлінеді, бұл белгілі бір жерлерде оның шамадан тыс көбеюімен бірге жүреді. Мұндай аймақтар терінің қалыңдауы және гиперкератоздардың пайда болуымен көрінетін метатаральді сүйектердің бастары болуы мүмкін. Аяқтың бұл аймақтары тұрақты қысымға ұшырағандықтан, бұл аймақтардың жұмсақ тіндері қабынған автолизге ұшырайды. Барлық осы механизмдер, сайып келгенде, асқазан жарасының пайда болуына әкеледі. Тер бездерінің жұмысында бұзушылық болғандықтан, тері құрғап кетеді, ал жарықтар оңай пайда болады. Сезімталдықтың ауырсыну түрін бұзу нәтижесінде пациент мұны байқамауы мүмкін. Болашақта зардап шеккен аймақтардың инфекциясы пайда болады, бұл жаралардың пайда болуына әкеледі. Қант диабетін декомпенсациялау нәтижесінде туындайтын иммун тапшылығы олардың пайда болуына ықпал етеді. Көп жағдайда ұсақ жараларды жұқтыратын патогендік микроорганизмдер - стафилококктар, стрептококктар және ішек тобының бактериялары. Диабеттік аяқтың нейропатиялық формасының дамуы төменгі аяқтың тамырларының тонусының бұзылуымен және артериовенозды шунттардың ашылуымен бірге жүреді. Бұл адренергиялық және холинергиялық сипаттағы тамырлардың иннервациясы арасындағы теңгерімсіздік нәтижесінде пайда болады. Аяқтың тамырларының кеңеюі нәтижесінде оның ісінуі және температураның жоғарылауы дамиды.
Маневрлердің ашылуына байланысты тіндердің гипоперфузиясы және тонау құбылысы дамиды. Аяқтың ісінуінің әсерінен артериялық тамырлардың қысылуы және аяқтың дистальды бөліктерінің ишемиясы (көк саусақтың симптомы) жоғарылауы мүмкін.
Клиника сипатталадызақымданудың үш түрі. Оларға мыналар жатады невропатикалық жара,остеоартропатия және нейропатиялық ісіну. Жаралар көбінесе табан аймағында, сондай-ақ саусақтардың арасындағы кеңістікте орналасады. Нейропатиялық остеоартропатия аяқтың остеоартикулярлық аппаратындағы дистрофиялық процестердің әсерінен остеопороз, остеолиз және гиперостоз нәтижесінде дамиды. Нейропатиямен сүйектің өздігінен сынуы мүмкін. Кейбір жағдайларда бұл жарықтар ауыртпалықсыз болады. Бұл жағдайда аяқтың пальпациясымен оның ісінуі және гиперемия байқалады. Сүйек-байламды аппараттың бұзылуы өте ұзақ уақыт алуы мүмкін. Бұл әдетте қатты сүйектің деформациясының пайда болуымен бірге жүреді, оны Шаркот буыны деп атайды. Нейропатикалық ісіну аяқтың ұсақ тамырларында тонустың бұзылуының және шунттардың ашылуының нәтижесінде дамиды.
ЕмдеуОл бірнеше шараларды қамтиды: қант диабеті үшін өтемақыға қол жеткізу, антибиотикалық терапия, жараны емдеу, аяқтың демалуы және түсуі, гиперкератоз аймағын алып тастау және арнайы таңдалған аяқ киімді кию.
Қант диабетіндегі метаболикалық процестердің өтелуіне инсулиннің үлкен дозалары әсер етеді. II типті қант диабеті үшін мұндай терапия уақытша болып табылады.
Бактериалды препараттармен терапия жалпы принцип ретінде жүзеге асырылады. Көптеген жағдайларда аяқтың ақауларын жұқтыру грам-позитивті және грам-теріс кокктармен, Escherichia coli, clostridia және anaerob микроорганизмдерімен жүзеге асырылады. Әдетте, кең спектрлі антибиотик немесе бірнеше препараттардың жиынтығы тағайындалады. Бұл әдетте патогендік флораның араласып кетуіне байланысты.
Терапияның бұл түрінің ұзақтығы бірнеше айға дейін болуы мүмкін, бұл патологиялық процестің тереңдігі мен таралуына байланысты. Егер антибиотикалық терапия ұзақ уақыт жүргізілсе, онда микробиологиялық зерттеулерді қайта жүргізу қажет, оның мақсаты осы препаратқа төзімді штаммдарды анықтау болып табылады. Нейропатиялық немесе аралас диабеттік аяқпен оны қалпына келтірілгенге дейін түсіру керек.
Осы техниканың көмегімен жаралар бірнеше апта ішінде сауығып кетеді. Егер пациенттерде сынықтар немесе Шаркоттың буыны болса, онда аяқ-қолды сүйектер толығымен ерігенше жүргізу керек.
Осы әдістерге қосымша, жараның шетін емдеу, сау ішке некротикалық тіндерді шығару, сонымен қатар жараның бетінің асептикасын қамтамасыз ету кіретін жараны жергілікті емдеуді міндетті түрде жүргізу қажет. Диоксидиннің кең таралған ерітіндісі 0,25 - 0,5% немесе 1% құрайды. Сіз сондай-ақ хлоргексидин ерітіндісін қолдануға болады. Егер жараның бетінде фибриннен тұратын бляшка болса, онда протеолитиктер қолданылады.
Синдромның ишемиялық формасы Диабеттік аяқ артериялардың атеросклеротикалық зақымдалуымен бірге пайда болатын аяқ-қолдардағы негізгі қан ағымының бұзылуымен дамиды.
Зардап шеккен аяқтың терісі бозғылт немесе цианотикалық реңк алады. Сирек жағдайларда, үстірт капиллярлардың кеңеюінің нәтижесінде тері қызғылт-қызыл реңге ие болады. Бұл тамырлардың кеңеюі ишемиямен бірге жүреді.
Диабеттік аяқтың ишемиялық формасымен тері жанасқанға дейін суық болады. Жаралар саусақтардың ұштарында және өкшенің шетінде пайда болады. Аяқ артериясын пальпациялағанда, сондай-ақ поплитальды және феморальды артерияларда пульс әлсірейді немесе мүлдем болмауы мүмкін, бұл тамырдың стенозымен, ол люменің 90% -дан асады. Ірі артериялардың аускультациясымен кейбір жағдайларда систолалық күңкілдеу анықталады. Көптеген жағдайларда қант диабетінің асқынуының бұл түрі ауырсыну белгілерінің пайда болуымен сипатталады.
Аспаптық әдістер Зерттеулер төменгі аяқтың тамырларындағы артериялық қан ағынын анықтау үшін қолданылады. Доплерография әдісі көмегімен баспалдақ-брахиальды көрсеткіш өлшенеді. Бұл көрсеткіш аяқ артериясы мен бракиальды артерияның систолалық қысымының арақатынасымен өлшенеді.
Әдетте, бұл қатынас 1,0 немесе одан жоғары. Төменгі аяқтың артерияларының атеросклеротикалық зақымдануы кезінде бұл көрсеткіштің 0,8 дейін төмендеуі байқалады. Егер индикатор 0,5 немесе одан аз болса, онда бұл некроздың дамуының жоғары ықтималдығын білдіреді.
Қажет болған жағдайда доплерографиядан басқа, аяқ-қол тамырларының ангиографиясы, компьютерлік томография, магниттік-резонанстық томография, сондай-ақ бұл тамырларды ультрадыбыстық сканерлеу жүргізіледі.
Невропатиялық формадағы сияқты, қант диабеті үшін өтемақы алу керек. Диабеттік табанның бұл түрінде төменгі аяқтың зақымдалуы әр түрлі болуы мүмкін.
Процестің ауырлығы әдетте үш фактормен анықталады, соның ішінде артериялық стеноздың ауырлығы, аяқ-қолдардағы қан ағымының даму деңгейі және қанның ұю жүйесінің күйі.
Диабеттік аяқтың ишемиялық түрінде артықшылық беретін әдеттегі емдеу әдісі - реваскуляризация операциясы. Мұндай операцияларға мыналар жатады: айналмалы анастомоздар мен тромбендартерэктомия.
Минималды инвазивті хирургияны, соның ішінде лазерлік ангиопластика, перкуторлы транслюминальды ангиопластика және жергілікті фибринолиздің перкуторлы трансляминальды ангиопластика мен аспирация тромбэктомиясын қоса қолдануға болады. Некротикалық және ойық жаралы аурулар болмаған жағдайда, жаяу жүру ұсынылады, бұл күніне 1-2 сағатты құрайды, бұл аяқ-қолдардағы қан ағымының дамуына ықпал етеді (эрготерапия). Тромбоздың алдын алу үшін күніне 100 мг дозада және антикоагулянттармен аспиринді қолдану ұсынылады. Егер қан ұйығыштары болса, фибринолитиктер қолданылады. Диабеттік аяқтың кез-келген нұсқасы бар іріңді-некротикалық процесс өте кең болған жағдайда, аяқ-қолды ампутациялау мәселесі шешілуде.
Диабеттік аяқ синдромының дамуын болдырмаудың негізгі әдісі қант диабетін барабар емдеу және метаболикалық өтемді оңтайлы деңгейде сақтау болып табылады. Дәрігерге әр келген кезде науқастың аяқ-қолын тексеру қажет.
Мұндай тексерулер 6 айда кемінде 1 рет өткізілуі керек. Сондай-ақ, қант диабетімен ауыратын науқастарға аяқты күту ережелерін қамтитын білім беру маңызды. Аяқтардың тазалығы мен құрғақтығын сақтау керек, аяққа жылы ванналар жүргізу керек, теріге жарықтар пайда болуын болдырмас үшін кремдер қолдану керек.
Қысқартулар тізімі
DPN - Диабеттік полиневропатия
DOAP - Диабеттік остеоартропатия
DR - Диабеттік ретинопатия
DN - диабеттік нефропатия
ZANK - аяқ-қол артериясы ауруы
CINC - төменгі аяқ-қолдың ишемиясы
LPI - білек-брахиальды индекс
МРТ - Магнитті-резонанстық бейнелеу
MSCT - мультиспиральды компьютерлік томография
PPI - Саусақ-иық индексі
Қант диабеті
T1DM - 1 типті қант диабеті
T2DM - 2 типті қант диабеті
SDS - диабеттік аяқ синдромы
SCF - гломерулярлық сүзу деңгейі
UZDS - ультрадыбыстық дуплексті сканерлеу
CKD - бүйректің созылмалы ауруы
ЦРО2 - Тері астындағы оксиметрия / перкуторлы оттекті өлшеу
TOD - теріс қысым терапиясы
HbA1c - гликатталған гемоглобин A1c
Терминдер мен анықтамалар
Диабеттік полиневропатия - көмірсулар алмасуының бұзылуымен байланысты шеткергі жүйке жүйесінің зақымдалуы.
Сенсорлы-моторлы нейропатия - сезімталдықтың әр түрлі түрлерінің төмендеуімен, интероссездік бұлшықеттердің атрофиясымен, буындардың қатаюымен және аяқтың тән деформациясымен бірге болатын соматикалық жүйке жүйесінің зақымдануы.
Вегетативті нейропатия - перифериялық жүйке жүйесінің симпатикалық және парасимпатикалық бөлінісінің бұзылуы.
Нейропатиялық жара - терінің тұтастығын бұзу, көбінесе аяққа шамадан тыс қысым түсетін жерлерде пайда болады және диабеттік полиневропатия фонына сезімталдықтың бұзылуымен байланысты.
Нейро-ишемиялық жара - диабеттік полиневропатия фонында төменгі аяқтың артерияларында негізгі қан айналымының бұзылуымен байланысты терінің тұтастығын бұзу.
Ишемия - клиникалық және / немесе аспаптық тексеру кезінде анықталған артериялық қанмен қамтамасыз етудің төмендеуімен байланысты белгілер мен белгілер.
Төменгі аяқ-қолдардың ишемиясы - жұмсақ тіндердің гипоксиясына әкелетін және олардың өміршеңдігіне қауіп төндіретін төменгі аяқтың негізгі артериялары бойымен қан ағымының айқын төмендеуі байқалатын жағдай.
Диабеттік остеоартропатия (нейроартропатия, Шаркоттың аяғы) - бұл нейропатия фонында аяқтың бір немесе бірнеше буындарының ауыртпалықсыз, үдемелі бұзылуы.
1.1 Анықтама
Диабеттік аяқ синдромы (CDS) неврологиялық бұзылуларға және / немесе әртүрлі ауырлықтағы төменгі аяқтың артерияларында негізгі қан ағымының төмендеуіне байланысты инфекция, ойық жара және / немесе бұзылу ретінде анықталған (Диабеттік табан бойынша консенсус, Халықаралық диабеттік аяқ зерттеу тобы, 2015).
1.2 Этиологиясы және патогенезі
Қант диабетіндегі аяқтың жарасының негізгі себебі - нейропатия, ишемия және инфекция. Терінің тұтастығын бұзумен, сенсорлық-моторлы нейропатия және / немесе перифериялық артериялардың аурулары аясында жарақат инфекциялық қабынудың пайда болуымен бірге жүреді. Шеткері жүйке жүйесінің зақымдануының ауыр дәрежесі бар науқастарда алғаш рет пайда болған аяқтың жаралары ықтималдығы жыл сайын 5% құрайды, бұл диабеттік полиневропатиясы (DPN) жоқ диабетпен ауыратындарға қарағанда жеті есе жоғары. Вегетативті жүйке жүйесінің зақымдануы құрғақ терінің пайда болуына, терінің жарылып кетуіне, перифериялық қан айналымының айтарлықтай төмендеуі болмаған кезде, «аутосимпатэктомия» нәтижесінде аяқтың қан айналымының жоғарылауына әкеледі. Аяқ жанасуға ыңғайлы, жоғалған сезімталдық жарақат алу қаупіне өте сезімтал. Проприоцепцияның бұзылуымен үйлескенде қозғалтқыш функциясының төмендеуі жаяу жүру кезінде және орнында жоғары жүктеме қысымымен табанның аймағында пайда болуына әкеледі. Бұл жерлерде эпидермистің қалыңдауы, гиперкератоздың пайда болуы, тері астына қан кету, жұмсақ тіндердің аутолизі және ойық жарасының пайда болуы байқалады. Қант диабетіндегі аяқтың жарасының пайда болуының тағы бір өте қауіпті этиологиялық факторы - бұл ткань ишемиясына әкелетін ZPA, және сенсорлық нейропатия қатар жүретін болса, ол асимптоматикалық және ескерусіз қалады. 1, 2, 6, 7.
1.3 Эпидемиология
Қант диабетімен ауыратын науқастарда төменгі аяқтың жұмсақ тіндерінің созылмалы жарақаттарының таралуы 4-тен 15% құрайды 1, 2, 5, 6, 9, 10, 53. Аяқтың диабеттік трофикалық жаралары бар науқастар ауруханаға түскен барлық диабетпен ауыратындардың 6-10% құрайды, ал ауруханада болу ұзақтығы терінің тұтастығы жоқ адамдарға қарағанда 60% ұзағырақ. SDS 2 типті қант диабетінің алғашқы көрінісі болуы мүмкін, белгісіз этиология аяқтарының ойық жара ақауларының болуына байланысты көмірсулар алмасуының бұзылуының бар-жоғын анықтау үшін зерттеу жүргізу қажет. SDS-тің ең ауыр салдары - бұл аяқтың ампутациясы 24, 32, 34. Қант диабетімен ауыратын науқастарда аурудың және өлімнің жоғары қаупі бар, әсіресе қатерлі ісіктің кейбір түрлеріне, әсіресе төменгі аяқтың ампутациясынан кейін және бүйрек алмастыру терапиясынан өткен науқастар үшін.
1.4 ICD-10 бойынша кодтау
E10.4 - неврологиялық асқынулары бар инсулинге тәуелді қант диабеті,
E10.5 - перифериялық қан айналымы бұзылған инсулинге тәуелді қант диабеті,
E10.6 - инсулинге тәуелді қант диабеті басқа көрсетілген асқынулармен;
E 10.7 - Инсулинге тәуелді қант диабеті көптеген асқынулармен,
E11.4 - неврологиялық асқынулары бар инсулинге тәуелді емес қант диабеті,
E11.5 - шеткергі қан айналымы бұзылыстары бар инсулинге тәуелді емес қант диабеті,
E11.6 - инсулинге тәуелді емес қант диабеті басқа көрсетілген асқынулармен;
E 11.7 - Инсулинге тәуелді емес қант диабеті көптеген асқынулармен,
E13.4 - неврологиялық асқынулары бар қант диабетінің басқа көрсетілген түрлері,
E13.5 - шеткергі қанайналымы бұзылған диабеттің басқа көрсетілген түрлері,
E13.6 - басқа көрсетілген асқынулармен бірге диабеттің басқа көрсетілген түрлері,
E13.7 - бірнеше асқынуы бар қант диабетінің басқа көрсетілген түрлері,
E14.4 - неврологиялық асқынулары бар анықталмаған қант диабеті,
E14.5 - перифериялық қанайналымы бұзылған диабетпен анықталмаған,
E14.6 - басқа көрсетілген асқынулармен бірге анықталмаған қант диабеті,
E14.7 - бірнеше асқынулармен анықталмаған қант диабеті.
1.5 Жіктеу
Төмендегі талаптарға жауап беретін қант диабетіндегі аяқтың зақымдануының классификациясын қолдану ұсынылады: қолдану оңай, науқасты объективті зерттеу негізінде репродукцияланатын зақымдану түрін ажыратуға мүмкіндік береді.
Қазіргі уақытта диабеттік аяқ синдромының бірқатар жіктеуіші ұсынылды, олар диабеттің бұл асқынуының дамуының негізгі патогенетикалық механизмдері туралы түсінікке негізделген, перифериялық жүйке жүйесіне зақым келтірудің ауырлық дәрежесін, перифериялық артериалды төсек, жараның ақауы мен инфекциялық процестің ауырлығын ескере отырып.
Диабеттік аяқтарды зерттеу тобы ұсынған және 2015 жылғы диабеттік аяқ туралы консенсуспен бекітілген жіктеу қант диабетімен ауыратын науқастардың жарақаттарының патогенезін түсінуге негізделген. Оның айтуынша, диабеттік аяқ синдромының келесі клиникалық формалары бөлінген:
- SDS невропатиялық нысаны
- ВДС ишемиялық формасы
- Нейрохимиялық формасы
Ойық жара ақауының тереңдігіне сәйкес зақымдануды 5 градусқа бөлуге болады (Вагнер классификациясы):
0 дәреже - бұзылмаған тері
I дәреже - беткі жара (процесс эпидермисті, дермияны ұстайды)
II дәреже - инфекциялық процесс теріні, тері астындағы тіндерді, бұлшықеттерді ұстайды
III дәреже - терең жара, абсцесс, остеомиелит, септикалық артрит
IV дәреже - құрғақ / дымқыл гангрена: аяқтың жекелеген бөліктерінің барлық тері қабаттарының некрозы (мысалы, саусақтың / саусақтың бөлігі)
V дәреже - аяқтың / аяқтың барлық бөлігінің құрғақ / дымқыл гангренасы
Қазіргі клиникалық тәжірибеде қолданылатын SDS кейбір жіктеуіш ойық жарасын сипаттайтын бірнеше параметрлерді ескереді.
Техас университетінің (TU) жіктелуі асқазан жарасының тереңдігін (дәрежесін), инфекция дәрежесін, қан ағымының (сатысының) төмендеуі мен болуын анықтауға негізделген (1 кесте).
№ 1 кесте. Техас университетінің ҚСЖ-де асқазан жарасының жіктелуі
Дәрежесі
0
Мен
II
III
Толық эпителизация сатысындағы немесе кейінгі жаралар
Үстіңгі жаралар сіңірлерді, буындардың немесе сүйектердің қатысуынсыз
Жаралар, қозғыш сіңірлер немесе капсула буындары
Сүйектердің немесе буындардың жаралары
Инфекция белгілері бар толық эпителизация сатысындағы немесе одан кейінгі жаралар
Инфекция белгілері бар сіңірлерді, буындардың капсулаларын немесе сүйектерінсіз беткі жаралар
Инфекция белгілері бар сіңірлер немесе буындардың капсуласымен жаралар
Инфекция белгілері бар сүйектермен немесе буындармен жаралар
Аяқ ишемиясы фонында толық эпителизация сатысындағы немесе кейінгі жаралар
Аяқ ишемиясы фонында сіңірлерді, буындардың немесе сүйектердің қатысуынсыз үстірт жаралар
Аяқ ишемиясы фонындағы жаралар, қозғыш сіңірлер немесе буындардың капсуласы
Аяқ ишемиясына қарсы сүйектер мен буындардың жаралары
Инфекция белгілері бар аяқ-қол ишемиясы фонында толық эпителизация сатысындағы немесе кейінгі жаралар.
Инфекция белгілері бар аяқ ишемиясы аясында сіңірлерді, буындардың немесе сүйектердің қатысуынсыз үстірт жаралар
Инфекция белгілері бар аяқ-қол ишемиясының фонындағы жаралар, қозғыш сіңірлер немесе буындардың капсуласы
Инфекция белгілері бар аяқ-қол ишемиясына қарсы сүйектермен немесе буындармен жаралар
2003 жылы ұсынылған PEDIS классификациясы (Перфузия, тереңдік, тереңдік, инфекция, сезім). және 2011 жылы қайта қаралғанда жұмсақ тіндердің зақымдану тереңдігі ғана ескерілмейді (бұрын жасалған жіктеулердегідей), сонымен қатар перифериялық қан ағымының жағдайы, иннервация және инфекция процесінің ауырлығы (кесте 2). Оның қолданылуы әртүрлі кезеңдегі диабеттік аяқ синдромы бар науқасты емдеумен айналысатын әртүрлі мамандықтағы дәрігерлердің жеңілісі туралы (хирургиялық және эндокринологиялық аурухана, клиника) толық ақпарат береді.
№ 2 кесте. PEDIS ойық жара ақауларының жіктелуі.
Қэрфузия - перфузия
Зардап шеккен аяқта PPS белгілері жоқ (1). Бола тұра:
планиальды және артқы сүйек артериясының пальпациясында пульсация
-ЦРО 2 (4)> 60 мм рт.ст.
Зардап шеккен аяқта (1) МЖӘ белгілері бар, бірақ маңызды ишемиялар жоқ.
- үзік-үзік сөйлеуге алаңдайды
- PLI (2) (3) 30 мм рт.ст.
- TSRO 2 (4) 30-60 мм рт.ст.
- инвазивті емес сынақтардағы басқа да өзгерістер
Төмендегі белгілерді қамтитын зақымдалған аяқтың сыни ишемиясы:
- білектің систолалық қысымы 2 (4) 2 (алғашқы өңдеуден кейін терінің бір шетінен екінші шетіне дейін өлшенеді)
Dэпт тереңдігі
Дермиді зақымдайтын беттік жаралар
Дерма мен тері асты құрылымдарын, соның ішінде фассияны, бұлшықеттерді және сіңірлерді зақымдайтын терең жара
Дерма, тері асты құрылымдары, сүйектер және / немесе буындарға терең жара
Менnfection - инфекциялар
Инфекция белгілері жоқ
Инфекциялық процесс теріні және тері астындағы тіндерді зақымдайды (терең құрылымдарсыз және процесті жалпылау белгілері болмаса). Келесі белгілердің кем дегенде 2-і болуы керек:
- жергілікті ісіну немесе индукция
жараның айналасындағы эритема> 0,5-2 см
- жергілікті тіндердің кернеуі немесе ауыруы
- жергілікті температураның жоғарылауы
Эритема> 2 см II өнерге қатысты белгілермен үйлеседі. немесе терінің және тері астындағы тіннен гөрі жұқпалы процесс, мысалы, абсцесс, остеомиелит, септикалық артрит, фазитит, процестің жалпылау белгілері жоқ.
аяқтау процесі жалпылау қатысуымен:
дене температурасы> 38 0 C
- жүрек соғу жиілігі (5)> минутына 90 соғу.
- NPV (6)> 20 мин.
10% жетілмеген жасушалар
Sқамтамасыз ету - сезімталдық
Анықталған зақымдалған аяқ-қолдағы қорғаныс сезімталдығының жоғалуы
- зерттелген 3 тармақтың 2-іне 10 г монофиламентті тигізу сезімі болмауы (диабеттік аяқ туралы халықаралық келісімнің практикалық нұсқаулығында сипатталғандай);
- жиілігі 128 Гц болатын баптау шанышқымен немесе биотезиометрмен тексергенде> 25 В бас бармасындағы діріл сезімталдығымен бас бармақта діріл сезімталдығының болмауы (жартылай сандық әдіс)
(1) PPS - перифериялық тамырлы патология
(2) PLI - брахио-білек көрсеткіші (зерттелетін артериядағы қан қысымы / бракиальды артериядағы қан қысымы)
(3) PPI - брахио-саусақ көрсеткіші (бас бармақ артерияларына артериялық қысым / бракиальды артериядағы артериялық қысым)
(4) TSRO2 - оттегінің транскетальды кернеуі
(5) Жүрек соғуы - жүрек соғу жиілігі
(6) NPV тыныс алу жиілігі
Кестеде келтірілген WIFI классификациясы (жаралар, ишемиялар, аяқ инфекциясы) жараның тереңдігін, перифериялық қанмен қамтамасыз ету күйін және инфекциялық процестің ауырлығын ескереді (кесте 3).
№ 3 кесте. WIFI классификациясы
Инфекцияның клиникалық белгілері
Дәрежесі (ауырлығы)
Инфекция белгілері немесе белгілері жоқ.
Егер аталған белгілердің екеуі байқалса, инфекция болады:
- жергілікті ісіну немесе инфильтрация
- эритема> жараның айналасында 0,5 - 2 см
- жергілікті шиеленіс немесе ауру
- жергілікті гипертермия
- іріңді разряд
Жергілікті инфекция гиперемия> 2 см немесе тері мен тері астындағы тіндерге қарағанда тереңірек құрылымдар (абсцесс, остеомиелит, септикалық артрит, фасциит).
Қабынудың жүйелік белгілерінің болмауы
2 (орташа)
Жүйелік қабыну белгілері бар жергілікті инфекция (көрсетілген екі белгінің болуы немесе одан көп)
- дене температурасы> 380? C немесе 90 соққы / минут
- BH> 20 мин. немесе RASO2 12000 немесе 6 грамм тінге немесе? -Гемолитикалық стрептококктың анықталуы (дәлелдеу деңгейі 1В). Жарақат инфекциясының қоздырғышын анықтау жарадан алынған материалды бактериологиялық зерттеу арқылы жүзеге асырылады. Зерттеуге арналған материалды биопсия немесе жараның түбін куреттеу арқылы алуға болады. Бұрын тазартылған және жараның түбіндегі стерильді тұзды ерітіндімен жуылған жараның экссудатын немесе ластануын зерттеу аз ақпараттандырады.
% 11 2.4.2. Артериялық қан ағымының бұзылуын анықтау (төменгі аяқтың макроангиопатиясы)
- Аяқ ишемиясы диагностикасын ультрадыбыстық доплерография (Доплер ультрадыбысы) көмегімен, әдетте 0,9 асатын білек-брахиальды индекс (LPI) анықталады. LPI> 1.3 артериялық қабырғаның қаттылығын көрсетеді. 47, 48, 49, 50
Ұсыныс I класы (дәлелдемелер деңгейі A)
- Цифрлы артериядағы қан қысымын өлшеу арқылы (саусақ-брахиальды индексінің мәні, IPI) немесе транскетальды оксиметрия мәліметтерімен (TcpO2> 40 мм рт.ст.) ABI> 1.2 пациенттерінде артериялық қан ағымының күйін растау ұсынылады. 47, 48, 49, 50
Ұсыныс I класы (дәлелдемелер деңгейі A)
- Қант диабетімен ауыратын науқастарда аяқ-қол ишемиясының ауырлығын растау үшін транскетикалық оксиметрияны қолдану ұсынылады.
I сынып бойынша ұсыныстар (дәлелдемелер деңгейі В)
Пікірлер:Тері астындағы оксиметрия SAD клиникалық белгілері бар пациенттерде аяқ-ишемияның ауырлығын, жараны емдеудің болжамын, консервативті емнің тиімділігі мен реваскуляризация нәтижелерін, аяқ-қолды ампутация деңгейін анықтауға мүмкіндік береді. Артерияларды ультрадыбыстық дуплексті сканерлеу артериялық окклюзияны растайды, оның анатомиялық локализациясы мен дәрежесін ашады.
- Төменгі белгілердің кем дегенде біреуіне сүйене отырып, төменгі аяқ-қолдың ишемиялық диагнозын қою ұсынылады:
1) тыныштықтағы тұрақты ишемиялық ауырсыну, екі аптадан астам уақытқа тұрақты анальгезия қажет;
2) тибиальды артериялардағы систолалық қысым фонында саусақтардың немесе аяқтардың жаралары немесе гангренасы бар ма? 50 мм рт.ст. немесе саусақ қысымы? 30 мм рт.ст.
I ұсыныс класы (дәлелдемелер деңгейі) 11%
2.4.3. Сүйектің зақымдануын диагностикалау
- Екі проекциядағы аяқтар мен білек буындарының рентгенографиясы диабеттік аяқ синдромы бар науқастарға ұсынылады. 9, 10, 38, 45
I ұсыныс класы (дәлелдеу деңгейі B)
Пікірлер:Рентгенография сүйектер мен буындардың жағдайын бағалаудың негізгі әдісі болып табылады, бұл остеолиздің ошақтарын анықтауға мүмкіндік береді (остеомиелит).
- Аяқтар мен білектердің MSCT ұзақ мерзімді емделмейтін жаралар ақаулары бар және диабеттік остеоартропатиясы бар науқастарға ұсынылады. 9, 10, 38, 45
I ұсыныс класы (дәлелдеу деңгейі B)
Пікірлер:Мультиспиральды компьютерлік томография хирургиялық араласу көлемін жоспарлау кезінде остеомиелит фокусының локализациясын және мөлшерін анықтауға мүмкіндік береді.
4. Оңалту
- Аяқтың ақауларын емдегеннен кейін диабеттік аяқ синдромы бар барлық пациенттердің ортопедіне міндетті түрде кеңес беру ұсынылады. 9, 10, 43, 53
Ұсыныс I класы (дәлелдеу деңгейі B)
Пікірлер:Қант диабеті бар адамдарда жараларды емдегеннен кейін жаралардың қайталануын болдырмау үшін науқасты ортопедтің жеке-жеке ортопедиялық көмекті (терапевтік аяқ киім, RPI, сплит немесе ортопедия өндірісі, жеке ортопедиялық аяқ киімді тігуі) таңдау үшін тексеруі керек.
- Науқастарға және олардың отбасыларына аяқты күту ережелерімен, жарақаты болған жағдайда, зақымдалған аяқ-қолды таңу және теріні күту ережелерімен таныстыру ұсынылады. 15, 35, 47
Ұсыныс I класы (дәлелдеу деңгейі B)
Пікірлер:Диабеттік аяқ синдромы бар пациенттерде трофикалық жаралардың қайталануының және аяқ-қолдың ампутациясының алдын алудың қажетті шарты науқастардың осы санатына ұзақ мерзімді бақылауды ұйымдастыруда сабақтастық пен көп салалы көзқарасты қамтамасыз ету болып табылады.
Алдын-алу рөлі жара ақаулары бар және / немесе олардың даму қаупі жоғары пациенттерді, сонымен қатар (қажет болған жағдайда) олардың туыстары мен достарын, аяқты күту ережелерін (дәлелдеу деңгейі 2С) ойнайды. Тренингтің мақсаты - күнделікті аяқ күтімінде науқастың дұрыс мінез-құлқын қалыптастыру және дәрігер тағайындаған терапияға деген көзқарасты арттыру. Ересектер тобына, әсіресе көру қабілеті бұзылған адамдарға ерекше назар аудару керек. Әдетте, олар аяғын өз бетімен ұстай алмайды және сырттан кәсіби көмекке жүгінеді.
Есте сақтау керек, кез-келген жастағы науқастарда төменгі аяқтың трофикалық жаралары топта жаттықтырылмайды. Олармен сабақ тек жеке өткізіледі.
- Қант диабетімен ауыратын науқастарға арнайы ортопедиялық аяқ киімді үнемі киіп жүру аяқтың трофикалық жарасының даму қаупі жоғары барлық пациенттерге (ауыр артерия жеткіліксіздігі, ауыр нейропатия, аяқтың жаралары және анамнезде ампутация), аяқтың ішінде ампутациясы бар науқастарға, күрделі ортопедиялық аяқ киімге ұсынылады. 9, 10, 17, 27, 53
Ұсыныс I класы (дәлелдеу деңгейі B)
Пікірлер:Күрделі ортопедиялық аяқ киімнің тағайындалуы - бұл диабеттік остеоартропатияның созылмалы кезеңі, жеткілікті көлемді ампутация (аяқ, бірнеше саусақтар). Шығарылған ортопедиялық аяқ киімнің жарамдылығын емдеуші дәрігер (эндокринолог, хирург, диабеттік аяқтар кабинетінің маманы) үнемі бағалап отыруы керек және жылына кемінде 1 рет өзгеруі керек.
5. Алдын алу және бақылау
Төменгі аяқтардағы жаралардың қайталану жиілігі пациенттің (немесе оның туыстарының) аяқтарын күнделікті тексеріп, аяқтарды күту ережелерін сақтау арқылы азаяды. Диабеттік аяқтың шкафында арнайы оқытылған мейірбике жүргізуі керек кәсіби педиатриялық көмек процедуралары маңызды рөл атқарады.
- Келесі профилактикалық шаралардың тізімі ұсынылады:
- аяқтың жарасына қаупі жоғары пациенттерді анықтау,
- үнемі жарақаттану қаупі бар пациенттерді қарау және қарау,
- пациенттерді, олардың отбасы мүшелерін және медициналық қызметкерлерді аяқты күту ережелеріне үйрету,
- тиісті аяқ киімдерді таңдау немесе өндіру,
ойық жара ақауларының тікелей себебі болып табылмайтын, бірақ СДС дамуына ықпал ететін қатар жүретін патологияны емдеу (мысалы, артериялық гипертензияны бақылау, дислипидемия). 1, 2, 15, 16, 53
I ұсыныс класы (дәлелдеу деңгейі B)
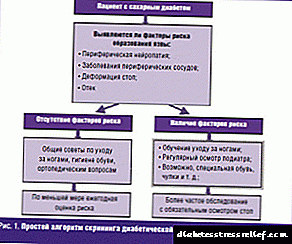
- Қант диабетімен ауыратын барлық пациенттерге скринингтік тексеруден өту кезінде перифериялық қан ағымының бұзылыстары мен иннервацияны дер кезінде анықтау ұсынылады. Төменгі аяқтың созылмалы жараларын дамытудың жоғары қаупі - жаралары мен ампутациялары бар науқастарда (әсіресе аяқтың ішінде).
Ұсыныс I класы (дәлелдеу деңгейі B)
Пікірлер:Сараптама нәтижелері бойынша науқасты қауіптің белгілі бір санатына жатқызуға болады. Өз кезегінде, анықталған қауіптің дәрежесі (немесе санаты) барудың тиісті көптігін болжайды (кесте 5).
№ 5 кесте. SDS дамуының қауіптілік санатына байланысты диабеттік аяқтың кеңсесіне барудың көптігі
сезімталдықтың бұзылуы бар
6 айда 1 рет
негізгі қан ағымының және / немесе деформациясының бұзылу белгілерімен бірге сезімталдықтың бұзылуы байқалады
3 айда 1 рет
жаралар мен ампутация тарихы
- әр 1-3 айда
6. Аурудың барысы мен нәтижесіне әсер ететін қосымша ақпарат
Диабеттік остеоартропатия, қорытынды
6.1.1. Анықтама
Диабеттік остеоартропатия (DOAP), нейроартропатия немесе Шаркоттың аяғы - невропатия аясында аяқтың бір немесе бірнеше буындарының ауыртпалықсыз, үдемелі бұзылуы. Мотор талшықтарының демиелинациясы нәтижесінде аяқтың байламды аппаратының әлсіздігі дамиды, бұл бірлескен тұрақсыздыққа әкеледі. Вегетативті нейропатия тамыр қабырғасының денервациясына және соның салдарынан артериовенозды шунттардың дамуына және нәтижесінде қан ағымының жоғарылауына әкеледі, бұл сүйектердің резорбциясы мен остеопенияны белсендіруге әкеледі. Сүйек тек тығыздықты ғана емес, серпімділікті де жоғалтады, бұл аяқтың қаңқасын жарақатқа аз төзімді етеді. Әдетте, DAP қоздырғышы - пациент байқамайтын шамалы механикалық зақым. Шамалы сыртқы күш сүйектердің сынуына, буындардың сублюкцияларына және дислокациясына әкеледі. Жағдай қорғаныш ауырсынуға сезімталдықтың болмауымен күрделене түседі. Науқас зақымдалған аяққа сүйенуді жалғастырады, бұл процесске жаңа сүйектер мен буындардың тартылуына әкеледі. Остеохондральды бөліну және буындардың қатты бұзылуы дамиды. Ауыр жағдайларда, аяқ ампутацияны қажет етуі мүмкін тірек функциясын толығымен жоғалтуы мүмкін. Жарақаттан басқа, невропатия фонында пайда болатын аяқтың остеоартикулярлық аппаратындағы кез-келген қабыну процесі (мысалы, бұрыннан келе жатқан сүйектің остеомиелитімен асқынған ұзақ уақыттық трофикалық жара) қабыну кезінде қан ағымының жоғарылауына байланысты DAP дамуына әкелуі мүмкін.
6.1.2 Этиология және патогенез
6.1.3. Эпидемиология
6.1.4. ICD кодтау - 10
6.1.5. Жіктеу
Шаркоттың аяғының клиникалық көрінісінде өткір және созылмалы кезеңдер ерекшеленеді. Жедел кезең бар зақымға жауап ретінде қабыну процесінің басым болуымен сипатталады
Асқынудың өткір сатысында типтік шағым - аяқтың бір бөлігінің ісінуі. Кейде сұрақ қойылған кезде аяқтың ісінуі мен сыртқы травматикалық фактор арасындағы нақты байланысты байқауға болады, бірақ пациент көбінесе ісінудің пайда болуынан бұрын не айта алмайтындығын біледі.
Қарау кезінде зақымдалған аяқтың ісінуі және гипертермиясы анықталды. Гипертермия - деструктивті және қабыну процесінің белгісі. Әдетте, зардап шеккен аяқтың жергілікті температурасы контральді жаққа қарағанда 2-5 ° C жоғары болады. Аяқтың деформациясы процестің орны мен ұзақтығына байланысты. Сонымен, ерте кезеңдерде зақымданудың қай жерде болғанына қарамастан, аяқтың аздап ісігі және гипертермия анықталады. Аяқтың деформациясы және тән радиографиялық өзгерістер, әдетте, болмайды. Мұның салдары аяқтың деформациясына әкелетін қате немесе емдеудің кешігуі болуы мүмкін.
Кесте № 8. Клиникаға негізделген нейроэстеартропатияның жіктелуі, MRI / MSCT суреттері (E.A. Shantelau, G. Crutzner, 2014).
Орташа ауыр қабыну (ісіну, жергілікті гипертермия, кейде ауырсыну, жүру кезіндегі жарақаттану қаупі), айқын деформациялар жоқ
Міндетті: сүйек кемігі мен жұмсақ тіндердің ісінуі, кортикальды қабаттың бұзылуы жоқ.
Мүмкін: субкондралды трабекулярлы микрожарықтар, байламдар зақымдалуы.
Қатты қабыну (ісіну, жергілікті гипертермия, кейде ауырсыну, жүру кезінде жарақат алу қаупінің жоғарылауы), қатты деформация
Міндетті: кортикальды қабаттың, сүйек кемігінің және / немесе жұмсақ тіндердің ісінуінің бұзылуымен жарықтар.
Мүмкін: остеоартрит, кисталар, шеміршек зақымдалуы, остеохондроз, интраартикулярлық эффузия, буындарда сұйықтықтың жиналуы, сүйектің эрозиясы / некрозы, сүйектің лизисі, сүйектің бұзылуы мен фрагменті, буынның орналасуы / сублукциясы, буынның зақымдануы, теносиновит, сүйектің бөлінуі.
Қабыну белгілері жоқ, деформация жоқ
Өзгерістердің болмауы немесе аздап сүйек миының ісінуі, субкондральды склероз, сүйек кисталары, остеоартроз, байламның зақымдануы
Қабыну жоқ, тұрақты қатты деформация, анкилоз
Қалдық сүйектің ісінуі, кортикальды каллус, эффузия, субхондральды кисталар, буындардың жойылуы және орналасуы, фиброз, остеофиттердің түзілуі, сүйектердің қалпына келуі, шеміршек пен байламның бұзылуы, анкилоз, псевдоартроз.
6.2 Диагностика
6.2.3 Шағымдар мен медициналық анықтама
- DAP диагнозын клиникалық және аспаптық зерттеу негізінде тұжырымдау ұсынылады.
Ұсыныс I класы (дәлелдемелер деңгейі A)1,48,49
Пікірлер:DAPA диагнозы ауру тарихына, шағымдарға және клиникалық көрініске (гипертермия, деформация, зақымдалған аяқтың ісінуі), аспаптық және зертханалық зерттеу әдістерінің нәтижелері негізінде белгіленеді. Әдеттегі жағдайларда диагноз қою өте қарапайым.
6.2.4 Зертханалық әдістер
Қазіргі уақытта сүйек метаболизмінің арнайы маркерлері және остеоартропатияға тән зертханалық диагностикалық зерттеулер жоқ.
6.2.5 Аспаптық әдістер
- Аяқтар мен білектердің рентгенографиясы ADA-ға күдік бар барлық пациенттерге ұсынылады.
Ұсыныс I класы (дәлелдемелер деңгейі A)9, 10, 38, 45
- Диабеттік остеоартропатияның өткір сатысын тексеру үшін аяқ пен білек буынының МРТ ұсынылады.
Ұсыныс I класы (дәлелдеу деңгейі B)9, 10, 38, 45
Пікірлер:Шаркоттың аяғын аспаптық диагностикалаудың негізгі әдісі - рентгенография. Бұл жағдайда зақымға жауап ретінде пайда болатын гипертрофиялық немесе атрофиялық өзгерістер рентгенограммада көрінеді. Әдеттегі жағдайларда, DOAP созылмалы сатысында диагноз қою үшін басқа қосымша аспаптық зерттеу әдістері қажет емес. Негізгі қиындықтар асқынулардың өткір сатысын диагностикалау кезінде пайда болады, әдеттегі клиникалық көрініс болған кезде, радиографиялық өзгерістер болмаған кезде, сондай-ақ Чаркоттың табаны мен остеомиелитінің дифференциалды диагнозында. Осыған байланысты клиникалық көрініс болған кезде рентгенограммада өзгерістердің болмауы (ісіну, гипертермия, аяқтың деформациясы) нейроэстеоартропатияның болмауын білдірмейді..
Клиникалық және рентгенологиялық суреттер арасындағы сәйкессіздік асқынулар дамуының ерте кезеңдерінде жиі байқалады («бастапқы кезең», «0 кезең»). Мұндай жағдайда мұқият жиналған медициналық тарих, неврологиялық сынақтармен клиникалық тексеру және негізгі қан ағымын бағалау Чаркоттың аяғын диагностикалаудың жоғары деңгейіне көмектеседі.
- Аяқтардың магниттік-резонанстық бейнесі (МРТ) нейроэстеоартропатияны аспаптық растау үшін ұсынылады.
II ұсыным класы (дәлелдеу деңгейі B)9, 10, 38, 45
6.2.3 Басқа диагностика
- DAPA және остеомиелиттің дифференциалды диагнозы кезінде фистулографияны және / немесе мультиспиральды компьютерлік томографияны жүргізу ұсынылады.
II ұсыным класы (дәлелдеу деңгейі B)9, 10, 38, 45
Пікірлер:Тамырлы ойық жарасы бар остеоартропатия болған жағдайда, Шаркот табанының өткір сатысы мен остеомиелит арасында дифференциалды диагноз қою керек. Бұл антибиотикалық терапияны тағайындау және хирургиялық түзету тактикасын таңдау үшін маңызды. Диагностикалық іздестіру үшін қосымша тексеру әдістері (фистулография, мультипиральды компьютерлік томография) көрсетілген. Позитронды-эмиссиялық томографияның және компьютерлік томографияның (ПЭТ / КТ) үйлесуі процестің алғашқы сатыларында локализацияны жоғары дәлдікпен анықтауға, дамудың кезеңдерін бақылауға және асқыну барысын бақылау үшін метаболикалық белсенділікті сандық бағалауға мүмкіндік береді.
6.3 Емдеу
6.3.1. Консервативті емдеу
- ДОАП жедел сатысы бар барлық науқастарда зардап шеккен аяқ-қолды жеке түсіру таңғышын (IRP, TSS) немесе ортозды қолдану арқылы босату ұсынылады.
Ұсыныс I класы (дәлелдеу деңгейі B)3, 27, 46
Пікірлер:DOAP үшін емдік шаралар кешені асқыну кезеңімен анықталады. Емдеудің негізгі мақсаты өткір процестің кезеңі аяқтың остеоартикулярлық аппаратындағы деструктивті процестердің дамуын тоқтату, аяқтың одан әрі деформациясы мен жарақаттарының дамуына жол бермейді. Осы мақсатқа жету үшін зақымдалған аяқ-қолды максималды түсіру әдістері қолданылады - жеке түсіру таңу (IRP) немесе ортопедиялық аппарат (ортопед) қолдану. Аяқ иммобилизациясын мүмкіндігінше ертерек бастау керек. Шаркот табанының өткір сатысына сәйкес келетін клиникалық көрініс болған кезде (ісіну, аяқтың гипертермиясы) және аспаптық растама (рентген теріс кезең, МРТ мүмкін еместігі) болған жағдайда емдеу тактикасы остеоартропатия диагнозымен бірдей болуы керек.
Шаркоттың аяқына алынбайтын IRP опциясын қолдануға қатысты салыстырмалы түрде қарсы болып табылады, бұл күнделікті бақылауды және киімді өзгертуді қажет ететін асқазан жарасының болуы. IRP қолдану үшін абсолютті қарсы көрсеткіш (алынбайтын және алынбайтын нұсқалар) міндетті хирургиялық емдеуді қажет ететін кең іріңді-деструктивті процестің болуы.
- Нейростеоартропатияның жедел сатысы созылмалы кезеңге өтпестен бұрын IRP қолдану ұсынылады. Орташа алғанда, иммобилизацияның ұзақтығы 4-8 айды құрайды. Бұл кезең процестің локализациясына және көлеміне байланысты.
II ұсыным класы (дәлелдеу деңгейі B)3, 27,28 46
Қазіргі уақытта нейроостеартропатияны (бисфосфонаттар, кальцитонин) емдеу үшін препараттарды қолданудың тиімді дәлелдері жоқ. Сонымен қатар, бисфосфонаттар бүйректің азотты шығару функциясы бұзылған жағдайда қарсы болады, ол ұзақ мерзімді және нашар басқарылатын диабетпен ауыратын науқастарда жиі кездеседі.
- Күрделі ортопедиялық аяқ киімді үнемі кию DAP созылмалы сатысы бар науқастарға ұсынылады.
II ұсыным класы (дәлелдеу деңгейі B)
Пікірлер:Шоғырландыру сатысында (созылмалы кезең) емдеу-профилактикалық іс-шаралардың мақсаты - аяқтың жарақаттануын, жаңа сынықтарды және тамырлы ойық жаралы ақаулардың алдын алу. Бұл кезеңде аяқтың максималды тұрақты иммобилизациясының қажеті жоқ. IRP жойылғаннан кейін мотор режимін біртіндеп кеңейту ұсынылады. Табанды бекіту мен түсірудің аралық әдістері ретінде сіз алынатын IRP-ді күні бойы қолдануға болмайды, сонымен қатар ортопедиялық құрылғыларды қолдануға болады. Аяқ киімді таңдау созылмалы кезеңдегі іргелі маңыздылық болып табылады. Аяқ киімге қойылатын талаптар зақымдану түріне және аяқтың деформациясына байланысты. Егер аяқтың деформациясы ең аз болса, қант диабетімен ауыратын науқастарға үнемі профилактикалық аяқ киімді кию жеткілікті. Егер аяқтың белгілі бір деформациясы немесе «аяқтың тербелісі» түрінің деформациясы пайда болса, онда ортопедиялық кеңес алу және күрделі ортопедиялық аяқ киім жасау қажет.
6.3.2 Хирургиялық емдеу
- Хирургиялық түзету араласу мәселесін шешу үшін ортопедиялық хирургтың кеңесі DAP-тің әсерінен аяқ-қолының ауыр деформациясы бар барлық пациенттерге ұсынылды.
II ұсынымдардың класы (дәлелдеу деңгейі C)29.
Пікірлер:Жақында Шаркот табанының реконструктивті хирургиясы кеңінен таралды. Аяқтағы хирургиялық араласудың негізгі көрсеткіші бұл емдеудің консервативті әдістерінің тиімсіздігі, бұл қайталанатын плантациялық ойық жара ақауларымен және / немесе жүру кезінде аяқтың тұрақтылығын сақтай алмауымен көрінеді. Хирургия тапсырмаға нақты сәйкес келуі керек. Егер білек немесе басқа буындарда тұрақсыздық басым болса, артрозды ішкі қатты бекітілу қолданылады. Ойық жара ақауларының қайталануы жағдайында экзостэктомия жасалады, содан кейін жараны хирургиялық жолмен емдейді. Егер асқазанның ойық жарасы остеомиелитпен асқынса, антимикробтық терапия, экзостэктомия және жараны хирургиялық емдеу жүргізіледі. Көбінесе Ахиллес сіңірінің қысқаруы байқалады, бұл аяқтың қосымша деформациясына және алдыңғы аяққа жүктеме қысымының жоғарылауына әкеледі. Мұндай науқастарға Ахиллес сіңірін ұзарту үшін операция жасалады.
Операциядан кейінгі кезеңдегі терапиялық тактика Шаркот табанының өткір сатысы бар науқасты басқаруға толығымен сәйкес келеді: иммобилизация, оның ішінде IRP өндірісі, сауығудан кейін мотор режимінің кеңеюі.
Аяқ диабеттік синдром дегеніміз не
Егер сіз, сіздің сүйікті адамыңыз, «диабет» диагнозын естіген болсаңыз, үмітсіздік жасамаңыз. Бұл аурумен адамдар көптеген жылдар бойы және ондаған жылдар бойы өмір сүреді. Бірақ сіз дәрігердің барлық ұсыныстарын орындауыңыз керек, қандағы қант мөлшерін бақылап, денсаулығыңызға мұқият назар аударыңыз. Әрине, сіз «басыңызды құмға көммеу» керек: егер сіз шындыққа объективті, сыни көзқараспен қарайтын болсаңыз, сізді не күтіп тұрғанын түсіне аласыз. «Алдын ала ескертілген адам қарулы» деген сөзді есіңізде ме?
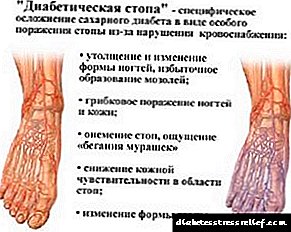
Диабеттік аяқ - диабетпен ауыратын науқастардағы аяқтың патологиялық жағдайы, бұл перифериялық нервтердің, қан тамырларының өзгеруімен жүреді, әртүрлі зақымданулармен бірге жүреді (трофикалық жаралардан, іріңді некротикалық процестерден бастап және сүйек-артикулярлық деформациялармен аяқталатын) тері жамылғылары, буындар мен сүйектер. Аурудың бұл анықтамасы 1987 жылы ДДҰ Женева симпозиумында берілген.
Асқынулардың қаупі диабеттің түрімен емес, оның ұзақтығымен анықталатындығын ескерген жөн. ДДҰ мәліметтері бойынша, бес жылдық тәжірибесі бар диабетиктердің шамамен он бес пайызы SDS-мен ауырады. Егер «тәжірибе» 15-20 жыл болса, онда бұл асқынуды болдырмау мүмкін емес - мұндай пациенттердің 90% -ында аяқтарында флегмон, ойық жара және абсцесс болады.
Синдромның себептері
Егер сіз диабеттік аяқ сияқты маңызды проблемаға тап болсаңыз, асқынудың себептерін мүмкіндігінше тез анықтау керек. Оларды жою арқылы ғана сіз аурудың жеңілетінін немесе кем дегенде оның ағымын баяулататынын күтуге болады, ал аяқтың терісіне зақым келтіруге болады.
Жоғарыда айтылғандай, қант диабетіндегі аяқтың зақымдануы өте жиі кездесетін құбылыс. Асқынудың дамуына түрлі себептер себеп болуы мүмкін:
- вегетативті және перифериялық сенсорлық нейропатия (диабетиктер бұл аурудан жиі зардап шегеді),
- аяқтың созылмалы артериялық жеткіліксіздігі, бұл атеросклерозбен жиі жүреді;
- аяқтың деформациясы,
- түрлі аяғындағы жарақаттар
- кесу және / немесе жаралардың тарихы,
- әлеуметтік-психологиялық себептер (қауіпті жағдайда - егде жастағы науқастар),
- кейбір нәсілдерге жататын,
- ыңғайсыз, сүртетін аяқ киім,
- қант диабетінің ұзақ тәжірибесі.
Аурудың даму механизміне елеулі әсер етеді:
- перифериялық нейропатия,
- науқастың аяқтарының қан тамырларының зақымдануы,
- қайталама инфекция
- кіші нервтердің зақымдануы аясында остеоартропатия (артикулярлы зақымданулар).
Қандай нақты себепке байланысты VDS туындағанына байланысты аяқ тінінде әртүрлі өзгерістер болады. Дәл осы фактор басқалармен үйлесімде (тіндердің өзгеру сипаты мен тереңдігі) емдеу әдістерін, адамның әрі қарайғы мінез-құлқын анықтайды.
Диабеттік аяқ синдромының түрлері
Қазіргі медицинада аяқтың зақымдануының классификациясы бірнеше нысандармен ұсынылатындығын ескеріңіз (әлемдік медициналық қоғамдастықтың идеяларына сәйкес):
- аяқтың тамырларында қанмен қамтамасыз етудің бұзылуымен сипатталатын ишемиялық формула,
- невропатиялық (остеоартропатиямен де, онсыз) түрінде болады. Нейрондық тіндерге сүйекпен немесе бөлек әсер етуі мүмкін,
- нейрохимиялық (екі форманың белгілерін біріктіреді).
Емдеуді тағайындаудан бұрын дәрігер форманы анықтауы керек - ол үшін сараптама жасалып, сынақтар тағайындалады.

Емдеу тактикасын анықтау үшін дәрігерге қажет қосымша жіктеулер бар:
- жүйелеу, жараның пайда болу қаупін, ампутация қажеттілігін бағалау,
- асқазан жарасының дәрежесі мен сатысын ескере отырып, диабеттік жаралар жүйесі.
Алдымен диабеттік табанның сыртқы белгілері анықталады, содан кейін диабетик ішкі тіндердегі, сүйектердегі өзгерістерді анықтау үшін аяқтың MRS немесе рентгенге жіберіледі. Егер пациенттің аяғында жарасы болса, маман бактериялардың түрін анықтап, тиімді антибиотикалық терапияны тағайындау үшін маманға жағып, зертханаға жібереді.
Әрі қарай, кезең Вагнер классификациясы негізінде анықталады (нөлден бесіншіге дейін) және емдеу тағайындалады.
Кезең диабеттік аяқ
Қант диабетіндегі аяқтың зақымдануы - бұл өте тез дамитын асқыну. Мәселе сонымен қатар кейде аяқтар өздерінің сезімталдығын жоғалтуында (сенсорлық нейропатия) пайда болады - сіз күн сайын аяқтарды тексеріп отыруыңыз керек: егер алғашқы өзгерістерді байқасаңыз, дереу хирургпен немесе педиатрмен хабарласыңыз.
Дәрежеге, сатысына байланысты мамандар әртүрлі терапиялық және хирургиялық әдістерді ұсынады. Аурудың дамуын тезірек байқасаңыз, оның дамуын тоқтату оңай болатыны түсінікті.
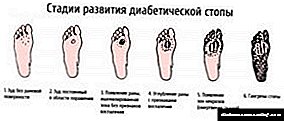
- Бұл кезеңде пациент терінің бозарғанын байқай алады, үлкен бұрыштарды көреді, аяқтың деформациясын анықтайды. Сізде бұл белгілер бар ма? Дәрігермен кеңесіңіз - қазір ауруды жою мүмкіндігі бұрынғыдан да жоғары.
- Егер сіз аяғыңызда жараны байқасаңыз - бұл бастапқы кезең (фотосуреттер біздің веб-сайтта ұсынылған). Дәрігерге жүгіру кеш емес.
- Ойық жара аяқтың ішіне еніп, бұлшықет тіндері мен сіңірлеріне әсер ете бастағанда, емдеудің ауыр екенін сенімді түрде айтуға болады.
- Үшінші кезеңде ойық жара сүйектің деформациясына әкеледі.
- Төртінші кезеңде гангрена дами бастайды. Шағын аумақ әлі күнге дейін жабылған, бірақ сенбеңіз - бұл ауру өте тез таралады.
- Соңында, бесінші кезең гангренаның локализациясымен сипатталады - аяқтың бәрі шіріп бастайды, егер ешқандай әрекет жасалмаса, аяқтың бүкіл аймағына қауіп төнеді.
Сіз фотосуреттерден аяқтың барлық сатыларда қалай көрінетінін көресіз - суреттер әртүрлі VDS түрлерін суреттейді. Біздің сайтта диабеттік аяқтың әртүрлі суреттері ұсынылған - бастапқы кезеңнен финалға дейін. Мұндай тіндердің ақауларын болдырмау үшін эндокринолог, педиатр және хирург үнемі қадағалап отыруы керек.
Белгілері және емі
Тағы бір проблеманы келесідей тұжырымдауға болады: көбінесе диабеттік аяқпен ауырған кезде симптомдар бұлыңғыр - төменгі аяқтардағы сезімталдықтың жоғалуы салдарынан диабетиктер жараларды, сызаттар мен аяқтарды байқамай қалуы мүмкін.
Аурудың даму қаупін азайтуды қалайсыз ба? Олардың аяқтарының күйін бақылау керек. Терінің қандай-да бір деформациясы туындаған жағдайда, кәсіпқойға (жалпы практика дәрігері, ортопед, мамандандырылған педиатр) хабарласу қажет. Бүгінгі таңда, қант диабетін, SDS-ті емдеудің нақты бекітілген стандарттары бар, сондықтан уақтылы емдеу аяқтың зақымдануынан толық емделудің жоғары деңгейіне үміттенуге мүмкіндік береді.
Диагностика
CDS алғашқы белгісінде сіз мамандандырылған дәрігермен кеңесуіңіз керек. Шығудың ең жақсы әдісі - педиатрға бару. Біреуі бар ма? Терапевтпен, эндокринологпен немесе хирургпен жазылыңыз.
Қарап отырған ауруханада Диабеттік фабриканың кабинеті болған кезде жақсы, егер сізде болмаса, үмітсіздік пен үрейден аулақ болыңыз: жоғарыда аталған бағыттардың кез келгенінде құзыретті дәрігер проблеманың шығу көзін анықтап, тиісті емді таңдау үшін тест тағайындайды.
Қалай болғанда да, маман жалпы клиникалық зерттеулер жүргізеді, жүйке жүйесін тексереді, аяқтардағы қан ағымын бағалайды, жараларды және зақымдалған аймақтарды рентгенге түсіреді. Барлық осы талдаулар мен зерттеулер дәрігерге сіздің жағдайыңызды толық білуге және тиісті терапияны тағайындауға мүмкіндік береді.
Бірнеше жыл бұрын «диабеттік аяқ» диагнозы үкім сияқты айтылды - әрдайым дерлік диабетиктің аяғындағы жара ампутациямен аяқталды. Бүгінде жағдай күрт өзгерді: егер пациент аяқтың жағдайын бақылап, барлық алдын-алу шараларын, дәрігердің нұсқауларын орындаса, қандағы қант деңгейін қадағаласа, онда болжам қолайлы. Аяқтардағы терінің күйін мұқият қадағалаңыз, жүгері мен жүгерінің, жаралардың пайда болуына жол бермеңіз. VDS алғашқы белгілерінде профильді дәрігердің кеңсесіне қараңыз, сонда сіз үлкен проблемалардан аулақ бола аласыз.
Аяқтарыңыздың күйіне дұрыс назар аудармай, ауруды әлі де емдеуге болатын сәтті жіберіп алуға болады. Нашар сценарий қалай дамуы мүмкін? Жүру кезінде науқас аздап жарақат алуы мүмкін (мысалы, аяқ киімді сүрту). Аяқтағы қан айналымының жеткіліксіздігі алдымен жұмсақ тіндерге, содан кейін сүйектерге әсер ететін жараның пайда болуына әкеледі. Инфекция өте тез таралады, сондықтан аяғын ампутациялауға тура келеді.
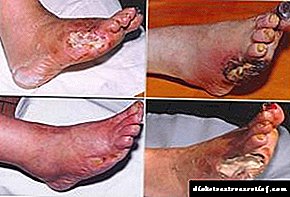
Ылғал гангрена
Диабеттік аяқтың гангренасы құрғақ немесе дымқыл болуы мүмкін. Егер құрғақ гангрена науқастың өміріне қауіп төндірмесе (әдетте ол аяқтың саусақтарына дейін созылып, косметикалық мақсатта жасалады), онда ылғал апатты салдарға әкеледі: аяқтың гангренасымен некроз денені уландыратын ыдырау өнімдерінің пайда болуымен жүреді, нәтижесінде қан улану пайда болады. бұл өлімге әкелуі мүмкін. Ылғал гангренаны емдеу зардап шеккен органның ампутациясын және антибиотикалық терапияны қамтиды. Әсіресе дамыған жағдайларда дәрігерлер аяғын ғана емес, аяқты тізе мен тіпті жамбас деңгейінде де кесуге мәжбүр.
Аяқтың диабеттік профилактикасы

Кез-келген ауруды емдеудің ең жақсы әдісі - алдын-алу. SDS ерекшелік емес. Егер сіз хирургтың кеңсесіне жиі барғыңыз келмесе, сақ болыңыз, қант диабеті кезінде аяқтың жарасын емдеудің не екенін ешқашан білмеуіңіз мүмкін.
Ең маңызды ереже - бұл сізде VDS даму қаупі бар-жоғын анықтау. Егер сізде нейропатия диагнозы қойылса, аяқтың тамырларының атеросклеротикалық зақымдануы байқалады, егер маман аяғындағы деструктивті өзгерістерді, қант диабетінен туындаған бүйрек проблемаларын анықтаса, көру қабілетінің төмендеуі немесе аяқ-қол ауруының тарихы болса, SDS алу қаупі бар, өкінішке орай.
Тек осы ақпаратты ескеріп, аурудың алдын алуға қатысыңыз. Маманға хабарласыңыз, ол сізге қандағы қантты бақылауға және бақылауға үйретеді (диеталар, инсулин, қантты төмендететін дәрілерді қолдану арқылы), оңтайлы физикалық белсенділігі бар бағдарламаларды таңдап, күннің режимін анықтайды. Күнделікті аяқ киімдерді таңдауға назар аудару керек - арнайы ортопедиялық шеберханада аяқ киімге тапсырыс берген жөн.
Диабеттік педикюр
Диабеттік табанға арналған педикюр тек бұтақтарсыз көрсетілген - кез-келген, тіпті кішкене кесулер апатты салдарға әкелуі мүмкін. Салон шебері сізге жасай алатын ең көп нәрсе - тырнақтарды (тырнақ файлы) қалыптастыру, тырнақ пластиналарын лакпен жабу, терінің өлі жерлерін, жүгеріні пумицамен немесе косметикалық файлмен алып тастау.
Диабетпен ауыратын адамға арналған аяқтар гигиенасының ерекшеліктері
Аяқтың терісі әрдайым таза және құрғақ күйде ұсталуы керек. Күн сайын аяқтарыңызды жуып, саусақтарыңыздың саңылауларына назар аударыңыз және оларды ванна сүлгімен абайлап сүртіңіз. Күн сайын шұлықтар мен шұлықтарды ауыстырыңыз, төменгі аяқтың температурасын бақылаңыз (қызып кетуден және гипотермиядан аулақ болыңыз). Уақытында жарықтар, сызаттар, кесулер немесе басқа да зақымдарды байқау үшін аяқтарды күн сайын тексеріп отыруға жалқау болмаңыз.
Емдеу әдістері
Маманға уақтылы жүгіну CDS дамуын тоқтатып қана қоймай, науқасты емдейді. Диабеттік табанды емдеудегі халықтық дәрі-дәрмектер көмектеспейді (олар тіпті зиян тигізуі мүмкін) - тек дұрыс жүргізілген дәрілік емдеу қалаған нәтижеге жетеді.
- Жуу, жақпа. Ерте кезеңдерде бинт пен жақпа көмектеседі: дәрігер өлі тіндерді алып тастайды, бұл инфекцияның таралуын болдырмайды, жараны тұзды немесе жұмсақ антисептиктермен жуады. Сондай-ақ, маман инфекцияның таралуын болдырмайтын антибиотиктерді тағайындайды - оларды ұзақ уақыт қабылдау керек.
- Хирургия Хирург әртүрлі хирургиялық шараларды ұсына алады: мысалы, жараны тазартумен бірге дренаж. Егер пациенттің әлсіз сүйектері болса, оларды алып тастау керек. Пластикалық хирургия мен маневр кейде көрсетіледі. Ең қауіпті жағдай, пациент кешігіп, аяғын сақтау мүмкін емес болған кезде, аяқтың ампутациясы көрсетіледі.
- Ілеспелі ауруларды емдеуде көрсетілген жеңілдік, сонымен қатар, ССЖ-ны жоюға үлкен үлес қосады. Мамандар бауыр ауруларын, қатерлі ісіктерді емдеуге ерекше назар аударады, сонымен бірге пациенттердегі дұрыс емес тамақтану мен депрессиялық жағдайларды түзету қажет - мұның бәрі ойық жаралардың емделу жылдамдығын төмендететін, гангрена қаупін арттыратын факторлар. Дәрігерлер есінде: терапия тиімді ғана емес, ыңғайлы болуы керек.
- Аяқтарды түсіру. Жараларға тұрақты қысым жараларды емдеуде қиындықтарға әкеледі. Өкінішке орай, көптеген диабетиктерде аяқ-қолдардың сезімталдығы төмендейді, сондықтан аяқтардағы жүктеме көбінесе талап етілетін шектеулерден асып түседі. Дәрігерлер пациенттің тұруға кететін уақытын азайтуға кеңес береді, сонымен қатар сыртқы аяқ киімнің алдын алуға тырысу керек.
- Қандағы қантты бақылау. Осы параметрдегі нормадан асып кету жараларды емдеу процесін бәсеңдетіп қана қоймайды, сонымен қатар жаңадан пайда болуын тудырады. Дәрігер инсулиннің дұрыс дозасын таңдап, қауіпсіз гипогликемиялық препараттарды тағайындайды.
Есіңізде болсын, SDS - бұл үмітсіздікке себеп емес. Ұсыныстарды орындаңыз, дәрігерге барыңыз, және бұл мақалада DS туралы жалғыз еске түсіру мүмкіндігі айтарлықтай артады.