Қант диабетімен ауыратындарға ортопедиялық аяқ киімнің сипаттамасы
Өндіріс бойынша ұсыныстар
қант диабетімен ауыратын науқастарға арналған
О.В. Удовиченко 1, В.Б. Бреговский6, Г.Ю. Волкова5, Г.Р. Галстян1, С.В. Горохов1, И.В. Гурьева2, Е.Ю. Комелягина3, С.Ю. Кораблин2, О.А. Левина2, Т.В. Гусов4, Б.Г. Спивак2
RAMS эндокринологиялық ғылыми-зерттеу орталығы, Денсаулық сақтау және әлеуметтік даму министрлігінің 2 Федералды медициналық-әлеуметтік сараптама бюросы, Мәскеу қаласы денсаулық сақтау департаментінің эндокринологиялық диспансері, 4 Мәскеу медициналық академиясы I.M. Сеченова, 5 «Ортомода» арнайы аяқ киімдерді жобалау орталығы, Мәскеу,
6 Қант диабеті бойынша аумақтық орталық, Санкт-Петербург
1-бөлім. Аяқ киімге қойылатын жалпы талаптар
Қант диабетіндегі (ДМ) төменгі аяқтың зақымдану формалары өте әр түрлі. Нақты науқастың сипаттамаларын қарастырудың болмауы ортопедиялық аяқ киімнің жиі пациенттерді де, дәрігерлерді де қанағаттандырмайтындығына әкеледі. Кез-келген аяқ киім, соның ішінде ортопедия, егер дұрыс өндірілмесе, диабетпен ауыратын науқастың аяғына зақым келтіруі мүмкін. Сондықтан өндірілетін аяқ киімнің сапасын және олардың пациенттің мәселелеріне сәйкестігін қатаң бақылау өте маңызды. Осыған байланысты әр түрлі эндокринологиялық және ортопедиялық профильдегі мекемелердің өкілдері қант диабетімен ауыратын науқастардағы әртүрлі клиникалық проблемаларды ескере отырып, ортопедиялық аяқ киімдерді жасау бойынша бірлескен ұсыныстар әзірледі.
Қазіргі кезеңде қант диабетімен ауыратын науқастарға арналған арнайы аяқ киім терапевтік агент ретінде қарастырылады (дәрі-дәрмекке ұқсас), оған дәлелді медицинада, оның ішінде рандомизацияланған бақылаулы сынақтарда сапа мен тиімділікті бағалаудың бірдей қатаң өлшемдерін қолдану қажет. K. Wfc ^ E. Cb1e1ai арнайы «диабеттік» аяқ киімнің әр моделі диабеттік жараның пайда болу қаупінің азаюын дәлелдеу үшін кездейсоқ сынақтарды қажет ететіндігін көрсетеді. Қант диабетіне арналған ортопедиялық аяқ киім туралы көптеген отандық және шетелдік зерттеулер жарияланды, бұл жұмыстар да осы ұсыныстардың негізін құрады.
Төменгі аяқтың күйінің ерекшеліктері
диабетпен ауыратын науқастарда
Қант диабетімен ауыратын барлық пациенттердің 5-10% -ында диабеттік аяқ синдромы дамиды, олардың негізгі көріністері емделмейтін жаралар (трофикалық жаралар), гангрена, ампутация. VTS қазіргі анықтамасы
«Неврологиялық бұзылуларға байланысты терең тіндердің инфекциясы, жарасы және / немесе жойылуы және әртүрлі ауырлықтағы төменгі аяқтың артерияларында қан ағымының төмендеуі» (Диабеттік аяқтағы халықаралық жұмыс тобы,). Жағдайы осы анықтамаға сәйкес келмейтін қант диабеті салдарынан төменгі аяқтың зақымдануы бар пациенттерге «қант диабеті үшін қауіпті топ» диагнозы немесе диабеттік нейропатия немесе төменгі аяқтың ангиопатиясы беріледі.
Нейропатия, ангиопатия және аяқтың деформациясы (соңғысы әрдайым қант диабетінен туындамайды) - бұл SDS дамуына әкелетін негізгі факторлар. Диабеттік нейропатия пациенттердің 30-60% -ында кездеседі, аяқтың сезімталдығын бұзады және терінің зақымдануын ауыртпалықсыз және анықталмаған етеді, ал аяқ киімді аяқ киімде қысу мүмкін емес. Ангиопатия пациенттердің 10-20% -ында кездеседі, бірақ ол тіпті кішкентай тері зақымдануларының емделуін айтарлықтай бұзады және олардың тіндік некрозға айналуына ықпал етеді. Деформациялар (Hallux valgus, метатарсальды сүйектердің бастарының пролапсы, саусақтар тәрізді коракоид және балғалар, сондай-ақ диабеттік остеоартрит салдарынан аяқтағы ампутацияның салдары және патологиялық жарықтар) аяққа жүктеменің едәуір қайта бөлінуіне, тым көп жүктеме аймағының пайда болуына, аяқ киімде аяқтың қысылуына, бұл аяқтың жұмсақ тіндерінің зақымдалуына және некрозына әкеледі.
Жоғары сапалы ортопедиялық аяқ киімнің VDS 9.18-i.e қаупін едәуір төмендететіні дәлелденді. осы мақсат үшін тағайындалған көптеген дәрілерге қарағанда тиімді профилактикалық әсерге ие. Аяқ киімнің өндірісінде аяқтың терісінің қант диабетімен ауырған сезімталдығын, сондай-ақ сезімталдықтың бұзылғанын еске түсіру керек, сондықтан науқас аяқ-киім қысылып немесе аяғына зақым келтірсе де ыңғайсыздықты сезінбейді. Науқастарға арналған аяқ киім
Қант диабетімен ауыратын жолдас басқа ауруларға қолданылатын ортопедиялық аяқ киімнен түбегейлі ерекшеленеді.
Қант диабеті бар науқастарға арналған ортопедиялық аяқ киімнің түрлері
Ортопедиялық аяқ киім деп аталады, оның дизайны белгілі бір аурулардағы аяқтың патологиялық өзгеруін ескере отырып жасалады. Қант диабетімен ауыратын науқастарға арналған барлық аяқ-киім технологиялық тұрғыдан күрделі болғанымен, клиникалық тұрғыдан мыналарды ажырату өте маңызды: а) дайын блокқа сәйкес жасалған ортопедиялық аяқ киім және б) жеке блок бойынша жасалған аяқ киім (осы пациентке, дайын блокқа немесе гипске өзгертілген) құйма / оның баламалары). Аяқ киімнің бұл түріне арналған терминология жоқ болғандықтан («күрделі» және «күрделі» терминдерінің технологиялық мағынасы бар), шетелдік терминдерге сәйкес келетін «аяқталған блоктағы аяқ киім» («аяқталған аяқ киім») және «жеке блоктағы аяқ киім» терминдерін қолданған жөн. «дайын емес аяқ киім» және «тапсырыс бойынша жасалған аяқ киім». Бірқатар мамандар аяқ-киім аяқталған блокқа «профилактикалық» шақыруды ұсынады (әсіресе пациенттердің қабылдауын жақсарту үшін), бірақ бұл пікір жалпы қабылданбайды.
Ортопедиялық аяқ киім мен ойықтар бір-бірімен тығыз байланысты болғандықтан, оларды бірге қарастырған жөн, бұл да осы ұсыныстар құрылымында көрінеді.
Аяқ киімнің жоғарыда көрсетілген түрлеріне нұсқау
«Аяқталған блоктағы аяқ киімге»: ауыр деформациясы жоқ аяқ + оның өлшемдері қолданыстағы блоктарға сәйкес келеді (олардың өлшемдері мен толықтығын ескере отырып).
«Жеке тұлғаға»: ауыр деформациялар + өлшемдері стандартты электродтарға сәйкес келмейді. Мысалдар ретінде, айтылады
формациялар (Hallux valgus III - IV ғасырлар және басқалар), диабеттік остеоартропатияға байланысты деформациялар («аяқтың шайқалуы» және т.б.), I немесе V саусақтың ампутациясы, бірнеше саусақтардың ампутациясы (кейбір сарапшылардың пікірінше, қатты деформациялар болмаған кезде « аяқталған блоктағы аяқ киім »(жеке-жеке дайындалған ішімен).
Төменгі аяқтың жай-күйіне байланысты (анамнездегі деформациялар, ишемиялар, невропатиялар, ойық жаралар мен ампутациялардың болуы) ортопедиялық өнімдерге 1,2,6,7,14 әртүрлі қажеттіліктері бар пациенттердің әртүрлі санаттары бөлінеді. Ортопедиялық аяқ киім мен ойықтардың түрі науқастың қай категорияға жататынына байланысты таңдалады. Көптеген ортопедиялық шеберханаларда диабеттік нейропатия мен ангиопатияның шектеулі диагностикалық мүмкіндіктерін ескере отырып, осы ұсыныстардағы осы категориялардың сипаттамасы жеңілдетілген түрде ұсынылған және негізінен аяқтың деформациялану деңгейіне негізделген (невропатия / ангиопатия туралы мәліметтер болмаған кезде пациент мұндай асқынуларға ұшырауы мүмкін деп санаған жөн).
1-санат (ВДС-тің төмен қаупі - барлық пациенттердің 50-60% -ы): аяқтары деформациясы жоқ. 1а - қалыпты сезімталдықпен, 16 - бұзылған сезімталдықпен. Олар (1а) дайын аяқ киімді кәдімгі дүкеннен сатып ала алады, бірақ аяқ киімді таңдауда белгілі бір ережелерді сақтай алады немесе (16) оларға әдеттегі соққыны сіңдіретін «аяқ киім» керек.
2-категория (SDS-тің орташа қаупі - барлық науқастардың 15-20%): орташа деформациялар (Hallux valgus I-II дәрежелі, орташа анықталған коракоидты және балғалы саусақтар, жалпақ аяқ, метатаральды сүйектердің бастың жұмсақ пролапсы және т.б.) 1. Оларға «дайын блоктағы аяқ киім» қажет (әдетте қосымша тереңдік), жеке-жеке жасалынған ішкі қабаты бар.
3-санат (SDS-тің жоғары қаупі - пациенттердің 10-15%): ауыр деформациялар, тері асты аймағының өзгеруі, трофикалық жаралар (жүру кезінде аяқтың шамадан тыс жүктелуіне байланысты), аяқтағы ампутация. Оларға «жеке аяқ киім» керек, олар үшін жеке-жеке дайындалған.
4 санат (пациенттердің 5-7%): тексеру кезінде трофикалық жаралар мен жаралар. Ортопедиялық аяқ-киімдер тиімсіз, жараларды емдеуге дейін түсіру құрылғылары («жарты аяқ», Total Contact Cast (TCC)) қажет, болашақта - 2 немесе 3 санаттағы ортопедиялық аяқ киім.
1 Бұл жерде деформацияны «модерациялау» критерийі барлық аяқ өлшемдерінің қолданыстағы электродтарға сәйкестігі болып табылады.
Ауыр сенсорлық бұзылулар және жоғары қозғалтқыш белсенділігі (сонымен қатар өндірілген аяқ киімнің тиімсіздігі белгілері) науқасты жиі жоғары санатқа жатқызуды талап етеді.
Ортопедиялық аяқ киім / ойықтардың әсер ету механизмдері
Қант диабеті бар науқастардағы ортопедиялық аяқ киімнің міндеттері
• Негізгі міндет: плантациялық беткейдің бітелген учаскелеріне қысым түсіруді азайту (алдын-ала жараланған өзгерістер болуы мүмкін). Дәл осы тапсырма үшін ортопедиялық аяқ киім мен ойықтардың арнайы дизайны қажет. Қалған міндеттерді жоғары сапалы ортопедиялық аяқ киіммен шешуге болады.
• Көлденең үйкелісті болдырмаңыз (ығысу күштері), аяқтың терісін сүртпеңіз. Қант диабетінде сезімталдық жиі бұзылады, тері әлсіз. Сондықтан серуендеу кезінде көлденең үйкеліс көбінесе диабеттік жараның дамуына себеп болады.
• Деформациялармен де аяқты қыспаңыз (көбінесе бұл Hallux valgus), қатты шетінен зақым келтірмеңіз.
• Аяқты алдыңғы және басқа соққылардан қорғаңыз (күнделікті тәжірибеде мұндай соққылар ВТС дамуына өте сирек әкеледі).
• Таза механикалық қасиеттерден басқа - аяқтың жеткілікті желдетілуін, ыңғайлылықты, кию және алу кезіндегі ыңғайлылықты, күндізгі дыбыс деңгейін реттеу мүмкіндігі.
Нәтижесінде ортопедиялық аяқ киімнің негізгі мақсаты - аяқты диабеттік жаралардың пайда болуынан қорғау. Тағы бір рет айта кету керек, ортопедиялық аяқ киім (бұл жағдайда тиімсіз) диабеттік жараларды емдеу үшін емес, уақытша түсіретін құрылғылар.
Аяқ киім негізгі мәселені қалай шешеді - плантациялық бетінің жеке бөлімдерінің шамадан тыс жүктемесін азайтады? Бұған жету үшін келесі құрылымдық элементтер сипатталған.
1. Қатты табаны (қатты табаны) ораммен. Алдыңғы аяқпен жүру кезінде жүктемені азайтады, ортасында және артында.
Сур. 2. Қатты табаны мен орамы бар аяқ киім.
Сур. 3. Метатарсальды жастық (схемалық түрде МП).
Нүктелер метатарсальды сүйектердің бастарын көрсетеді, олардың жүктемесі метатарсальды жастықтың әсерінен азаяды.
Сур. 4. Метатарсальды ролик (сызба бойынша).
Нүктелер метатарсальды сүйектердің бастарын көрсетеді.
Сур. 5. Жұмсақ материалды ені (1) мен табанының табанына (2) салу үлгісі.
2. Метатарсальды төсеніш (метарсал төсемі) метатарсальды сүйектерді «көтереді», олардың бастарындағы жүктемені азайтады.
3. Метатарсальды жолақ (метатарсалды жолақ) ұқсас әрекет етеді, бірақ ені үлкен - ішкі бөлігінен сыртқы жағына дейін
4. Аяқтың пішінін қайталайтын және соққыны сіңіретін материалдардан жасалған (құйылған инсоль). Жиналған жерлердегі қысымды азайту үшін осы аймақтардағы жұмсақ материалдан жасалған кірістер көмектеседі (тесікшелер).
5. Шамадан тыс жүктелген жерде табанындағы ойық жасалып, оны жұмсақ материалдармен толтырыңыз (ортаңғы тығын) (5-суретті қараңыз).
Айта кету керек, бірқатар әдістер (мысалы, метатарсальды жастық) кез-келген науқаста қолданылмауы мүмкін, оларға көрсеткіштер мен қарсы көрсетілімдер төменде талқыланады).
Ортопедиялық аяқ киімге қойылатын жалпы талаптар
қант диабетімен ауыратын науқастарға арналған
Бұл талаптар Ф. Товейдің еңбектерінде эмпирикалық білім негізінде тұжырымдалған, кейіннен арнайы аяқ киімнің клиникалық сынақтарында расталған және бүгінде жалпы қабылданған2.
• Тігістердің минималды саны («тігіссіздік»).
• Аяқтың ені аяқтың енінен кем болмайды (әсіресе метатарсофалангальды буындарда).
• Аяқ киімдегі қосымша көлем (ортопедиялық ішіктерді қою үшін).
• Саусақ қақпағының3 болмауы: үстіңгі және астыңғы жағынан серпімді (созылатын) материал.
• ұзартылған арқа, метатарсальды сүйектердің бастарына дейін (аяқтың қақпағының болмауымен байланысты беріктік пен тұрақтылықты жоғалтады).
• Реттелетін дыбыс деңгейі (кешкі уақытта ісіну күшейген жағдайда шілтер немесе Velcro бекіткіштермен).
Қосымша дизайн ерекшеліктері қант диабетімен ауыратын аяқ киімнің барлық түрлері үшін міндетті болып саналады:
• Қатты (қатты) табаны орамалы (рокер немесе ролик - төменде қараңыз). Қант диабетімен ауыратын аяқ киімнің бірқатар жетекші шетелдік маркаларында (Lucro) диабеттік аяқ киімнің барлық модельдерінде кішкене орама4 бар, дегенмен бұл барлық науқастар үшін қажет емес.
• Алдыңғы жиегі бар өкшелер (пятканың алдыңғы беті мен табанының арасындағы көлбеу бұрыш құлау қаупін азайтады).
Қант диабетіне арналған изолларға жалпы талаптар
• Шамдарды сіңіретін материалдарды (пластазот, полиуретанды көбік) өндіру шамамен 20 ° жағалаудың алдыңғы бөлігінде (тері астындағы май тінінің серпімділігіне тең), артқы жағында - шамамен 40 °. Тығын және пластмасса соққыны сіңіретін және қатты материалдар емес және оларды аяқтың бойлық аркасын ұстап тұру үшін де, тесіктің артқы негізі (төменгі қабаты) үшін де қолдануға болмайды. Ол үшін серпімді материалдар (көбіктенген резеңке, эвапласт және т.б.) қолданылады.
• 2 және 3 санаттағы науқастар үшін ішектің қалыңдығы - кем дегенде 1 см, тіпті алдыңғы бөлімде5.
• Материалдың жеткілікті гигроскопиясы.
• Жеткілікті қалыңдығы бар жалпақ табаны орташа қаупі бар пациенттердің шоғырланған жерлеріндегі қысымды төмендетуге қабілетті (және бұл ультра бірқатар жетекші брендтердің шетелдік ортопедиялық аяқ киімдерінде қолданылады). Алайда, жоғары планармен
а - схемалық түрде көк түспен бейнеленген. b - аяқ киімнің айырықша белгілері (жұмсақ үстіңгі).
табанның пішінін модельдейтін және оның доғаларын қолдайтын инсоляциялық қысым педографияға сәйкес артық жүктемені плитаға қарағанда жақсы 4.7.
• Шетелдік сарапшылар Р.Зик, П. Каванаг 6.7 табанның шамадан тыс жүктелген аймақтарында (қалыңдықтарда) жұмсақ материалдан жасалған кірістіру әдісін қарастырады. Бұл кірістіру аяқ киімнің табанының қалыңдығына (мидоль ашасы) тереңдей түседі, дегенмен бұл мәселе бойынша клиникалық зерттеулерде мәліметтер өте сирек.
• Соққыш сіңіргіштердің максималды жарамдылық мерзімі - 6-12 ай. Науқасқа жылына кемінде 1 рет жаңа ішек жасау (немесе ішінара материалдарды ішінара ауыстыру) туралы ескерту керек.
Рандомизацияланған клиникалық зерттеулерге сәйкес, жеке таңдалған «аяқ киім» (Лукро) қолданғаннан кейін 1 жыл ішінде трофикалық жараның қайталану қаупі 45% төмендеді; ҰБТ (1 жараның алдын алу үшін осы емдеуді тағайындау керек емделушілердің саны) 2,2 құрады. пациент жылына. Бұл аяқ киім моделінің ерекшелігі: а) орамалы бар қатты табан; б) аяқтың қақпағынсыз жұмсақ үстіңгі қабат; в) табанның барлық бөліктерінде 9 мм қалыңдығы бар жалпақ соққыны сіңіретін ойық (жеке өндірусіз).
2 Бұл талаптар қант диабетімен ауыратын науқастарға арналған ортопедиялық аяқ киімдерді өндіруде міндетті болып табылады, бірақ оларды өздігінен орындау диабеттік жараның алдын-алу үшін аяқ киімді тиімді етпейді. Бұл мәселені шешу үшін төменде сипатталғандай науқастың клиникалық проблемаларын ескере отырып аяқ киім жасау керек.
3 саусақ қақпағы - аяқтың саусақ бөлігінде орналасқан және саусақтарды сыртқы әсерлерден қорғауға және аяқ формасын сақтауға қызмет ететін аяқ киімнің жоғарғы бөлігінің аралық қабатының қатты бөлігі. Зерттеуде (Пресч, 1999) аяқтың қақпағының болуы ортопедиялық аяқ киімді киген кезде ойық жаралы ақаулардың пайда болуының негізгі үш себебі болды (жай аяқ киімнің кездейсоқ киілуі және аяқтың контурының сәйкес келмеуі және қатты деформациямен аяқтың пішіні).
4 Lucro аяқ киімдерінде ролик сәл алға жылжытылады («сәуленің алдын-ала орамасы»), өкшеден «бөлу нүктесінің» қашықтығы табанның ұзындығының 65-70% құрайды, көтеру биіктігі шамамен 1-2 см (роликтің түрлері мен қажетті сипаттамалары толығырақ болады) мақаланың екінші бөлігінде сипатталған).
5 Мұндай ультра әрдайым терең аяқ киімді қажет етеді - бұл дайын ортопедиялық аяқ киім.
Бұл ортопедиялық өндіріс болып табылады
тек табиғи материалдардан жасалған аяқ киім?
Дәстүрлі түрде ең жақсы гигиеналық қасиеттерге (табиғи гигроскопия, ауа өткізгіштігі және т.б.) байланысты табиғи материалдарды пайдалану керек деп саналды. Алайда, табиғиға қарағанда созылмалы (көбіктенетін латекс) немесе төсеніш қабілеттілігінен (синтетикалық материалдар), пластилот, ультрадыбыс шығаратын силопреннен айтарлықтай жоғары синтетикалық материалдар пайда болғаннан кейін, синтетикалық материалдарды табиғи материалдардың пайдасына қабылдамауға арналған қондырғыда жеткілікті себеп жоқ.
Ортопедиялық улар қолайлы
арнайы аяқ киімсіз бе?
Алдыңғы бөлімде ортопедиялық ішектің 1 см әсерін қамтамасыз ететін минималды қалыңдығын ескере отырып, пациент киген ортопедиялық емес аяқ киімдерге жеке жасалған тесікшелерді қоюға болмайды, өйткені жиі диабеттік жаралардың пайда болуына себеп болады. Мұндай тесіктерді шығару науқастың мөлшеріне сәйкес келетін тереңдігі бар аяқ киім болған жағдайда ғана мүмкін болады (дайын немесе жеке блок бойынша жасалған).
Науқастардың айтарлықтай бөлігінде (әсіресе қарт адамдарда) күніне көп қадамды үйде емес, көшеде жасайды, сондықтан диабеттік жараның пайда болу қаупі жоғары болған кезде, аяққа «қауіп аймағын» түсіруді үйде жүргізу керек. Сонымен қатар, ортопедиялық ультрающиктерді шәркеге ауыстыру да тиімсіз. Үйде ортопедиялық жартылай ашық аяқ киімді киген жөн (мысалы, сандал), оған ортопедиялық ойықтар орнатылып, мықтап бекітілген. Бірақ есте сақтау керек, суық мезгілде науқастың аяғын салқындатуға болмайды. Мұндай аяқ киімде орамалы бар қатты табан болуы мүмкін. Үйде жазғы ортопедиялық аяқ киімді киюге де болады.
Сапа мен тиімділікті бағалау
Шығарылған аяқ киімнің сапасы мен тиімділігін тұрақты ішкі (шеберхананың өзі) және сыртқы (клиниктердің тарапынан) пациенттердің пікірін ескерусіз толыққанды ортопедиялық аяқ киім орнату мүмкін емес.
Аяқ киімнің сапасына сәйкес пациенттің клиникалық мәселелерін ескере отырып, стандарттарға (ұсыныстарға) сәйкес келеді.
Аяқ киім тиімділігі - бұл аяқтың жарақатына байланысты трофикалық жаралардың пайда болуына жол бермеу
жүру кезінде. Аяқ киім тиімділігін келесі әдістермен бағалауға болады:
1) аяқ киім ішінде педографияны қолдану (аяқ киімнің қысымын өлшеу),
2) «қауіп аймағында» жараның алдын-ала өзгеруін азайту,
3) жаңа жаралардың пайда болу жиілігін азайту (аяқ киіммен байланысты емес), оларды үнемі кию жағдайында.
№2 әдіс нақты науқаста аяқ киімнің нәтижесін бағалау үшін ең практикалық, №3 әдіс - рандомизацияланған бақыланатын сынақтар үшін. Сондай-ақ, клиникалық зерттеулерде анықталған әсер зерттеуге енгізілген емделушілерде диабеттік аяқ синдромының алғашқы қауіптілік дәрежесіне байланысты екенін ескеру қажет. Осылайша, ортопедиялық аяқ киімнің профилактикалық әсері жоғары қауіпті топтағы (тарихтағы трофикалық жаралар) пациенттердің қатысуымен жүргізілген жұмыстарда дәлелденді, бірақ 12,17,19 қауіптілігі төмен топтарда расталмады. Зерттеулерде тек жаңа жаралардың жалпы санын ғана емес, сонымен қатар жеткіліксіз аяқ киімнен (аяқ киіммен байланысты) жаралар санын да ескеру керек.
Қиын жағдайларда аяқ киім, егер олар «дұрыс жасалған» болса да, қажет нәтиже бермеуі мүмкін. Науқас жоғары сапалы және қымбат ортопедиялық аяқ киімді кие алады, олар бұл жағдайда жеткіліксіз. Бұл жағдайда қажетті нәтижеге қол жеткізу үшін өндірілген аяқ киімді түзету қажет (педография кезінде шамадан тыс жүктеме аймағын жою + жаңа жаралардың болмауы). Ерекше жүрісі ауыратын науқаста (аяғының алға қарай қатты бұрылуы), қатты табаны мен орамы бар аяқ киімге қарамастан, алғашқы метатарсальды сүйектің басы аймағында жара пайда болды. Педография көрсеткендей, жаяу жүргенде ойық жарасы арқылы «жылжымалы жүктеме» болады. Аяқтың білігінің осіне бұрышпен орамалы білікпен аяқ киім жасау (итеру кезеңінде аяқтың қозғалыс осіне перпендикуляр) жараның одан әрі қайталануына жол бермейді.
Науқасты дұрыс киюге үйрету
Бұл оны тұрақты пайдалану шарттарының бірі (пациенттің сәйкестігі). Ортопедиялық аяқ киімдерді шығару кезінде мынаны еске түсіру керек:
- бұл үнемі тозу кезінде пайда болады (жалпы жүру уақытының 60-80% -ы) Шантелау, 1994 ж., Striesow, 1998 ж.
- аяқ киім және іш киім - біртұтас: сіз ортопедиялық уларды басқа аяқ киімдерге бере алмайсыз,
- жаңа ультрадыбыстарға жылына кемінде 1 рет тапсырыс беру керек (өте жоғары қысыммен - жиі);
Үйде ортопедиялық аяқ киім кию керек. Бұл әсіресе планарлы қысымы жоғары пациенттерге және үйден тыс жерлерде аз жүретін адамдарға (қарт адамдардың көпшілігі) қатысты.
Ортопедиялық аяқ киімнің болуы пациентті «Диабеттік жараның алдын-алу ережелері» стандартын, атап айтқанда, аяқ киімді күнделікті тексеруге қатысты, оған құлаған бөтен заттарды, жыртылған астарларды, ойықтарды және т.с.с. тексеруге қатысты қажеттіліктен босатпайды.
Диабеттік аяқтар кеңсесінде жүйелі түрде тексеру қажет, атап айтқанда, жоғары сапалы ортопедиялық аяқ киімді киген кезде де пайда болатын гиперкератоздарды уақтылы жою үшін (өйткені кейде ортопедиялық аяқ киім / улармен бірге плантадағы қауіпті аймақты азайтуға болады, бірақ оны жоюға болмайды). табан беті).
Қатты табаны ораммен қолдану науқас үшін қосымша жаттығуды қажет етеді. Аяқ киім сатып алған кезде сапаны бақылаудың мұндай жалпы әдісі табанды қолдарыңызбен майыстыруға мүмкіндік бермейтіндігін алдын-ала ескерту қажет. Мұндай аяқ киіммен жүру сәл өзгеше техниканы қажет етеді (итеру фазасы қысқарады) және қадам ұзындығы азаяды.
Ортопедиялық аяқ киімнің эстетикалық аспектілері
Бұл мәселелер әрқашан ескерілуі керек. Науқастың (науқастың) аяқ киімнің пайда болуымен қанағаттанбауы едәуір нашарлады -
Оны қолдануға қатысты сәйкестік. Науқастардың аяқ киімін қабылдауын жақсартатын бірқатар тәсілдер ұсынылды (және, ең бастысы, пациенттер) 7.11. Науқастың ортопедиялық аяқ киімді киюіне декоративті элементтермен (көздің тарылуы), науқастың түс таңдауымен, науқастың аяқ киім дизайнына қатысуымен және т.б. қол жеткізуге болады. Егер сіз жоғары аяқ киім кию керек болса, тіпті жазда да осындай кең шешімді қолданыңыз (1,5-2 см) оның жоғарғы бөлігіндегі тесіктер. Аяқтың бекітілу деңгейіне әсер етпестен, олар көзге көбірек «жаз» жасайды, сонымен қатар оны киген кезде жайлылықты арттырады. Жүк түсіретін орамы бар аяқ киім өндірісінде табанның қалыңдығын азайту үшін өкшенің биіктігін төмендету ұсынылады. Аяқтың дистальды бөлігін ампутациялау кезінде аяқтың саусағын толтыру, сонымен қатар эстетиканы жақсарту мәселесін шешеді.
Жоғарыда аталған ережелерді сақтау қант диабетімен ауыратын науқастарға арналған аяқ киім өндіруде міндетті болып табылады. Бірақ егер аяқ-киім ортопедиялық деп аталса да (және формальды түрде), бұл белгілі бір науқастың мәселелерін шешу үшін дұрыс жасалғанын білдірмейді. Осы мәселелерді шешу үшін мақаланың екінші бөлігінде талқыланатын зерттеу нәтижелеріне негізделген биомеханикалық заңдылықтарды түсіну қажет.
1. Спивак Б.Г., Гурьева И.В. Қант диабетімен ауыратын науқастардың аяқтарындағы патологиялық өзгерістердің клиникалық көрінісі және ортопедиялық қолдау / Протездеу және протездеу (ЦНИ-ИПП жинағы), 2000 ж. 96-бет. 42-48
2. Ресей Федерациясы Еңбек Министрлігінің ФГУ главортомосы. № 12 / 5-325-12 ұсыныс «Протездік-ортопедиялық кәсіпорындарды (шеберханаларды) анықтау, жатқызу және диабеттік аяқ синдромы бар науқастарды ортопедиялық аяқ киіммен қамтамасыз ету туралы» ұсыныс. Мәскеу, 10 қыркүйек 1999 жыл
3. Бауман Р. Индустриелл гефертигте Spezialschuhe fur den diabetischen Fuss./ Diab.Stoffw, 1996, v.5, 107-112 б.
Автобус SA, Ulbrecht JS, Cavanagh PR. Нейропатиясы бар және аяқтың деформациясы бар диабеттік пациенттерде қысымның төмендеуі және жүктемелердің қайта бөлінуі ./ Biomech клиникасы. 2004 ж., 19 (6): 629-38.
5. Busch K, Chantelau E. Диабеттік табан жарасының қайталануынан қорғайтын «диабеттік» аяқ киімнің жаңа бренді. Когортты зерттеу. / Диабеттік медицина, 2003, v.20 ,.665-669
6. Cavanagh P., / Аяқ киім немесе қант диабеті бар адамдар (дәріс). «Диабеттік аяқ» халықаралық симпозиумы. Мәскеу, 1-2 маусым, 2005 жыл
7. Каванаг П., Ульбрехт Дж. Капуто Г. Қант диабеті кезіндегі аяқтың биомеханикасы / Авторы: Диабеттік аяқ, 6-шы басылым. Мосби, 2001., 152 б. 125-196
8. Chantelau E, Haage P. / Тыныштандырылған диабеттік аяқ киімнің аудиті: пациенттің сәйкестігіне қатынасы. / Diabet Med, 1994, 11-б. 114-116
9. Edmonds M, Blundell M, Morris M. соавт. / Диабеттік аяқтың тірі қалуы жақсарды, мамандандырылған аяқ клиникасының рөлі. / Кварт. J. Мед, 1986 ж.,
v. 60, №232, с. 763-771.
10. Диабетпен ауыратын халықаралық жұмыс тобы. Диабеттік аяғындағы халықаралық келісім. Амстердам, 1999 жыл.
Морбах С. Диабеттік аяқ синдромының диагностикасы, емі және алдын-алу. Hartmann медициналық басылымы, 2004 ж.
12. Reiber G, Smith D, Wallace C, соавт. / Қант диабетімен ауыратын науқастарда терапиялық аяқ киімнің аяқтың қалпына келуіне әсері. Рандомизацияланған бақыланатын сынақ. / JAMA, 2002, v.287, s.2552-2558.
13. Саманта А, Берден А, Шарма А, Джонс Дж. Аяқтың диабеттік ауруы кезіндегі «LSB» аяқ киімі мен «космостық» аяқ киім арасындағы салыстыру. / Практика Диабет.Интернет, 1989, 6-бет, 26-бет
14. Schroeer O. Қант диабеті үшін ортопедиялық аяқ киімнің ерекшеліктері (дәріс). Қант диабеті бар науқастарға арналған ортопедиялық аяқ киім (ғылыми-практикалық семинар). ESC RAMS, М., 30 наурыз 2005 ж
15. Sussow F. Konfektionierte Specialschuhe zur Ulkusrezidivprophylaxe be diabetischen Fusssyndrom. / Мед. Клин. 1998, том. 93-бет. 695-700.
16. Товей Ф. Диабеттік аяқ киім өндірісі. / Диабеттік медицина, 1984, том. 1, б. 69-71.
17. Тиррелл У, Филлипс С, Баға Р және т.б. Диабеттік аяқтағы жараның пайда болу қаупін төмендетудегі ортопедиялық терапияның рөлі. (Реферат) / Диабетология, 1999, 42-бет, 1-қосымша, A308.
18. Уциоли Л., Фаглия Е, Монтикон Г. және басқалар. / Диабеттік аяқтың жарасының алдын-алу үшін дайындалған аяқ киім. / Диабетпен емдеу, 1995, v. 18, №10, 13 б. 1376-1378 жж.
19. Veitenhansl M, Hierl F, Landgraf R. / Ulkus- und Rezidivprophylaxe vorkonfektionierte Schuhe bei Fusssyndrom диабетімен ауыратын диабетиктерге қарсы: студияға кездейсоқ таңдамалы. (Реферат) ./ Диабет және Стоффехсель, 2002, 11-бет, 1-қосымша, б. 106-107
20. Зик Р., Брокхаус К. Қант диабеті: Фюфибель. Leitfaden терісі Hausa'rzte. - Майнц, Кирххайм, 1999 жыл
2-бөлім. Науқастардың әртүрлі топтарына дифференциалды көзқарас
Қант диабетімен ауыратын науқастарға арналған ортопедиялық аяқ киім әрдайым мақаланың бірінші бөлігінде көрсетілген талаптарға сай болуы керек. Алайда, қант диабетіндегі төменгі аяғының проблемалары әртүрлі, науқастардың әртүрлі санаттары әртүрлі күрделілік пен дизайндағы аяқ киімді қажет етеді. Аяқ киім жасамас бұрын науқастың аяқтарын тексергенде (ортопедтің қатысуымен), науқастың неліктен аяқ киім жасауға бағытталғандығын түсіну керек. Түрлі деформациялар аяқтың әртүрлі бөліктерін шамадан тыс жүктеуге әкеледі. Сондықтан, аяқ киім өндірісіндегі сындарлы шешімдер барлық науқастар үшін бірдей болмауы мүмкін. Әсіресе, терінің жарасына дейінгі өзгерістер болатын жерлерді түсіру керек (геморрагиясы бар гиперкератоздар, плантациялық беткейдегі ауыр гиперкератоздар, цианоз және артқы жағындағы тері гиперемиясы). Міне, осы «қауіп аймағын» әртүрлі клиникалық жағдайларда трофикалық жаралардың пайда болуынан және қорғаудың жолдары.
1. Көлденең жалпақ аяқтар (метатарсальды сүйектер бастарының пролапсы), II, III, IV метатарсальды сүйектер бастары аймағында ойық жараларға дейінгі өзгерістер.
Планетаның үстіңгі бетіне жалпақ аяқпен шамадан тыс жүктеме қант диабетіндегі басқа биомеханикалық бұзылыстармен күшейеді - тарсус және білек буынының буындарының, білек буынының тепе-теңдігін (бұзау бұлшықетінің қысқаруына байланысты) шектейді. Аяқ киімнің міндеті - жүкті қайта бөлу, толып жатқан жерлердегі қысымды азайту.
Жүктемені қайта бөлу жолдары
Қатты табаны орамамен. Шынайы ортопедиялық түсіру ролигі аяқ киімге бекітілген саусақ бөлігінің әдеттегі көтерілуінен түбегейлі ерекшеленеді (әдетте ол төмен каблуки үшін 1,5 см дейін). Айырмашылық табанның өзгермелі қалыңдығында және саусақтың биіктігінде болады (2,25-3,75 см). 9,17,25 көптеген зерттеулерге негізделген осы әдісті қолдану бойынша ұсыныстарды П. Каванаг және басқалар егжей-тегжейлі сипаттаған:
• Рокер табанын (роликтің бүйір профилі сынған сызық түріндегі) және ролик табаны (қисық түріндегі бүйір профиль) таңдаңыз. Бірінші нұсқа әлдеқайда тиімдірек (аяқ киімнің педографиясына сәйкес қосымша жүктеме 7–9% азаяды).
Сур. 7. Планшеттік ролл түрлері.
б - рокер (мәтіндегі түсінік).
Көрсеткіш «бөлу нүктесінің» орналасқан жерін көрсетеді.
• Зерттеулерге сәйкес, өкшеден «бөлу нүктесінің» оңтайлы қашықтығы табанның ұзындығының 55-65% құрайды (метатарсальды сүйектердің бастарын босатқыңыз келсе 55-ке жақын, саусақтарды түсіру үшін 65-ке жақын).
• Жүктемелерді қайта бөлудің тиімділігі табанның алдыңғы бөлігінің көтерілу бұрышымен анықталады (белгілі бір дәрежеде табанның алдыңғы жиегінің «стандартты» табан ұзындығымен сәйкес келеді). «Стандартты» модельдің көтеру биіктігі - 2,75 см (аяқ киім мөлшері 10 (30) см)). Бұл көрсеткіш 2,25 (минимум) -дан 3,75 см-ге дейін өзгеруі мүмкін (соңғысы өте жоғары тәуекел кезінде, ортостпен бірге қолданылады).
Пациенттердің аяқ киімнің эстетикасы мен қабылдауын жақсартатын бірқатар әдістер сипатталған (табанның қалыңдығын азайту үшін өкшенің биіктігін төмендету және т.б.).
Соққыш сіңіргіш (полиуретанды көбік, пласт-зот). Ұнтақтағы силиконды және / немесе силиконды метатсаральды сүйектердің бастары проекциясында мүмкін.
Метатарсальды жастықша (= табанның көлденең доғасын қолдау = көлденең жалпақ түзету) мүмкін, бірақ сақтықпен және жүктемені басқа әдістермен үйлестіре отырып. Сарапшылардың пікірі бойынша, «оның үстіне салқындатқыш қабатын ескере отырып, жылжымалы жағдайда метатарсальды жастықты қолдануға болады
Аяқтың көлденең доғасының («Дұрыс болуы») (қарау кезінде ортопед анықтайды). Метатарсальды сүйектердің бас аймағында ойық жара ауруы бар науқастарда бұл аймақты метатарсальды жастықсыз түсіру жеткіліксіз болады ». Бұл науқасқа ыңғайсыздық туғызбауы керек, оны дұрыс орналастыру керек, оның биіктігін біртіндеп жоғарылату мүмкін. SDS-мен ауыратын науқастарда аяқтың көлденең доғасы жиі түзетілмейтінін ескеру керек.
Аяққа киілетін соққыны сіңіретін құрылғылар бар (силиконды қоса), кем дегенде 3 түрлі модель. Оларды аяқ киіммен бірге қолдануға болады (бірақ аяқ киімде олар үшін қосымша орын болуы керек). Кейбір сарапшылар олардың пациент үшін ыңғайлылығына күмәндануда (оларды үнемі киетін науқастардың саны аз болуы мүмкін).
2. I метатарсофалангиальды буынның планарлы бетіндегі бойлық жалпақ, жарасына дейінгі өзгерістер (гиперкератоздар).
Аяқ киімнің міндеттері: аяқтың алдыңғы-ішкі бөлігінен бүйірден және артқы жағынан жүктеме беру.
Тәуекел аймағын түсіру әдістері
Аяқтың бойлық аркасына тіреу (арка тірегі),
Қатты табаны орамалы бар (1-суретті қараңыз),
Тығыздағышқа арналған оқшаулағыш материал (1 бөлімді қараңыз).
3. Коракоидты және балғалы тәрізді саусақтар, тірек бетінде (саусақтардың үстіңгі жағы) және қабырғааралық буындардың артқы жағында жараланған өзгерістер көбінесе жамбас жамбасымен біріктіріледі.
Аяқ киімнің міндеттері: I - саусақтардың үстіңгі жағындағы жүктемені азайту және II - аяқ-қолдың артқы жағындағы аяқтың қысымын төмендету.
I шешім
Қатты табаны орамамен (бүкіл аяғындағы жүктемені азайтады - жоғарыдан қараңыз),
Ілмектің астарлау қасиеттері (1 бөлімді қараңыз),
Бірқатар дәрігерлер түсіру үшін саусақтардың тұмсықтарын түзетуді тағайындайды (Геволь, Шолл және т.б.). Бұл әдіс қолайлы деп танылады (егер саусақтың жағдайы түзетілсе, сақтық шаралары қабылданса, пациент дұрыс нұсқаулыққа ие болса және сезімталдықтың төмендеуі байқалмаса), бірақ түзетушінің тозуын ескере отырып аяқ киімге тапсырыс беру үшін өлшеу қажет. Екінші немесе үшінші саусаққа орауышпен бекітілген түзеткіш «барлық-силиконды» модельдерге қарағанда әлдеқайда қауіпсіз, мұнда саусақ корректордың тесігіне кіреді.
II шешім
Ұзартылатын жоғарғы материал (саусақтардың артқы жағындағы немесе жұмсақ былғарыдан тұратын көбік латексі («созу»), аяқтың қақпағының болмауы. Саусақ қақпағын (жоғарғы немесе алдыңғы) отандық ортопедиялық аяқ киімнің дәстүрлі қолданылуы алдыңғы соққы кезінде саусақтардың зақымдану қаупі туралы идеяға негізделген (бұл шын мәнінде өте аз) және аяқтың артқы бөлігіне зақым келтіруі мүмкін аяқтың аяқ киімінің жоғарғы бөлігіндегі бүктемелердің пайда болуы. Бүктемелер мәселесін шешу: аяқпен жүру кезінде алдыңғы соққылардан қорғайтын табан, аяқ киімнің жоғарғы бөлігін кеуекті атраматикалық төсеу (табанды қорғайды және аяқ киімнің қалыпқа келуіне көмектеседі), табанның қаттылығы (аяқпен жүру кезінде аяқтың алдыңғы жағын майыстыруға жол бермейді).
4. Hallux valgus, I метатарсофалангеальді буынның шығатын аймағында және І және ІІ саусақтардың бір-біріне қарайтын беткей аймағында жараланған өзгерістер. Мүмкін, бірінші саусақтың қаттылығымен үйлесуі мүмкін (планер бетіндегі гиперкератоз).
Шешімі: жеткілікті ені бар аяқ киім, үстіңгі жағы созылмалы материалдардан жасалған (жұмсақ былғары, көбік латекс). Тұқым қуалайтын бөлінгіштер (силикон) мүмкін, бірақ тек бірінші саусақтың жағдайы «дұрыс» болған жағдайда ғана (медициналық тексерумен анықталады).
Бірінші саусақтың қаттылығымен:
Қатты табаны орамалы (жоғарыдан қараңыз),
Ұнның соққы сіңіру қасиеттері (1 бөлімді қараңыз).
5. Аяқ астындағы ампутация, кез-келген «кішкентай» 1 ампутация аяқтың биомеханикасының түбегейлі өзгеруіне әкеледі, бұл өте жоғары жүктеме аудандарының планарлы бетінде, артрозының дамуымен аяқтың буындарының жылжуында, сондай-ақ қарама-қарсы аяқта жүктің көбеюінде көрінеді. .
Жарақатқа дейінгі өзгерістердің локализациясы ампутация түріне байланысты. Ампутация түрлері әр түрлі, әр түрлі араласудың биомеханикалық салдары Х.Шоенхаус, Дж.Гарбалосалар егжей-тегжейлі зерттелген. Педография деректері бойынша да, кіші ампутациядан өткен қант диабетімен ауыратын науқастарды 4 жылдық бақылауға негізделген 1,2,12,13 бірқатар отандық зерттеулерді атап өткен жөн. Қысқартылған түрде, табан ішіндегі ампутацияның негізгі салдары кестеде көрсетілген. Алайда, ампутация техникасындағы өзгерістерді және бірқатар басқа факторлардың әсерін ескере отырып (мысалы, араласуға дейін аяқтың деформациясының болуы), олардың шамадан тыс жүктелу дәрежесі
1 Кішкентай ампутация - аяқтың ішіндегі ампутация, жоғары ампутация - білек буынының деңгейінен жоғары (төменгі аяғы немесе жамбас деңгейінде).
Аяқтағы ампутациядан кейінгі проблемалар
Ампутация түрі Жағымсыз әсерлер
1. Метатарсальды сүйектің резекциясы жоқ саусақты оқшаулау (эксартикуляция) (метатарсальды басын резекциялаумен саусақтың ампутациясынан гөрі биомеханикалық салдары ауыр) • Метатальды басын планар жағына бастың проекциясы кезінде қысымның жоғарылау аймағын құрумен. I немесе V саусақты ампутациялау кезінде бас аймағындағы жараларға дейінгі өзгерістер ерекше байқалады; Ілмектегі саусақтарды жоқ саусақтың бүйіріне орналастыру • I саусақты ампутациялағанда - коракоидты деформация II.
2. Саусақты метатарсальды басын резекциялау арқылы ампутациялау; II, III немесе IV саусақтар • I немесе V саусақтар • Салдары өте аз, бірақ іргелес метатарсальды сүйектердің бастарына шамадан тыс жүктеме бар. • Аяқтың бойлық және көлденең доғаларының құрылымын бұзу (бірақ мұндай араласудың теріс салдары аз болады) бұл саусақтардың қарапайым эксцикуляциясымен)
3. Аяқтың «көлденең резекциясы» (транспетатарсальды ампутация, Лафранс немесе Чопард түйісуіндегі эксцикуляция) • Алдыңғы-үстіңгі және астыңғы-ішек тамырларының шамадан тыс жүктелуі және жарақаты. Мұның себептері (сәйкесінше): операциядан кейінгі тыртық аймағында терінің осалдығы, аяқтың немесе аяқтың жоғарғы бөлігінің қатпарлары бар аяқтың жарақаты, діңгек тіреу аймағының азаюы, теңестірілген деформация, сондай-ақ аяқтың артқы жағында аяқтың ығысуы аяқ киімді ұстамайтын аяқ киімде); Шопар және Лафранс бойынша ампутация үшін - аяқтың ішке немесе сыртқа айналуы (айтылу / супинтация)
немесе аяқтың басқа аймақтары әртүрлі болуы мүмкін, сондықтан көп жиналған жерлерді анықтау үшін педографияны жүргізген жөн. Аяқ астындағы ампутациямен ауыратын науқастарда ортопедиялық аяқ киім мен ойықтардың биомеханикалық параметрлерге әсерін Мюллер 15,16 зерттеді, аяқ дәнінің ұзақтығына және науқастың белсенділігіне байланысты аяқ киім өндіруге арналған ұсыныстар Каванаг 7,8-де келтірілген.
Осы зардаптардан басқа, «кішкентай» ампутация сонымен қатар аяқтың бітелуіне әкеледі. Сонымен қатар, жұмыс жасайтын аяқтағы аяқ киім (ең алдымен көлденең резекциялардан кейін, 4 немесе 5 саусақты ампутациялаудан кейін) белгілі бір дәрежеде деформацияланған: аяқтың табанының алдыңғы шекарасы бойымен тым көп бүгілуіне байланысты алдыңғы аяқтың жарақаттарын тудыратын аяқ киімнің жоғарғы жағы пайда болады.
Ерекше жағдай - бұл саусақтың бір бөлігінің ампутациясы (қабырғааралық буын деңгейінде). Мүмкін, келесі саусағыңыздағы тамырдың үйкелісі, бұл культке немесе көрші саусаққа жара тудырады. Алайда, бұл мәселе ортопедиялық аяқ киім емес, силикон және ұқсас төсемдерді кию арқылы шешіледі, сондықтан бұл құжатта егжей-тегжейлі қарастырылмаған.
Кішкентай ампутациядан кейін ортопедиялық аяқ киімнің міндеттері жалпы диабетке арналған ортопедиялық аяқ киімнің міндеттерінен бірнеше айырмашылыққа ие және төмендегідей.
1. Өсімдіктің бетінде ампутациядан кейін пайда болатын артық жүктеме аймақтарын түсіру (болжам)
локализация кестенің мәліметтеріне негізделуі мүмкін).
2. Аяқтың тамырының жарақаттану қаупін азайту (ампутациядан кейін саусақтардың деформациялануынан және саусақта аяқтың бүктемелерінің пайда болуынан).
3. Аяқтың таяқшасын сенімді және қауіпсіз бекіту, бұл жаяу жүргенде аяқ киімнің ішінде көлденең жылжуын болдырмайды.
4. Аяқтың деформациясының алдын-алу (тек ерте кезеңдерде мүмкін, деформацияны түзету қауіпті және қолайсыз!): A) деформацияның алдын алу үшін аяқтың артқы жағын тұрақтандыру (произнение немесе супинация) - әсіресе қысқа тамырлармен (Lysfranc, Chopar операциялары), b) I немесе V метатарсальды сүйектің басының болмауы - аяқтың доғаларының құлауының алдын алу; в) II, III немесе IV саусақтардың экзарткуляциясымен - тиісті метатарсальды сүйектің басының пролапсының алдын алу (табанның көлденең доғасын бұзумен), г) сол жағдайларда, см алдын хабарсыз кеткен (олардың) бағытында саусақтарыңызды көрші schenie.
5. Қарама-қарсы аяқтың жиналған учаскелеріне қысымның төмендеуі.
Бұл проблемаларды шешуге аяқ киімнің келесі технологиялық ерекшеліктері арқасында қол жеткізіледі.
1. Алдыңғы аяқты түсіру үшін, сондай-ақ аяқ киімнің жоғарғы бөлігінде мыжылып қалуды болдырмау үшін орамасы бар қатты табан қажет.
2. Ілмектер аяқтардың әсеріне сәйкес жасалып, олардың доғаларын ампутация жағында түзетпестен толығымен қайталануы керек. Егер үтіктің төсеніш қасиеттері планар бетінің жиналған учаскелеріндегі қысымды төмендету үшін жеткіліксіз болса, қосымша бөлу үшін осы бөлімдердің астына жұмсақ қондырғы қажет.
3. Жұмсақ қуыстарды аяқтың жетіспейтін бөліктері орнына төсеніш материалдармен толтыру. Жалғыз саусақтар болмаған кезде бұған «саусақ протезін» силикон кию арқылы қол жеткізіледі және көрші саусақтардың болмайтындарға жылжуын болдырмайды. Аяқтың көлденең резекциясы кезінде (барлық саусақтардың болмауы), толтыру аяқ киімнің жоғарғы жақтарын бүктеуге және жаяу жүргенде аяқтың көлденең жылжуына жол бермейді. Бұған тырнақтың алдыңғы жағында тегіс доғалдың көмегімен қол жеткізіледі. Аяқтың бойлық резекциясымен (бір-екіден үш саусаққа метатарсальды сүйектермен ампутация), қуыстарды толтыру қауіпті (жарақат алу қаупін арттырады). Бос жерлерді толтырудың қажеттілігі мен пайдасы туралы мәселе пікірталас тудырады және нашар зерттелген. М.Мюллер және басқалар жұмысында. аяқтың трансметатаральды резекциясынан кейін қант диабетімен ауыратын науқастарға арналған әртүрлі аяқ киім үлгілерін зерттеді. Қатты табаны бар және алдыңғы жағына толтырылған стандартты ұзындықтағы аяқ киім науқастар үшін ең қолайлы және қолайлы болды. Балама ретінде, жұмыс жасайтын аяққа арналған ұзындықтағы аяқ киім, төменгі аяғы мен аяғындағы ортостен жасалған аяқ киім (тамырға түсетін жүктемені азайту үшін) және қуыстарды толтырмай стандартты ұзындықтағы аяқ киімдер қарастырылады. Толтыру (жұмсақ материалдар пайдаланылып, діңгек құйылған жағдайда) аяқты антеропостериордың жылжуынан сақтайды, бірақ сабақтың алдыңғы шеті оңай жарақат алады. Сондықтан, аяқ киімді аяқ киіммен емес, көбірек ұстау керек.
4. Аяқтың көлденең резекциясы бар науқастардағы аяқ киім тілі қатты кесілген болуы керек, өйткені әйтпесе, тілді бекіту аймағындағы тігіс жарақаттануды және тамырдың артқы жақ бөлігінде қайталанатын жараларды тудырады.
5. «Қысқа табыну» кезінде (Лис-франк және Шопард бойынша кесу) аяқты түзету үшін білек буынының үстіндегі аяқ киім қажет. Бұл пациенттерде дақтарды қосымша бекіту үшін, аяқ киімнің тіліне қатты кірістіру мүмкін (бағананың жұмсақ төсемімен). Балама шешім - бұл ішкі жағындағы қатты клапан (ампутацияны толтырудан бастап) бағананың жұмсақ төсемімен. Ауырсынуды / супинацияны болдырмау үшін бұл пациенттерге қатты артқы жағы қажет (дөңгелек қатты береттер), ал ішекте терең кальцаналды шыныаяқ болуы керек.
6. «Қысқа ғибадат етумен» аяқтың қатты қысқаруына байланысты аурудың қайталануы мүмкін
Аяқ киім мен ультра жүктемені азайту үшін барлық күш-жігерге қарамастан, діңгектің планарлы бетіндегі жаралар. Сонымен қатар, аяқтың көп бөлігі жүру кезінде айтарлықтай қиындықтар тудырады. Мұндай жағдайларда төменгі аяғындағы жүктеменің бір бөлігін көрсететін протездік-ортопедиялық құралдармен аяқ киімнің тіркесімі (аяқ киімнің үстіндегі ортосте немесе аяқ киімнің үстіне киетін аяқтың ортозасы немесе интеграцияланған төменгі аяғындағы ортоз 7.8).
Дұрыс хирургиялық тактика ұсақ ампутацияның қолайсыз биомеханикалық салдарын азайтуы мүмкін. Кейбір жағдайларда максималды өміршең ұлпаларды сақтауға деген талпыныс биомеханикалық қатерлі ісіктің пайда болуына әкеледі (әдеттегі мысал - метатарсальды басын резекциясыз саусақтың ампутациясы). Бұған қоса, планеталық беткейдің алдыңғы бөлігінде жараның қайталанатын жарасы бар теңіздің деформациясының дамуымен, Ахиллес тенденциясын пероральдық ұзарта отырып (Tendo-Achilles lentening, TAL) қолдануға болады. Бұл процедураның тиімділігі 3-5, 14-16 зерттеулерде расталды. Бұл әдіс Ахиллес сіңірінің шамадан тыс тартылуынан (кішкентай ампутациядан кейін ғана) алдыңғы аяқтың шамадан тыс жүктелуіне қолданылады.
6. Диабеттік остеоартропатия (OAP, Шаркоттың аяғы)
Алдын ала жараланған өзгерістердің локализациясы зақымдану орны мен деформацияның ауырлығына байланысты. Шаркоттың табаны - диабеттік нейропатияға байланысты сүйектер мен буындардың іріңді емес жойылуы, қант диабетімен ауыратын науқастардың 1% -дан азына әсер етеді («Диабеттік аяқ» бөлімдерінде OA-мен ауыратындардың үлесі 10% құрайды). Шаркоттың аяғын аяқ сүйектерінің жиі остеопорозынан, аяқ буынының артрозынан және сүйек тінінің іріңді бұзылуынан (остеомиелит, іріңді артрит) ажырату керек. OAP бар ортопедиялық аяқ киімнің қажетті қасиеттері процестің орны мен сатысына байланысты айтарлықтай өзгереді.
OAP локализациясының түрлері. Жалпы алғанда 5 түрге бөлу қабылданған.
OAP кезеңдері (жеңілдетілген): жедел (6 айдан кейін немесе одан кейін - емделусіз аяқ сүйектерінің толық жойылуы, қалыптасқан деформация, қарапайым аяқ киімді киген кезде жараның пайда болу қаупі өте жоғары). Жедел кезеңде зардап шеккен аяқтың температурасы жоғарылайды, температура айырмашылығы (инфрақызыл термометрмен өлшенгенде) 2 ° C-тан асады. Жедел кезеңді аяқтаудың басты критерийлерінің бірі - екі аяғының температурасын теңестіру.
Ерте емдеу - Contact Cast немесе аналогтарды қолдану арқылы түсіру - процесті жедел сатыда тоқтатуға, аяқтың деформациясының алдын алуға мүмкіндік береді. Дәрі-дәрмектер толық шығарудан гөрі аз маңызды. Осылайша, өткір кезеңде (бұл негізінен
Сур. 8. Зияндылық жиілігін көрсете отырып, OAP локализациясы (классификация Сандерс, Фрикберг) (жеке мәліметтер).
I - метатарсофалангальды буындар, II - тарсальды-метатарсальды буындар, III - тарсыл буындар, IV - білек буындары,
V - кальций.
аяқ сүйектерінің көптеген сынықтарын білдіреді) науқасқа ортопедиялық аяқ киімнің қажеті жоқ, ал өткір сатыдан шыққаннан кейін ортопедиялық аяқ киімдер, құйылған аяқ киім.
Аяқ киімдерге / ішке қойылатын талаптар нақты жағдайға байланысты (төменге қараңыз). Аяқтың белгілі бір деформациясы болса, жеке блокқа аяқ киім қажет.
OAP үшін міндетті ультрающей қасиеттер
• метатарсальды жастықтарды, табандарды және т.б. қолдана отырып, аяқтың деформациясын түзету әрекеттеріне толық тыйым.
• Аяқтың дамыған деформациясы жағдайында, тесіктер жеке-жеке жасалуы керек, бұл жер бетінің рельефін толығымен қайталайды, оң және сол жағы аяқтың формасындағы асимметриямен бірдей болмайды.
• Егер деформация орын алса, ойық жастықшаға салынуы керек, бірақ өте жұмсақ емес (әйтпесе сүйек сынықтарының одан әрі ығыстырылу қаупі бар), оңтайлы қаттылық шамамен 40 ° жағаға жетеді. Бұл жағдайда жұмсақ кірістіру, аяқтың ортасындағы шамадан тыс шығатын жерлердің астындағы ойық (әсіресе жараланған өзгерістермен!), Тесіктің жұмсақ түйіскен жері осы аймақтардағы жүктемені азайтуы мүмкін.
OAP бар науқастардағы әртүрлі клиникалық жағдайлар
Деформация болмаған кезде
A. Кез-келген локализация процесі ерте сатысында тоқталды: күріш толып жатқан жерлер
com ешқандай жара жоқ, бірақ жүру кезінде аяқтың буындарындағы қозғалысты азайту керек, сондықтан ОАП эпизодтарын болдырмау үшін. Шешімі: орамалы бар қатаң табан, түзетуге ешқандай әрекет жасамай, аяқтың доғаларын қайталайтын ішек. Білек буынының зақымдануына тірек.
Дамыған деформациялармен
B. І типі (метатарсофалангальды және интерфалангальды буындар): ойық жара ауруының деформациясы мен қаупі аз. Аяқ киім: аяқтың түсуі (орама + OAP жағдайында ішкі тесіктердің жоғарыда аталған ерекшеліктері).
B. II және III типтері (тарсальды-метатаральды және тиральды буындар): типтік ауыр деформация («аяқтың дірілдейді»), аяғының ортасында ойық жара пайда болу қаупі жоғары. Аяқ киімнің міндеттері: аяқтың ортаңғы бөлігіне жүктемені азайту + жаяу жүргенде аяқтың буындарындағы қозғалыстың шектелуі (бұл «аяқтың тербелісі» түріндегі деформацияның өсуіне жол бермейді). Шешімі: орамалы бар қатты табан. Жаяу жүруді жеңілдететін артқы ролик бар. Ілмектер (сипатталған ережелерге сәйкес ерекше сақтықпен жасалады). Ең дұрысы, аяқ киімнің ішінде (Pedar, Diasled және т.б.) педографияны қолданып нәтижелерді тексеріңіз, қажет болған жағдайда шығыңқы аймақтарға қысым 500-700 кПа (жара пайда болуының шекті мәні) аз болғанша ішектерді жақсартыңыз.
Егер сипатталған шаралар жеткіліксіз болса (үйде және сыртта аяқ киім кигеніне қарамастан, аяқтың орта бөлігіндегі қысым шектіден жоғары немесе жараның қайталануы сақталады), аяқ киімге қосымша, төменгі аяғындағы жүктеменің бір бөлігін (төменгі аяғы мен аяғындағы ортоз) тасымалдауға болады. Мюллер (1997) Каванагтың (1997) пікірі бойынша, осындай ортости бар аяқ киім аяғындағы «қауіп аймағын» шамадан тыс жоятын кезде тиімді, бірақ пациенттің қолайсыздығына байланысты оны қолдану шектеулі.
G. IV түрі (білек буынының зақымдануы). Мәселе: бірлескен деформация (бүйір бетіндегі жаралар) + одан әрі бірлескен бұзылу, аяқ-қолдардың қысқаруы. Шешімі: аяқтың жарақаттануын болдырмайтын аяқ киім, аяқ-қолын қысқартуға өтемақы Аяқтары қатты және белдері 3 (бірақ ішіндегі жұмсақ төсемі бар) аяқ киім жасауға тырысқанымен, бұл әдетте жарақат мәселесін шешпейді.Бұл пациенттердің көпшілігінде шиналар мен аяқтардағы тұрақты ортопедия қажет (аяқ киімге салынған немесе ендірілген).
Диабеттік остеоартропатияда 19,22,23 деформацияны жою үшін хирургиялық әдістер қолданылады - сүйек сынықтарының резекциясы, артродезия, репозиция
2 Хси 1993 ж. Жүргізген зерттеулерге сәйкес, Вольф, 1991 ж., Кейбір науқастарда трофикалық жараға ең жоғары қысым 500 кПа жетеді. Алайда, 1998 жылы Армстронгтың нәтижелері бойынша, бұл жағдайда сезімталдық пен ерекшеліктің оңтайлы қатынасына байланысты 700 кПа шекті мәнін қарастыру ұсынылды.
3 Қатаң береттер - аяқтың артқы және бүйірлік беттерін және төменгі аяғының төменгі үштен бір бөлігін жауып, білек және субталар буындарындағы қозғалуды шектейтін жоғарғы аяқ киімнің аралық қабатындағы ерекше бөлік.
Ilizarov аппаратын қолдана отырып сүйек бөліктері, олар жараның пайда болу қаупін азайтады және аяқ киім өндіруді жеңілдетеді. Бұрын негізінен ішкі бекіту немесе артродезия қолданылған (фрагменттерді бұрандалармен, металл пластиналармен бекіту және т.б.), қазір қалпына келтірудің негізгі әдісі - сыртқы бекіту (Илизаров аппараты). Мұндай емдеу хирургтың үлкен тәжірибесін және пәнаралық өзара әрекеттестікті қажет етеді (хирургтар, диабеттік аяқ профилінің мамандары, ортопедтер). Бұл араласулар толық ортопедиялық түзетуге қарамастан, жаралардың қайталануы үшін ұсынылады.
D. V типті (оқшауланған кальцанустық сынықтар) сирек кездеседі. Созылмалы кезеңде деформацияның дамуымен аяқтың қысқаруын, жүктеменің бір бөлігін төменгі аяғына ауыстыру ұсынылады.
7. Басқа деформациялар
Басқа да сирек кездесетін деформациялардың түрлері, сондай-ақ диабеттің төменгі аяқтың басқа зақымдануларымен бірге болуы мүмкін (жарақаттың сынуы, полиомиелит және т.б. салдарынан қысқару және деформациялар). Мұндай жағдайларда ортопедиялық аяқ киімнің «диабеттік» ерекшеліктерін ортопедиялық және ортопедиялық аяқ киімнің өндірісі технологиясының басқа салаларында қабылданған алгоритмдермен біріктіру қажет.
Осылайша, зерттеулердің нәтижелеріне сүйене отырып, биомеханикалық заңдылықтарды түсіну белгілі бір науқасқа диабеттік жараның алдын-алу үшін тиімді аяқ киім жасауға мүмкіндік береді. Алайда, бұл білім мен ережелерді қолдану үшін көп жұмыс қажет.
1. Бреговский В.Б. соавт. Қант диабетіндегі төменгі аяқтың зақымдануы. Санкт-Петербург, 2004 жыл
2. Цветкова Т.Л., Лебедев В.В. / Қант диабетімен ауыратын науқастарда плантациялық жараның дамуын болжауға арналған сараптама жүйесі. / VII Санкт-Петербург халықаралық конференциясы «Аймақтық информатика - 2000», Санкт-Петербург, 5-8 желтоқсан 2000 ж
3. Армстронг Д., Питерс Э., Афанасиу К., Лавери Л. / Аяқтың невропатиялық жарасына ұшырау қаупі бар пациенттерді анықтау үшін аяқтың қысымының өте маңызды деңгейі бар ма? / Дж. Аяқ-қол хирургиясы., 1998, том. 37-бет. 303-307
4. Армстронг Д., Стейкфоле-Ши С., Нгуен Х., Харклесс Л. / Аяқтың жаралану қаупі жоғары диабеттік науқастарда Ахиллес тенденциясын ұзарту. / J Bone бірлескен Surg Am, 1999, том. 81, б. 535-538
5. Барри Д., Сабачинский К., Хабершав Дж., Джурини Дж., Хрзан Дж. / Тендо Ахиллес трансметатаральді ампутациялары бар диабеттік науқастардағы созылмалы жараларды емдеуге арналған процедуралар. / J Am Podiatr Med Assoc, 1993, том. 83-бет. 96-100
6. Бишоф Ф., Мейерхоф С., Турк К. / Дер диабеттік Фус. Диагноз қою, Therapie und schuhtechnische Versorgung. Ein Leitfaden терісі ортопед Шумахер. / Гайслинген, Маурер Верлаг, 2000 жыл
7. Каванаг П., Ульбрехт Дж. Капуто Дж. / Қант диабетіндегі аяқтың биомеханикасы / Авторы: Диабеттік аяқ, 6-шы басылым. Мосби, 2001., 152 б. 125-196
8. Cavanagh P., / Аяқ киім немесе қант диабеті бар адамдар (дәріс). «Диабеттік аяқ» халықаралық симпозиумы. Мәскеу, 1-2 маусым, 2005 жыл
9. Coleman W. / Сыртқы аяқ киімнің модификациясын қолдана отырып, алдыңғы аяқ қысымын жеңілдету. Авторы: Patil K, Srinivasa H. (eds): Биомеханика және қол мен аяқтың клиникалық кинологиясы бойынша халықаралық конференция материалдары. Мадрас, Үндістан: Үндістан технологиялық институты, 1985 ж. 29-31
10. Гарбалоса Дж., Каванаг П., Ву с. соавт. Жартылай ампутациядан кейін диабетпен ауыратын науқастарда аяқтың жұмысы. / Foot Ankle Int, 1996, том. 17, б. 43-48
11. Хси У., Ульбрехт Дж., Перри Дж. Және басқалар. / EMED SF платформасын қолдану арқылы ойық жара қаупінің шекті мәні. / Қант диабеті, 1993, қосымша. 1, б. 103А
Лебедев В., Цветкова Т. / Ампутациялары бар диабетпен ауыратын науқастарда аяқтың жарасының пайда болу қаупін болжауға арналған сараптама жүйесі. / EMED ғылыми кездесуі. Мюнхен, Германия, 2-6 тамыз 2000 ж.
13. Лебедев В., Цветкова Т., Бреговский В. / Ампутациясы бар диабетпен ауыратындарды төрт жыл бақылау. / EMED ғылыми кездесуі. Кананаскис, Канада, 31 шілде-3 тамыз 2002 ж.
14. Лин S, Ли Т, Вапнер К. / Диабетпен ауыратын науқастарда балтырдың тепе-теңдік деформациясы бар планарлы аяқтың жарасы: тендо-ахиллестің созылуы және контактты құюдың әсері. / Ортопедия, 1996, том. 19, б. 465-475
15. Мюллер М., Синакор Д., Хастингс М., Струб М., Джонсон Дж. / Ахиллес сіңірінің нейропатиялық өсімдіктің созылуына әсері. / J сүйектердің бірлескен хирургиясы, 2003, том. 85-Ә, б. 1436-1445 жж
16. Мюллер М., Струб М., Аллен Б. / Терапевтік аяқ киім диабетпен ауыратын және транспетатаральды ампутациямен ауыратын науқастарда планктік қысымды төмендетеді. / Диабетпен емдеу, 1997, том. 20-бет. 637-641.
17. ntar алдыңғы қысым. / Дж. Подиатр. Мед. Доц., 1988, том. 78, б. 455-460
18. Пресч М. / Нейропатиялық диабетке қарсы қорғаныс құралы. / Мед. Орт. Тех,
1999, том. 119-бет. 62-66.
19. Resch S. / Диабеттік аяқтың деформациясындағы түзету хирургиясы. / Қант диабеті метаболизмін зерттеу және шолулар, 2000, том. 20 (қосымша 1), б. S34-S36.
20. Сандерс Л., Фрикберг Р. / Диабеттік нейропатиялық остеоартропатия: Чаокот табаны ./Ин: Фрикберг Р. (ред.): Қант диабетімен ауыратын аурудың табаны. Нью-Йорк, Черчилль Ливингстон, 1991 ж
21. Schoenhaus H., Wernick E. Cohen R. Диабеттік табанның биомеханикасы.
Кіріспе: Қант диабетімен ауыратын науқастардың қаупі жоғары. Ред. авторы: Фрайберг Р.Г. НьюЙорк, Черчилль Ливингстон, 1991 ж
22. Саймон С., Тейвани С., Уилсон Д., Сантнер Т., Деннистон Н. / Артродиз диабеттік табанның чакоты артропатиясын оперативті емес басқарудың ерте баламасы ретінде. / J сүйектердің бірлескен хирургиясы Am, 2000, том. 82-А, Жоқ. 7, б. 939-950 жж
23. Тас N, Даниэлс Т. / Диабеттік Charcot артропатиясындағы ортаңғы және артқы артроз. / Can J Surg, 2000, том. 43, Жоқ. 6, б. 419-455 жж
24. Тисдел С., Маркус Р., Гейпл К. / Диабеттік периталардағы нейроартропатия үшін үш есе артродезия. / Foot Ankle Int, 1995, том. 16, Жоқ. 6, б. 332-338
25. ван Ши С., Беккер М., Ульбрехт Ж. және басқалар. / Төменгі аяқ киімде осьтің оңтайлы орналасуы. / Диабеттік аяқтар туралы 2-ші халықаралық симпозиумның реферат кітабы, Амстердам, мамыр 1995 ж.
26. Ванг Дж, Ле А., Цукуда Р. / Шаркоттың аяқтарын қалпына келтірудің жаңа әдісі. / J Am Podiatr Med Assoc, 2002, том. 92, Жоқ. 8, б. 429-436
27. Wolfe L, Stess R., Graf P. / Диабеттік Шарко аяқының динамикалық қысымын талдау. / Дж. Подиатр. Мед. Доц., 1991, том. 81, б. 281-287
Қант диабеті үшін ортопедиялық аяқ киімге қойылатын негізгі талаптар
Қант диабеті (DM) бар науқастарға ортопедиялық аяқ киімнің негізгі мақсаты диабеттік аяқ синдромының алдын алу болып табылады (DIABETIC STOP SYNDROME).
Диабетикалық фен синдромы - бұл неврологиялық (диабеттік нейропатия, Шаркоттың аяғы) және тамырлы (диабеттік ангиопатия) бұзылулармен, аяқтың үстіңгі және терең тіндерінің зақымдалуымен байланысты.
Диабетикалық ФОТ синдромы ұзақ мерзімді емделмейтін жаралармен, тіндердің жойылуымен және өлімімен көрінеді, оларды қатар жүретін инфекциямен емдеу қиын.
Диабетикалық фен синдромы, өкінішке орай, көбінесе гангренамен және ампутациямен аяқталады.
Диабеттік ангиопатиясы бар аяқтардың терісі (қант диабеті бар пациенттердің 10-20% -ы) жұқарған, әлсіздігі жоғарылаған, ұсақ жараларды, кесілгендерді, жараларды ұзақ уақыт емдейді. Құрғақтық, пиллинг және қышу терінің зақымдануы мен инфекцияның қоздырғыш факторы болып табылады. Венозды бітелумен тромбоз, тромбофлебит, жүрек жеткіліксіздігі, ісіну және цианоз қосылады. Тері астындағы тіндердің ісінуі біркелкі емес, тыртықтың аз зақымданған жерлерінде ол айқын көрінеді.
Диабеттік нейропатияда (пациенттердің 30-60% -ында) ауырсыну, аяқтың сезімталдығы және температураның сезімталдығы бұзылады. Науқастар көбінесе жарықшақтардың, калькуляциялардың, қылшықтардың және ұсақ жарақаттардың пайда болуын байқамайды, аяқ киімнің аяққа тигізетінін немесе жарақаттайтынын сезбейді.
Диабеттік нейропатияның ерекше формасы остеоартропатияға (ОАП) алып келеді (Шаркоттың аяғы) - аяқ қаңқасы әлсіз болады, қалыпты күнделікті күйзелістерге төтеп бере алмайды, жаяу жүргенде өздігінен жарықтар пайда болады, микротраума пайда болуы мүмкін.
Осылайша, қант диабетімен ауыратындардың көпшілігінде аяқталған немесе жеке ортопедиялық блокта тігуге болатын арнайы аяқ киім көрсетіледі.
Стандартты блок бойынша жасалған аяқ киім аяқтың қатты деформациясы болмаған кезде, оның өлшемдері стандартты блоктың өлшемдеріне қысымсыз, толықтығы мен қолайлығын ескере отырып сәйкес келеді.
Жеке ортопедиялық аяқ киіммен жасалған аяқ киім деформациялар болған кезде немесе аяқтың өлшемдері стандартқа сәйкес келмейтін жағдайда қолданылады.
Қант диабетімен ауыратын науқастардағы аяқтың деформациясы қант диабетімен байланысты болуы мүмкін (Шаркоттың аяғы - диабеттік остеоартропатия) және берілетін ампутация, немесе байланысты емес - бірінші саусақтың вальгус деформациясы (Hallux Valgus), алдыңғы аяқтың көлденең жазықтығы (көлденең жалпақ аяқ) пролапсымен метатарсальды бастар, кішкентай саусақтың варустық деформациясы (Тейлордың деформациясы), аяқтың ортаңғы және өкше бөлімдерін варус немесе вальгус қондырғысы, аяқтың буындары, аяқтың бойлық тегістеуі (бойлық жалпақ табан, жалпақ вальгус аяқтары) және т.б.
Аяқтардың патологиялық жағдайлары мен деформациясы жүктемелердің дұрыс бөлінбеуіне, патологиялық өзгерген және жеткіліксіз жеткізілген қан тіндерінің қосымша қысымға ұшырайтын аймақтардың пайда болуына әкеледі.
Сондықтан, ішектің дизайнында қант диабетімен ауыратын науқастар үшін патологиялық жағдайды түзету және деформацияны түсіру, аяқтағы жүктемені біркелкі бөлу үшін қажетті ортопедиялық элементтер енгізілуі керек.
Деформациялар мен параметрлер әр пациент үшін жеке болғандықтан, кірістірілген ортопедиялық элементтер (тесіктер) жеке болуы керек, аяқтың максималды қайталануы әр нақты деформацияға сәйкес келеді.
Әсіресе жарақаттанған өзгерістер болған жерлерде қан кету бар гиперкератоздар, плантациялық беткейдегі ауыр гиперкератоздар, цианоз және табан астындағы терінің гиперемиясы сияқты жерлерді мұқият түсіру керек.
Аяқпен жанасатын материалдар жұмсақ және серпімді болуы керек, сүйек шығыңқы жерлерін және аяқтың буындарын сіңіруі керек, ішкі жағынан қалың және жұмсақ болуы керек. Аяқ киімді кесу кезінде тігіссіз технологияларды қолдану қажет, немесе төсеніш пен табан арасындағы байланыс және ысқылау мүмкіндігі аз болатын жерлерде тігістің орналасуын есептеу керек. Аяқтың жарақаттануы мен ысып кетуіне жол бермеу үшін аяқтың жақсы бекітілуін қамтамасыз ете отырып, ішкі көлем мен түсіру жеткілікті болуы керек.
Пайдаланылған материалдардың гипоаллергенділігі өте маңызды. Аллергиялық қабыну реакциясының пайда болуы тіндердің тамақтануына одан әрі әсер етеді және инфекцияның қоздырғыш факторы болып табылады.
Аяқ киімдегі жарақаттардан және сыртқы әсерлерден қорғау үшін қант диабетімен ауыратын науқастар үшін ұзаққа созылатын, соққыны сіңіретін материалдарды қолдану керек, аяқпен жанаспайтын қатты элементтерді қамтамасыз ету қажет.
Аяқ киімнің ортопедиялық аяқ киімде қолданылуы тікелей соққының алдын алу және аяқтың артқы бөлігіне зақым келтіруі мүмкін аяқ киімнің жоғарғы бөлігінің пайда болу идеяларымен байланысты. Аяқтың жарақаттарынан қорғайтын және аяқтың пішінін сақтайтын саусақтың қақпағы аяқтың тіндерімен байланыста болмауы керек және тек аяқ киімнің алдыңғы жағында орналасуы керек (мысалы, бампер) Алдыңғы соққылардың алдын алу үшін табан кішкене кеңейтіліп, сыланған болуы мүмкін. Аяқ киімнің үстіңгі және аяқ киімнің жаңа серпімді материалдарын және алдыңғы табанын майыстыруға жол бермейтін қатаң табанды қолдану бүктемелердің пайда болуына жол бермейді.
Аяқ киімді орнату жұмсақ, кең болуы керек, одан келетін қысым үлкен аймаққа таратылуы керек.
Диабеттік нейропатияда аяқтың тактильді және проприо-сезімталдығы бұзылады, қозғалыстар үйлестіру бұзылады, тұрақтылық пен тепе-теңдікті сақтау мүмкіндігі төмендейді. Қант диабетімен ауыратын науқастарға арналған ортопедиялық аяқ киімнің табаны төмен пятки болуы керек, ол барынша қолдау мен тұрақтылықты қамтамасыз етеді.
Аяқтың мөлшерін, олардың деформациясын, диабеттік патологияның ауырлығын, аяқтың дұрыс және уақтылы күтуін, емдеуші дәрігердің ұсынымдарын ескеретін мамандандырылған аяқ киім диабеттік аяқ синдромының даму қаупін 2-3 есе төмендетеді.
Perseus ортопедиялық орталығында жеке ортопедиялық аяқ киім өндіруде жоғарыда аталған факторлар мен ерекшеліктер ескерілген.
Қант диабетімен ауыратын науқастарға арналған парсы шешімдерін мына жерден табуға болады.
Аяқтың диабеттік проблемалары
Аяқ ауруының себептері:
- Тіндердегі метаболикалық бұзылулар, тамырларда холестеринді бляшкалардың тұнбасы - атеросклероздың, варикозды тамырлардың дамуы.
- Қандағы қанттың жоғарылауы - гипергликемия - жүйке аяқтарындағы патологиялық өзгерістерге, нейропатияның дамуына әкеледі. Өткізгіштіктің төмендеуі төменгі аяқтардағы сезімталдықты жоғалтуға, жарақаттың жоғарылауына әкеледі.
Қант диабетімен ауыратын науқастар үшін перифериялық жүйке жүйесінің патологиялары тән.
Аяқтың зақымдану белгілері:
- жылу, суық сезімдерін азайтыңыз,
- құрғақтықтың жоғарылауы, пиллинг,
- пигментацияның өзгеруі,
- тұрақты ауырлық, тарылу сезімі,
- ауырсыну, қысымға сезімталдық,
- ісіну
- шаштың түсуі.
Қан жеткіліксіз болуы инфекцияға қосылып, жараларды ұзақ уақыт емдейді. Кішкентай жарақаттардан іріңді қабыну дамиды, ол ұзақ уақыт кетпейді. Тері жиі жараланады, бұл гангренаға әкелуі мүмкін.

Нашар сезімталдық көбінесе аяқтың ұсақ сүйектерінің сынуын тудырады, пациенттер оларды байқамай жүре береді. Табан деформацияланған, табиғи емес конфигурацияны алады. Бұл аяқ ауруы диабеттік аяқ деп аталады.
Гангрена мен ампутацияны болдырмау үшін қант диабетімен ауыратын науқас терапия, физиотерапия және қант деңгейін бақылау курстарынан өтуі керек. Аяқтардың жағдайын жеңілдету үшін арнайы таңдалған ортопедиялық аяқ киім көмектеседі.
Арнайы аяқ киімнің сипаттамасы
Эндокринологтар көптеген жылдар бойы жүргізген бақылау нәтижесінде арнайы аяқ киім кию науқастарға оңайырақ қозғалуға көмектеспейтініне сенімді болды. Бұл жарақаттардың, трофикалық жаралардың санын және мүгедектіктің пайызын азайтады.
Қауіпсіздік пен ыңғайлылық талаптарына сәйкес, аяғы ауыр аяқ киім келесі қасиеттерге ие болуы керек:
- Аяғыңыз ауыр емес.
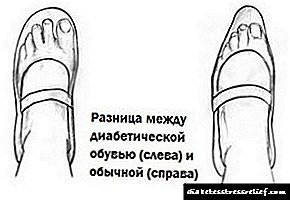 Саусақтарыңызды көгеруден қорғаудың орнына, қатты мұрын қысылуға, деформацияға қосымша мүмкіндік жасайды және қан айналымын болдырмайды. Аяқ киімдегі қатты мұрынның негізгі функциясы - бұл шынымен қызмет мерзімін ұлғайту, ал аяқты қорғамау. Диабетиктерге ашық аяқ киім киюге болмайды, ал жұмсақ саусақ жеткілікті қорғаныс береді.
Саусақтарыңызды көгеруден қорғаудың орнына, қатты мұрын қысылуға, деформацияға қосымша мүмкіндік жасайды және қан айналымын болдырмайды. Аяқ киімдегі қатты мұрынның негізгі функциясы - бұл шынымен қызмет мерзімін ұлғайту, ал аяқты қорғамау. Диабетиктерге ашық аяқ киім киюге болмайды, ал жұмсақ саусақ жеткілікті қорғаныс береді. - Теріңізге зақым келтіретін ішкі тігістер болмаңыз.
- Егер ішкі тесіктерді қолдану қажет болса, үлкенірек аяқ киім мен етік қажет. Мұны сатып алу кезінде ескеру керек.
- Қатты табан - бұл дұрыс аяқ киімнің қажетті бөлігі. Ол кедір-бұдырлы жолдар мен тастардан қорғайды. Ыңғайлы жұмсақ табан диабетпен ауыратын адамға таңдау болып табылмайды. Қауіпсіздік үшін қатаң табаны таңдау керек. Жылжытудағы ыңғайлылық арнайы иілуді қамтамасыз етеді.
- Дұрыс өлшемді таңдау - екі бағыттағы ауытқулар (кішкентай немесе өте үлкен) қабылданбайды.
- Жақсы материал - бұл ең жақсы шынайы былғары. Бұл желдетуге, жөргектің бөртпесі мен инфекцияның алдын алуға мүмкіндік береді.
- Күндізгі уақыттың ұзақ уақыт тозуымен өзгеруі. Оған ыңғайлы қысқыштар жетеді.
- Пятканың дұрыс бұрышы (алдыңғы жиектің көлбеу бұрышы) немесе аздап көтерілген қатты табаны құлап кетуден сақтайды және түсіп кетуден сақтайды.

Жеке стандарттармен жасалмаған аяқ киімді кию белгілі бір деформациясы мен трофикалық жаралары жоқ пациенттерге арналған. Оны науқастың аяғы қалыпты, толықтығы айтарлықтай проблемаларсыз алады.
Қажет болса, аяқтың ерекшеліктерін жеке-жеке жасалған тесіктермен реттеуге болады. Сатып алу кезінде олар үшін қосымша көлемді ескеру керек.
Диабеттік аяққа арналған аяқ киім (Charcot) арнайы стандарттар бойынша орындалады және барлық деформацияларды, әсіресе аяқ-қолдарды толығымен ескереді. Бұл жағдайда стандартты модельдерді кию мүмкін емес және қауіпті, сондықтан сізге жеке аяқ киімге тапсырыс беру керек болады.
Іріктеу ережелері
Таңдау кезінде қателеспеу үшін сіз келесі ережелерді сақтауыңыз керек:
- Аяқ мүмкіндігінше ісінген кезде, түстен кейін сатып алған дұрыс.
- Сіз тұру, отыру кезінде өлшеуіңіз керек, сонымен қатар ыңғайлылықты бағалау үшін айналаңызда жүруіңіз керек.
- Дүкенге барар алдында, аяғыңызды дөңгелетіп алыңыз да, кесілген планды өзіңізбен алыңыз. Оны аяқ киімге салыңыз, егер парақ бүгілсе, модель аяқтарын басып, ысқылайды.
- Егер тесіктер болса, онда олармен бірге аяқ киімді өлшеу керек.
Егер аяқ киім кішкентай болса, оларды киюге болмайды, оларды ауыстыру керек. Сіз жаңа аяқ киімде ұзақ уақыт жүрмеуіңіз керек, ыңғайлылықты тексеру үшін 2-3 сағат жеткілікті.
Сарапшының бейнесі:
Сорттары
Өндірушілер қант диабетімен ауыратын науқастарға аяқтарын қозғалу және жарақаттанудан қорғауға көмектесетін көптеген өнімдер шығарады.

Көптеген компаниялардың модельдерінің қатарында аяқ киімнің келесі түрлері бар:
- кеңсе:
- спорт
- балалар
- маусымдық - жаз, қыс, деми-маусым,
- үй тапсырмасы.
Көптеген модельдер унисекс стилінде жасалады, яғни ерлер мен әйелдер үшін қолайлы.
Дәрігерлер үйде ортопедиялық аяқ киімді киюге кеңес береді, көптеген пациенттер күннің көп бөлігін сол жерде өткізеді және ыңғайсыз аяқ киімде жарақат алады.
Қажетті үлгіні таңдау аяқтың өзгеру дәрежесіне сәйкес жасалады.
Пациенттер келесі категорияларға бөлінеді:
- Бірінші санатқа пациенттердің жартысына жуығы сапалы материалдан жасалған, ортопедиялық ерекшеліктері бар, жеке қажеттіліктері жоқ, стандартты ішектері бар аяқ киімді қажет етеді.
- Екіншісі - науқастардың шамамен бестен бір бөлігі, жалпақ аяқтары және міндетті түрде жеке ішектері бар, бірақ стандартты модель.
- Науқастардың үшінші санатында (10%) диабеттік аяқтың, ойық жаралардың, саусақтардың ампутациясының күрделі мәселелері бар. Ол арнайы тапсырыс бойынша жасалады.
- Пациенттердің бұл бөлігіне аяқтың жағдайын жақсартқаннан кейін үшінші санаттағы аяқ киіммен ауыстыруға болатын жеке сипаттағы қозғалысқа арналған арнайы құрылғылар қажет.
Ортопедтердің барлық талаптарына сәйкес жасалған аяқ-киім көмектеседі:
- жүктемені дұрыс үлестіру,
- сыртқы әсерлерден қорғайды,
- Теріні сүртпеңіз
- Ұшып, кию ыңғайлы.
Қант диабетімен ауыратындарға жайлы аяқ киімді Comfortable (Германия), Сурсил Орто (Ресей), Orthotitan (Германия) және басқалары шығарады. Бұл компаниялар сонымен қатар ілеспе өнімдерді шығарады - изоляторлар, ортоздар, шұлықтар, кремдер.
Сондай-ақ, аяқ киімге мұқият қарау керек, жуу, құрғату керек. Тері мен тырнақты саңырауқұлақтармен жұқтырмас үшін, сіз үнемі антисептикалық заттармен емделуіңіз керек. Микоз көбінесе диабетпен ауыратын науқастарда дамиды.
Заманауи ыңғайлы әдемі модельдерді көптеген өндірушілер шығарады. Қозғалысты жеңілдететін осы сенімді құралға назар аудармаңыз. Бұл өнімдер қымбат, бірақ олар сау аяқтарды ұстауға және өмір сапасын жақсартуға көмектеседі.

 Саусақтарыңызды көгеруден қорғаудың орнына, қатты мұрын қысылуға, деформацияға қосымша мүмкіндік жасайды және қан айналымын болдырмайды. Аяқ киімдегі қатты мұрынның негізгі функциясы - бұл шынымен қызмет мерзімін ұлғайту, ал аяқты қорғамау. Диабетиктерге ашық аяқ киім киюге болмайды, ал жұмсақ саусақ жеткілікті қорғаныс береді.
Саусақтарыңызды көгеруден қорғаудың орнына, қатты мұрын қысылуға, деформацияға қосымша мүмкіндік жасайды және қан айналымын болдырмайды. Аяқ киімдегі қатты мұрынның негізгі функциясы - бұл шынымен қызмет мерзімін ұлғайту, ал аяқты қорғамау. Диабетиктерге ашық аяқ киім киюге болмайды, ал жұмсақ саусақ жеткілікті қорғаныс береді.