Диабеттік гломерулосклероздың белгілері және терапиясы
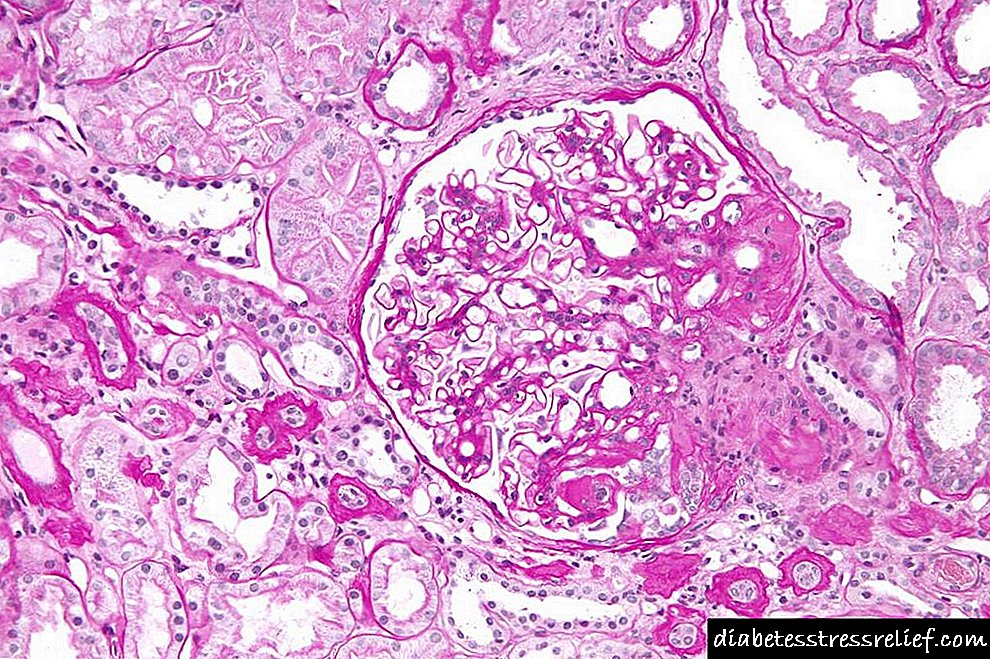
Фокальды сегменттік гломерулосклероз (FSH) бүкіл әлемде бүйрек ауруларының жетекші себебі болып табылады. Алғашқы FSHC болжамды этиологиясы иммуносупрессивті терапияға реактивтілігі және бүйрек трансплантациясынан кейін рецидиві бар плазмалық фактор болып табылады. Адаптивті ФСГС дене көлемінің ұлғаюы, нефронның сыйымдылығының төмендеуі немесе кейбір аурулармен байланысты жалғыз гломерулярлық гиперфильтрация салдарынан нефронның шамадан тыс жүктелуімен байланысты.
Фокалды сегменттік гломерулосклероз - бүйрек жеткіліксіздігінің жетекші гломерулярлы себебі. Ол гистологиялық суретке сілтеме жасайды, бұл мүмкін астыртын этиологияны сипаттайды, позоциттердің шағылуы мен сарқылуының жалпы тақырыбымен бөліседі.
Фокалды сегменттік гломерулосклерозды диагностикалау клиникалық тарихтың (отбасы аурулары, туу тарихы, шыңның салмағы мен дене салмағы, дәрі-дәрмектің пайдасы), зертханалық клиникалық зерттеулердің (сарысулық альбумин, зәр протеині және вирустық серология) интеграциясына және бүйрек гистопатологиясына негізделген. Протеинурия нефротикалық немесе субнефротикалық ауқымда болуы мүмкін. Осындай жүйеге әкелетін басқа жүйелік ауруларды немесе бүйректің бастапқы патологияларын жою маңызды болып табылады.
Эпидемиология және жаһандық ауыртпалық
Мұндай аурудың басқа диагноздарымен салыстырғанда фокалды сегменттік гломерулосклероздың таралуы бүкіл әлемде өсуде. Алайда, бүйрек биопсиясының көрсеткіштері, қол жетімділігі және патологиялық қолдауы бойынша үлкен ғаламдық айырмашылықтарды ескере отырып, абсолютті жиілік пен таралуды анықтау қиын.
Бүкіл әлем бойынша жарияланған әдебиеттерге шолу жасалды, бұл аурудың жыл сайынғы деңгейі 100 000 адамға шаққанда 0,2-ден 1,8-ге дейін. Орташа аурушаңдық миллионға 2,7 науқасты құрады. Маңызды нәсілдік және этникалық бейімділік бар. Сонымен қатар, әйелдерде бүйрек жеткіліксіздігінің белгілері ерлерге қарағанда аз байқалады.
Фокалды сегменттік гломерулосклероздың жіктелуі көп қырлы. Оған патофизиологиялық, гистологиялық және генетикалық аспектілер кіреді. Бастапқыда FSGS бастапқы (идиопатиялық) және қайталама формаларға бөлінді. Соңғысына отбасылық (генетикалық), вирусқа байланысты, есірткіге байланысты формалар кіруі мүмкін.
Фокалды сегменттік гломерулосклерозға арналған клиникалық ұсыныстар гистологиялық нұсқаға, ең алдымен ұштың зақымдануының глюкокортикоидтық реактивтілігіне және құлау нұсқаларының агрессивті, елгезек сипатына қатысты болуы мүмкін.

6 клиникалық формасы
Генетикалық сезімталдықты, патофизиологиялық факторларды, клиникалық тарихты және терапияға реакцияны біріктіре отырып, FSGS-ді алты клиникалық формаға топтастырған жөн. Олар мыналарды қамтиды:
- негізгі
- бейімделу
- жоғары генетикалық
- вирус-делдалдық
- есірткіге байланысты
- АПОЛ1-байланысты.
Аурудың гистопатологиясы
Ересектердегі гломерулонефриттің минималды белгілері тубулоинтерицитальды тыртықтың болмауынан көрінеді. Ұшы ұшы - гломерулярлық байламның түтікшенің проксимальды ұшуына жақын орналасқан Боуман капсуласына фокустық адгезиясы.
Ең тән опция - құлату. Нақты мысалға ультраструктуралық анализде байқалған эндотелий түтікшесінің ретикулярлы қосындыларын бағалауға болады. Оларды вирустық инфекцияны қоса интерферондардың жоғары күйінде байқауға болады. Аурудың минималды өзгеруі және ұшының зақымдалуы терапияға төзімді және тез дамып келе жатқан гломерулопатияға сезімтал және аз прогрессивті болып табылады.
Ауруды көрсететін белгілер
Ересектердегі гломерулонефриттің белгілері мен белгілері жедел немесе созылмалы түрдің болуына байланысты. Олар мыналарды қамтиды:
- Эритроциттердің көбеюіне байланысты қызғылт немесе қоңыр түсті зәр (гематурия).
- Артық белок (протеинурия) себебінен көбіктенетін несеп.
- Жоғары қан қысымы (гипертония).
- Сұйықтықты ұстап қалу (ісіну). Ол бетінде, қолында, аяқтарында және асқазанында пайда болады.
Әйелдерде бүйрек жеткіліксіздігінің белгілері бөлек:
- Зәр шығару азайды.
- Аяқтың ісінуіне әкелетін сұйықтықтың сақталуы.
- Тыныс алудың қысқаруы.
- Шаршау
- Шатасқан сана.
- Жүрек айнуы
- Әлсіздік.
- Жүректің соғуы.
- Бүйрек аймағындағы ауырсыну.
- Ауыр жағдайларда ұйқышылдық немесе кома.

FSGS анықтаудың ең сенімді әдісі
Бірінші нәрсе - бүйректің зәр анализі. Оған екі тест кіреді:
- Альбуминнің креатининге қатынасы. Зәрдегі альбуминнің тым көп болуы - бүйрек зақымдануының алғашқы белгісі. Үш ай немесе одан да көп уақытқа созылған үш оң нәтиже - бұл аурудың белгісі.
- Гломерулярлы сүзу жылдамдығы. Қан креатинин деп аталатын қалдықтарға тексеріледі. Бұлшықет тінінен пайда болады. Бүйрек зақымданғанда, креатининді қаннан шығару проблемалары туындайды. Тест нәтижесі гломерулярлы фильтрация жылдамдығын анықтау үшін жасына, нәсіліне және жынысына байланысты математикалық формулада қолданылады.
Негізгі себептері
Бүйректің гломеруласының қабынуына әкелетін жағдайлар:
- Жұқпалы аурулар. Гломерулонефрит алдыңғы тері инфекцияларынан (импетиго) немесе стрептококкты жұлдырудан 7-14 күн өткенде дамуы мүмкін. Олармен күресу үшін дене көптеген қосымша антиденелер шығаруға мәжбүр болады, олар гломерулада орналасып, қабынуды тудырады.
- Бактериялық эндокардит. Бактериялар қан арқылы таралуы және жүрекке еніп, бір немесе бірнеше жүрек қақпақтарының инфекциясын тудыруы мүмкін. Бактериялық эндокардит гломерулярлық аурумен байланысты, бірақ олардың арасындағы байланыс түсініксіз.
- Вирустық инфекция. Адамның иммун тапшылығы вирусы (ВИЧ), В және С гепатиттері ауруды тудыруы мүмкін.
- Лупус Ол дененің көптеген мүшелері мен бөліктеріне, соның ішінде қан жасушаларына, теріге, бүйрекке, жүрекке, буындарға және өкпеге әсер етуі мүмкін.
- Жақсы жерлер синдромы. Бұл өкпенің сирек кездесетін ауруы. Бұл өкпеде гломерулонефрит пен қан кетуді тудыруы мүмкін.
- Нефропатия Бұл алғашқы гломерулярлық ауру гломерулярлық иммуноглобулиннің сақталуына байланысты пайда болады. Ол бірнеше жылдар бойы елеулі белгілерсіз дами алады.
Қосымша себептер
Аурудың қосымша себептері:
- Поляртерит. Васкулиттің бұл түрі кіші және орта қан тамырларына әсер етеді. Вегенер грануломатозы ретінде белгілі.
- Жоғары қан қысымы. Бүйрек функциясы төмендейді. Олар натрийді нашар өңдейді.
- Фокальды сегменттік гломерулосклероз. Ол кейбір гломерулидің диффузды тыртықтарымен сипатталады. Бұл жағдай басқа аурудың нәтижесі болуы мүмкін немесе белгісіз себептермен пайда болуы мүмкін.
- Диабеттік бүйрек ауруы (диабеттік нефропатия).
- Алпорт синдромы. Мұрагерлік формасы. Ол сонымен бірге есту немесе көру қабілеттерін нашарлатуы мүмкін.
- Миелома, өкпе қатерлі ісігі, созылмалы лимфоцитарлық лейкемия.

Ауру механизмі
Фокальды сегменттік гломерулосклероз - әртүрлі себептермен подоциттерге жарақаттан кейін пайда болатын әр түрлі синдром. Зақымдану көздері әртүрлі:
- айналым факторлары
- генетикалық ауытқулар
- вирустық инфекция
- дәрі-дәрмекпен емдеу.
Көп жағдайда бұл драйверлердің өзара әрекеті түсініксіз және күрделі. Мысалы, бейімделетін FSGS подоциттік стрессті (гломерулалық жүктеме мен гломерулалық сыйымдылық арасындағы сәйкессіздік) және генетикалық сезімталдықты қамтиды.
FSHC-нің кез-келген түрінен (немесе басқа гломерулярлық аурулардан) подоциттердің зақымдануы жедел нефритті синдромға әкелетін процесті бастайды. Зақымдалған подоциттердің зәр шығару кеңістігінде біртіндеп жоғалуы орын алады. Жетіспеушілікті теңестіру үшін бұл жасушалар гипертрофияны өтейді, гломерулярлық капиллярлардың бетін жабады.
Адаптивті FSGS кезінде ауру процесінің басында гломерулярлық гипертрофия пайда болады. Басқа формаларда гломерулярлық гипертрофия нефронның біртіндеп жоғалуымен жүреді. Бұл патенттің қалған гломеруласындағы қысым мен токтың жоғарылауына әкеледі.
Келесі бөлімдерде фокалды сегменттік гломерулосклероздың патологиялық механизмдері, терапиясы және емі қарастырылады.
Бастапқы ФСГС
Құрамында генетикалық, вирустық және есірткіге байланысты FSGS бар. Подоциттердің зақымдану механизмі айналмалы факторды, мүмкін цитокинді қамтиды, ол нақты науқастарға сезімтал етеді. Бұл жасөспірімдер мен жас ересектерде жиі кездесетін түрі. Ол көбінесе нефротикалық сериялы протеинуриямен (кейде жаппай), плазмалық альбумин деңгейінің төмендеуімен және гиперлипидемиямен байланысты.
Қазіргі уақытта FSGS бастапқы терапиясы иммуносупрессивті агенттерге негізделген. Бұл подоциттердің фенотипін тікелей модуляциялайтын глюкокортикоидтар мен кальцинурин ингибиторлары. Қайталанатын FSHF клиникалық мәселе болып қала береді. Кейіннен қайталанған пациенттердегі 77 бастапқы бүйрек биопсиясының біреуі ғана перигулярлық нұсқаны көрсетті. Плазма алмасу терапиясы уақытша ремиссияны тудыруы мүмкін.
Адаптивті FSGS
Бұл нефрон деңгейіндегі гломерулярлық гиперфильтрациядан және патофизиологиядан кейінгі гипертониядан кейін пайда болады. Оның дамуымен байланысты жағдайлар:
- туа біткен цианотикалық жүрек ауруы,
- орақ жасушалы анемия,
- семіздік
- андрогендік теріс пайдалану
- ұйқы апноэ
- ақуыз жоғары диета.
Бірыңғай гломерулярлық гиперфильтрацияның ұзақтығы әдетте гломерулосклероздың өршуіне дейін ондаған жыл бойына өлшенеді. Адаптивті FSGS прогрессивті гломерулярлы гипертрофия цикліне, стресс пен сарқылуға, гломеруладағы жасушадан тыс матрицаның шамадан тыс тұндыруына әкеледі. Бүйрек биопсиясының диагностикалық ерекшеліктеріне ірі гломерули, склеротикалық өзгерістерді көрсететін перигулярлы шрамдар басым келеді. Клиникалық ерекшеліктерге бастапқы FSHS-те ерекше емес тұрақты сарысулық альбумин жатады.

Генетикалық FSGS
Ол екі форманы алады. Белгілі бір генетикалық бейімділігі бар кейбір науқастар ауруды дамытады, ал басқаларында болмайды. FSHC-мен байланысқан гендердің саны жыл сайын көбейіп келеді, бұл көбінесе бүкіл экзоманың реттілігінің таралуына байланысты. Бүгінгі таңда кем дегенде 38-і анықталды.
Кейбір гендер экстренальды көріністерді қамтитын синдроммен байланысты. Бұл пациенттің белгілі бір генде мутацияға ұшырауы мүмкін клиникалық негізді қамтамасыз етуі мүмкін. Қалғандары жертөле мембранасының морфологиясындағы немесе митохондрияның морфологиясындағы өзгерістермен байланысты.
Егер отбасы бұрын генетикалық тестілеуден өтпеген болса, ең ерте FSGS-ге (нәресте мен балаға) бағытталған панельдерді қолдану тиімді әдіс болып табылады. Бүкіл әлем бойынша генетикалық тест ресурстарын Ұлттық биотехнологиялық ақпарат орталығында және ұлттық денсаулық сақтау институттарында алуға болады.
Тұжырымдаманың анықтамасы
Диабеттік гломерулосклерозды диабеттік нефропатия және Киммельстиль-Вилсон синдромы деп атайды - бұл атау бүйректің зақымдануын анықтаған екі патологтың арқасында пайда болды. 20 жылдан кейін диабетпен ауыратын науқастарда бұл аурудың 20-60% -ында кездеседі (әр түрлі дереккөздерде деректер өте өзгеше), ал әйелдер оған көбірек сезімтал.
Жалпы, диабеттік гломерулосклероз инсулинге тәуелді диабетиктерде дамиды, ал инсулинге тәуелді емес адамдар әлдеқайда аз зардап шегеді.
Бүйрек арнайы тінмен қапталған - фассия, ол механикалық зақымданудан қорғайды. Фассияның астына бүйрек медулла мен кортекс жатады. Кортикальды зат ми құрылымын бұзатын жерлерді бүйрек пирамидалары деп атайды. Олар лобулаларға ұқсас және гломерули деп аталатын гломерулиді қамтиды. Бұл аурудың атауын берген гломерули болды.

Диабеттік гломерулосклероздың патогенезінде көптеген нюанстар мен қиындықтар бар. Бұл проблеманың пайда болуы туралы консенсус жоқ. Аурудың дамуының бірнеше теориялары бар, соның ішінде:
- генетикалық фактор
- иммунология
- гемодинамика
- нейроэндокриндік гипотеза
- метаболикалық себеп.
Генетикалық теория қант диабетіне тұқым қуалайтын бейімділікке негізделген, яғни туыстарда бұл аурудың болуы. Бұл теория тамырлы және метаболикалық бұзылулар, сондай-ақ өзгертілген көмірсуларға төзімділік мұрагерлік болып табылады деп болжайды.
Иммунологиялық теория генетикалық фактормен де тығыз байланысты. Микроангиопатияның ауырлығы мен жиілігінің (шағын тамырлардың зақымдануы) және қанда қан айналымында болатын иммундық кешендердің концентрациясы арасындағы байланыс расталады.
Нейроэндокриндік гипотезада гипоталамус, алдыңғы гипофиз және глюкокортикостероидтар шамадан тыс жоғарылаған кезде қант диабетінің тамырлы асқынулары пайда болады деп болжанады. Нәтижесінде капиллярлардың өткізгіштігі жоғарылайды, пептид молекулалары тамыр қабырғасына түседі.
Метаболизм теориясына сәйкес ақуыз синтезі мен гликопротеиндердің метаболикалық процесі бұзылған кезде парапротеиндер (иммуноглобулиндер) түзіледі. Жертөле қабаттарының өткізгіштігінің жоғарылауы бүйрек гломеруласында парапротеиндердің жиналуын және гиалин тәрізді затқа айналуын тудырады.
Диабеттік гломерулосклероздың түрі болуы мүмкін:
Түйіндік пішін қант диабетіне тән. Ол Киммельстиль мен Уилсон сипаттаған, кейіннен синдром деп аталды. Аурудың осы формасымен бүйрек гломеруласында түйіндер пайда болады - эозинофильді түзілімдер. Олар дөңгелек немесе сопақша пішінді болуы мүмкін, бүкіл гломеруланы немесе оның бір бөлігін алады. Түйіндер мембрана тәрізді деп аталады, өйткені олар жертөле мембраналарының затына ұқсас.
Ат диффузиялық формасы Мезангийдің біртекті диффузды кеңеюі және тығыздалуы ауруда пайда болады, бірақ капиллярлардың жертөле қабықшалары қатысса да, типтік түйіндер түзілмейді.
Ат экссудативті формасы гломерулярлы лобтардың шеткерінде шляпаларға ұқсас дөңгелек формациялар пайда болады. Иммуногистохимиялық зерттеулер бұл түзілімдердің құрамында иммундық комплекстер болып табылатын көптеген комплементарлы иммуноглобулиндер бар екенін көрсетеді.
Аралас формасы аурулар дегеніміз - бұл типтік түйіндер, диффузды мезангийдің тығыздалуы және іргетас мембраналарының қалыңдауы.
Аурудың қандай түріне қарамастан, бұл гломерулидің қайтыс болуына және перигломерулярлық фиброздың дамуына әкеледі.
Диабеттік гломерулосклероздың белгілері
Аурудың бірнеше белгілері бар, бірақ олардың бір мезгілде көрінісі міндетті емес:
- Артериялық гипертензия. Бұл Киммельстиль-Вилсон синдромындағы негізгі клиникалық симптом. Қант диабетіндегі гипертензия атеросклероз немесе гипертензия кезіндегі қысымның жоғарылауынан, протеинурия мен ретинопатиямен бірге жүреді.
- Ісіну. Негізінен бет, аяқ және аяқтар әсер етеді. Таңертең көз айналасында ісіну айқын байқалады.
- Протеинурия Бұл термин несептегі ақуыздың қалыпты мөлшерінің артуын білдіреді. Алдымен норма шамалы көтерілді - 0,033 г / л дейін, содан кейін протеинурия тұрақты, қалыпты немесе едәуір айқындалады - 1-30 г / л.Маңызды протеинурия, әдетте, аурудың түйіндік формасына тән.
- Ретинопатия Бұл термин көздің тор қабығының зақымдалуын білдіреді. Бұл симптом диабеттік гломерулосклерозбен ауыратын пациенттердің 80% -ында көрінеді. Диабеттік ретинопатияда тор қабығындағы патологиялық өзгерістер микроаневризмалармен, экссудаттармен және қан кетулермен көрінеді.
- Метаболикалық бұзылыс. Бұл липидтерге, ақуыздарға, ақуыз-полисахаридтік кешендерге әсер етуі мүмкін.
- Микроангиопатия - бұл кіші қан тамырларының зақымдануы. Диабеттік гломерулосклерозда бұл аяқ-қол асты бездеріне көбірек тән.
- Бүйрек жеткіліксіздігі. Бұл жағдайда зәр аз шығарылады, тыныс азаяды, құрғақ тері пайда болады. Жиі мас болу белгілері бар, диарея басталады.
- Нефротикалық синдром. Диабеттік гломерулосклероздың кеш сатысында пайда болуы мүмкін. Бұл жағдайда массивті протеинурия пайда болады (50 г / л-ден астам), жалпыланған ісіну, гипопротеинемия (плазмадағы ақуыз өте төмен), гипоальбуминемия (қан сарысуындағы альбумин төмен).
- Уремия. Зардап шеккен бүйректер кейбір заттарды шығармайды, сондықтан организм уланады. Жас және орта жастағы диабеттік гломерулосклерозбен ауыратын науқастар көбінесе дәл уремиядан өледі.
- Цилиндрурия (несеп цилиндрлерінің ақуыздан шығуы).
- Қандағы және зәрдегі глюкозаның төмендеуі (глюкозурия). Бұл құбылыс прогрессивті гломерулосклерозбен байқалады.
- Прогрессивті аурумен - ауыр қан тамырлары зақымдалуы. Көбінесе бұл полиневритке әкеледі.
- Жедел немесе созылмалы түрдегі пиелонефрит. Әдетте бұл аурудың кеш сатысында көрінеді.
Диагностика
Гломерулосклерозға бірнеше жолмен диабеттік диагноз қойылған:
- Жалпы тексеру. Оған теріні қарау, бүйректе пальпация, қан қысымын тексеру кіреді.
- Клиникалық қан анализі. Ақ қан клеткаларының көбеюі, лимфоциттер деңгейінің төмендеуі және қанның басқа параметрлерінің өзгеруі аурудың ауырлығын көрсетеді.
- Зәр анализі Ұқсас зерттеулер протеинурия мен альбуминурияны анықтай алады (зәрдегі ақуыздың жоғарылауы). Қалыпты мәннен асып кету тәулігіне 30 мг құрайды. Күніне 30-300 мг диапазонындағы көрсеткіштер микроальбуминурияны, ал тәулігіне 300 мг-дан астам - макроалбуминурия туралы айтады. Қазіргі KDIGO классификациясы бұл терминдерді A2 және A3 градациясы ретінде орналастырады.
- Гломерулярлы сүзу жылдамдығы (Реберг-Тареевтің бөлінуімен және басқа да бірқатар зерттеулермен анықталады). Көрсеткіш 130-140 мл / мин дейін жоғарылады деп саналады. Егер бүйрек қызметі бұзылса, онда бұл көрсеткіш төмендейді.
- Ультрадыбыстық диагностика нәтижелері (соның ішінде тамырлы зерттеу).
- Бүйрек биопсиясы. Мұндай зерттеу пациенттердің 80-90% -ында нәтиже береді. Биопсия диабеттік микроангиопатияны анықтай алады.
- Ретинопатияны анықтауға арналған офтальмоскопия.
- Аортография. Бұл бүйрек артериясының тарылған люменін анықтауға мүмкіндік береді.
- Радионуклидті әдістер.

Диабеттік гломерулосклерозды диагностикалау егде жастағы науқастарда қиын, өйткені кейбір белгілер басқа ауруларға тән.
Диабеттік гломерулосклерозды емдеу
Аурудың қандай түріне қарамастан, ауруды емдеу оның түпкі себебін, яғни қант диабетін емдеуден басталуы керек.
Аурудың ерте кезеңінде, бүйрек жұмыс істей алатын кезде, емдеудің негізгі мақсаты - қант диабетінің орнын толтыру. Гломерулосклероздың басқа кезеңдеріндегі терапия оның жекелеген синдромдарын (нефротикалық синдром, гипертония және т.б.) толық жою немесе кем дегенде жұмсарту үшін қажет.
Егер ауру липидтер алмасуының бұзылуымен бірге жүрсе, науқасқа липолитикалық және гипохолестеролемиялық әсері бар препараттар қажет. Оларға атромид, цетамифен, нигескин кіреді.
Ауыстырылған жағдайда, басқа да құралдар қажет:
- дәрумендер (A, B, C, P),
- анаболикалық стероидтар (Ретаболил, Неробол).
Диабеттік микроангиопатияны емдеуде антиспазмодикалық препараттар қажет, мысалы Нигексин, Ангинин немесе Комламин.
Диабеттік ретинопатияда олар лазерлік коагуляцияға жүгінеді, яғни тамырлы тамырларды каутеризациялау. Бұл процедура сонымен қатар көз торында жиналған сұйықтықтың ағып кетуіне уақытша жол ашуға мүмкіндік береді.
Егер ауру зәр шығару жолындағы инфекциямен асқынса, онда кең спектрлі антибиотиктер тағайындалады. Сонымен қатар, сульфонамидтер немесе нитрофуран сериялы препараттар қажет болуы мүмкін.
Диабеттік гломерулосклерозды емдеуде гепарин қолданылады. Әдетте ол бір айға көктамыр ішіне немесе көктамыр ішіне енгізіледі. Препарат гиполипемиялық, антикоагулянтты, гипотензивті және гипогистаминді әсерге ие. Бүйрек қанының тиімді ағымы жоғарылайды, протеинурия төмендейді, капиллярлардың өткізгіштігі қалыпқа келеді.
Егер пациенттің қандағы реологиялық қасиеттері бұзылса, яғни гиперкоагуляция байқалса және микротромбоз дамитын болса, онда реокорректорлар қолданылады. Бұл Гемодез немесе Реополиглюкин болуы мүмкін.
Артериялық гипертензия диабеттік гломерулосклерозбен бірге болған кезде гипертонияға қарсы препараттар қолданылады. Көбінесе олар Резерпин, Клофелин немесе Допегитті артық көреді.
Егер нефротикалық синдром көрсетілген болса, онда олар плазманы немесе оның ақуызын - альбуминді құюға жүгінеді.
Егер бүйрек қызметі күрт нашарлап, бауыр жеткіліксіздігі дамыған болса, онда ауыр шаралар қолданылады:
- гемодиализ (қанды аппараттық тазарту),
- үздіксіз перитонеальді диализ (диализ ерітіндісі күніне бірнеше рет енгізіледі)
- бүйрек трансплантациясы (кейде ұйқы безімен бір уақытта).
Диеталық терапия
Диабеттік гломерулосклерозда диеталық терапияның белгілі принциптері сақталуы керек:
- Тамақтану гипокалориялық болуы керек. Бұл майлар мен көмірсулардың үлесінің едәуір төмендеуін білдіреді. Негізінен сіз майларды шектеуіңіз керек - күніне 30-50 граммға дейін. Төмен көмірсутекті диета туралы көбірек оқыңыз.
- Белокты дұрыс қабылдауды қамтамасыз етіңіз. Норманы пациенттің дене салмағына қарай есептейді. Күніне орта есеппен дене салмағының 1 граммында 0,8 грамм ақуыз болуы керек.
- Егер гломерулярлық фильтрация жылдамдығы төмендесе, онда ақуыз аз диета қажет болады. Бұл жағдайда науқас күніне кемінде 30-40 грамм белокты қамтуы керек. Бұл жағдайда өнімдердің жеткілікті калория мөлшері болуы маңызды, әйтпесе пациентте ақуыз-энергия тапшылығы пайда болуы мүмкін. Процесті дәрігер бақылауы керек.
- Холестерині бар тағамдарды тұтынуды шектеңіз. Оны өсімдік майымен ауыстыру керек.
- Азық-түлік бөлшек болуы керек - күніне 5-6 тамақ қажет. Бұл сізді күн бойы біркелкі қандағы қантпен қамтамасыз етуге мүмкіндік береді, өйткені бұл көрсеткіштің күрт ауытқуы тамырларға патологиялық әсер етеді.
- Егер артериалды гипертензия диабеттік гломерулосклерозбен байланысты болса, науқасқа аз тұзды диета қажет. Күніне ол 4-5 грамм ас тұзын ішуі керек.
- Сұйықтықты шектеу. Қант диабетімен ауырған кезде оны шектеусіз ішуге болады, бірақ бүйректің қатар жүретін проблемалары бұл рұқсатты алып тастайды. Алкоголь мен газдалған сусындарды толығымен тастау керек.
- Диуретикалық әсері бар өнімдерді алып тастау. Бұл ережені қант диабетімен ауыруға рұқсат етілген және ұсынылатын дәрілік отварды қабылдау кезінде есте ұстаған жөн.
Диабеттік гломерулосклероздың ағымы бірнеше факторларға байланысты:
- пациенттің жасы
- аурудың ауырлығы
- қант диабетін түзету
- қатар жүретін аурулар
- клиникалық көрініс.
Диабеттік гломерулосклерозда алғашқы симптомдар басталғаннан бастап орташа өмір сүру ұзақтығы орташа есеппен 5-8 жыл.
Протеинурия сатысындағы аурумен оның өршуінің алдын алуға болады. Егер терминал сатысында диабеттік нефропатия болса, онда бұл жағдай өмірге сәйкес келмейді.
Егер гломерулосклероз және І типті қант диабеті бар диабеттік нефропатия созылмалы бүйрек жетіспеушілігіне әкелсе, онда 15% жағдайда өлімге әкелетін нәтиже байқалады.
50 жасқа дейінгі өлім нәтижесі негізінен уремиямен байланысты. 50 жастан кейін өлім көбінесе жүрек-қантамыр жүйесінің зақымдалуы аясында болады. Екі жас санаты үшін де өлімнің жиі себебі созылмалы түрдегі қанайналым жеткіліксіздігі болып табылады.
Диабеттік гломерулосклероздың алдын-алу
Негізгі алдын алу шаралары: қант диабетін ерте анықтау, емдеу және өтемақы. Қандағы қант деңгейін мұқият бақылау және гликемияның қатты ауытқуын болдырмау керек. Осы мақсаттар үшін инсулиннің немесе қантты төмендететін басқа заттардың дозасын дұрыс таңдап, бұл шараны бөлшек тамақпен біріктіру қажет.
Науқас диетаны ұстануы керек - бұл кешенді емдеудің міндетті компоненті.
Диабеттік гломерулосклероз кезінде бақылау қажет. Аурудың барысын терапевт, эндокринолог, уролог және нефролог бақылайды. Науқас кем дегенде алты айда бір рет белгілі бір зерттеулерден өтуі керек.
Диабеттік гломерулосклероз - өте ауыр ауру. Оны уақтылы диагноз қою және дұрыс емдеуді бастау маңызды. Ауруды ерте сатысында анықтаған кезде, дұрыс емделу және диеталық терапия кезінде болжам өте қолайлы. Қант диабетімен ауыратын науқастарға аурудың ерте сатысында анықтау үшін бірқатар тексерулерден өту маңызды.
Диабеттік гломерулосклероз дегеніміз не?
Диабеттік гломерулосклероз - Диабеттік микроангиопатияның ең ауыр және күрделі түрлерінің бірі. Оны Киммельстиль-Вилсон синдромы деп атайды, оны алғаш рет 1936 жылы жазған авторлардан кейін. Бұл аурудың басқа да көптеген түрлері бар - диабеттік бүйрек, диабеттік нефропатия.
Е. Ефимов (1989) «диабеттік нефропатия» терминін неғұрлым орынды деп санайды, өйткені гломерулярлық капиллярлардың оқшауланған зақымдануы басқа тамырлар мен түтікшелерсіз іс жүзінде жоқ және қазіргі заманғы зерттеу әдістерінің көмегімен қай зақымдану және бүйректің қай бөлігі басым екенін анықтау қиын. Дегенмен, «диабеттік гломерулосклероз» термині де жарамды.
Диабеттік гломерулосклероздың клиникалық көріністерінің жиілігі, әртүрлі авторлардың пікірінше, 6-дан 64% -ға дейін өзгереді (Бургер, 1970, А.С. Ефимов, 1973, А. Аструг, 1976 ж. Т. Б.). Диабеттік гломерулосклероз ерлерге қарағанда әйелдерде жиі кездеседі - сәйкесінше 30% және 19,5% (А. С. Ефимов, 1973, А. Аструг, 1976).
Қазіргі зерттеушілердің көпшілігі гломерулосклероздың пайда болуы мен қант диабетінің ұзақтығы арасындағы байланысты атап өтеді. Көбінесе ол оқшауланбайды, бірақ басқа жерлердің микроангиопатиясымен біріктіріледі, мысалы, 70-90% жағдайда ретинопатиямен.
Диабеттік гломерулосклероз кезінде патогенез (не болып жатыр?):
Диабеттік гломерулосклероздың пайда болуы туралы толық түсінік жоқ. Әртүрлі гипотезалар бар, олардың авторлары осы аурудың дамуына әкелетін күрделі механизмдерді түсіндіруге тырысады. Осылайша, бастапқы метаболикалық бұзылулар теориясы ақуыздың, липидтердің және көмірсулар алмасуының көптеген өнімдерінің жоғарылаған концентрацияларында қан тамырларының, атап айтқанда бүйрек гломерулаларының зақымдалуымен қанда айналымда жүру арқылы қант диабетіндегі қан тамырларының зақымдалуын түсіндіреді. В. Серов, 1962 ж., В.В. Серов және т.б., 1981). Мысалы, ақуыз синтезі мен гликопротеиннің метаболизмінің бұзылуы парапротеиндердің түзілуіне әкеледі, олар жертөле мембраналарының өткізгіштігінің жоғарылауымен бүйрек гломерулаларында жиналып, олар гиалин тәрізді затқа айналады. Алайда, диабеттік микроангиопатиялардың метаболикалық гипотезасы, бұл метаболикалық бұзылыстар әлі анықталмаған кезде, предиабет кезеңінде олардың дамуы туралы сенімді түсіндірмелер бермейді.
Қант диабетіне генетикалық бейімділіктің қалыптасқан тұжырымдамасына негізделген микроангиопатиялар мен диабеттік гломерулосклероздың иммунологиялық тұжырымдамасы талқыланады. Айналымдағы иммундық кешендердің шоғырлануы мен микроангиопатияның ауырлығы арасындағы байланыс бар.
Нейроэндокриндік гипотеза қант диабетінің тамырлы асқынуларын глюкокортикоидтардың, аденогипофиздің және гипоталамустың белсенділігінің артуымен байланыстырады, бұл капилляр өткізгіштігінің жоғарылауына және пептид молекулаларының тамыр қабырғасына түсуіне әкеледі.
Генетикалық теория қант диабетімен ауыратындардың туыстарында кездесетін қант диабетіне бейімділікке негізделген. Бұл теорияны жақтаушылар қант диабетіндегі тамырлы және метаболикалық бұзылыстардың тұқым қуалайтын жолмен берілуі, көмірсуларға төзімділіктің өзгеруі мүмкіндігін мойындайды.
Осылайша, диабеттік гломерулосклероздың патогенезінің біртұтас теориясы жоқ. Шамасы, негізгі патогенетикалық механизмдер полиметаболикалық аурудың өзімен байланысты - қант диабеті. Ақуыздардың, гликопротеиндердің, липидтердің метаболикалық процестерінің өнімдері бүйрекке гематогенді жолмен еніп, оның тіндеріне түседі.
Диабеттік гломерулосклероздың патологиялық анатомиясы полиморфты болып табылады. Түйіндік, диффузиялық және экссудативті морфологиялық формаларды ажыратыңыз. Кейбір авторлар аралас форманы да ажыратады (А.М. Вичерт, 1972). Түйіндік нысанды Киммельстил және Уилсон сипаттайды және қант диабетіне тән. Ол бүйрек гломеруласында гломеруланың бір бөлігін немесе барлығын алып жатқан дөңгелек немесе сопақша пішінді эозинофильді түзілімдердің (түйіндер) болуымен сипатталады. Түйіндер - бұл гломерулярлы іргетас мембраналарының затына ұқсас, сондықтан мембраналық деп аталатын әртүрлі мөлшердегі түйіршіктер мен трабекулалардың мезангиясында жинақталу. Сонымен қатар гломерулярлық капиллярлардың кеңеюі және аневризмалары, олардың іргетасы мембраналарының қалыңдауы байқалады. Диабеттік гломерулосклероздың диффузды формасымен гломеруладағы морфологиялық өзгерістер типальды түйіндер пайда болмай мезангийдің диффузды біркелкі кеңеюі және тығыздалуымен көрінеді, бірақ капиллярлық іргетас мембраналарының қатысуымен күрт қалыңдайды. Экссудативті өзгерістер капиллярлық ілмектердегі қақпақшалар түрінде дөңгеленген формациялардың гломеруласының лобулаларының шетінде пайда болуымен сипатталады. Осы түзілімдердегі иммуногистохимиялық зерттеу көптеген комплементарлы байланыстыратын иммуноглобулиндерді атап өтті, бұл оларды иммундық кешендер деп санауға негіз берді. Диффузды мезангийдің тығыздалуымен және гломерулярлық капиллярлық іргетас мембраналарының қалыңдауымен үйлесетін типтік түйіндердің болуы аралас формаларға тән.
Диабеттік гломерулосклероздағы қайталама өзгерістерге эпителийде дегенеративті өзгерістермен бүйрек түтікшелерінің зақымдануы, жертөле мембраналарының гиалинизациясы және майлы дегенерация кіреді. Диабеттік гломерулосклероздың мәні болып табылатын гломерулярлық капиллярлардың зақымдануымен қатар бүйрек тамырларының атеросклерозы және атеросклероз белгілері анықталған. Диабеттік гломерулосклероздың барлық түрлерінің нәтижесі гломерулидің толық күйреуі (қайтыс болуы) және перигломерулярлық фиброздың дамуы болып табылады.
Диабеттік гломерулосклероздың белгілері:
Диабеттік ангиопатияның жалпы қабылданған жіктемесі жоқ. Олар негізінен қан тамырларының зақымдануының (диабеттік ретинопатия, нефропатия) жеке клиникалық көріністерін ескере отырып жасалған немесе негізінен органдардағы морфологиялық өзгерістерге негізделген.
Н.Ф. классификациясына сәйкес.Скопиченко (1973), диабеттік гломерулосклероздың бастапқы (төмен симптоматикалық), өтпелі (клиникалық ерекшелігі) және соңғы (нефротикалық-азотемиялық) сатыларын ажыратады. Курстың сипаты бойынша - баяу және тез дамитын формалар (нұсқа). Бұл жіктеудің келесі тармақтары диабеттік гломерулосклерозды әр түрлі локализацияның микроангиопатиясымен және басқа бүйрек ауруларының стратификациясымен (пиелонефрит, амилоидоз) біріктіру мүмкіндігін ескереді.
Аурудың негізгі белгілері - протеинурия, ретинопатия және гипертония. Протеинурия бастапқыда кішігірім және тұрақсыз (іздерден 0,033 г / л дейін), содан кейін тұрақты, орташа немесе едәуір айқын болады (1,0-2,0 ден 30 г / л дейін). Ең айқын протеинурия гломерулярлық капиллярлық зақымданудың түйіндік түрімен байқалады. Алайда, ұзақ мерзімді қант диабеті бар кейбір науқастарда протеинурия болмауы мүмкін (Н.Ф. Скопиченко, 1972). Пиелонефрит, бүйрек және гипертензиядағы диабеттік шығу тегі протеинуриясының дифференциалды диагностикасының критерийлерінің бірі оның ауырлық дәрежесі болуы мүмкін (диабеттік гломерулосклерозбен ол пиелонефрит пен гипертонияға қарағанда) және ең бастысы гипертонияның ретинопатиямен үйлесуі.
Зәр шығару тұнбасындағы өзгерістер (гематурия, цилиндрурия), әсіресе аурудың ұзақтығы 10 жылдан аз болса, маңызды емес. Аурудың ауыр кезеңінде, әсіресе нефротикалық синдроммен, сәйкес цилиндрурия байқалады, ал гематурия шамалы. Балауыз баллондары бүйрек жеткіліксіздігі сатысында ғана байқалады.
Диабеттік ретинопатия 80% жағдайда кездеседі және сетчатканың патологиялық өзгеруімен сипатталады: микроаневризмалар, қан кетулер, экссудаттар пайда болады. Көз тамырларының микроаневризмалары соншалықты ерекше, олар кездейсоқ анықталса да, жасырын диабеттің болуын болдырмау керек. Кейінгі цикатриялық қайтарып алу оның бөлінуіне әкелуі мүмкін. Мұның бәрі көру қабілетінің айтарлықтай әлсіреуіне және жоғалуына әкеледі. Сетчаткадағы тамырлардың өзгеруі гломерулярлық капиллярлардың зақымдалуымен, яғни жертөле мембраналарының зақымдалуымен ортақ генезиске ие деп саналады. Кейде ретинопатия нефропатиядан алда болады.
Диабеттік гломерулосклероздың дамуымен негізгі клиникалық белгі - артериялық гипертензия. Гипертония мен атеросклерозға байланысты гипертензиядан айырмашылығы, ол прогрессивті протеинурия мен диабеттік ретинопатиямен үйлеседі. Егер қан қысымының жоғарылауы қант диабетінен бұрын пайда болса немесе онымен бір мезгілде болса, онда бұл гипертензияны білдіреді.
Диабеттік гломерулосклероз кезіндегі артериалды гипертензияның патогенезі күрделі және әсіресе ренин-ангиотензин-альдостерон жүйесінің белсенділігінің артуымен байланысты, бұл өз кезегінде бүйректің ұсақ тамырларына зақым келтірумен байланысты - артериолалардың гиалинозын, гломерулидің көп мөлшерінің жойылуы және бүйрек қан ағымының төмендеуі (В. , А.Ц. Анасашвили, 1983).
Кеш кезеңінде диабеттік гломерулосклероз көбінесе нефротикалық синдроммен байланысты, оның клиникасы басқа этиологияның бүйрек зақымдалуымен бірдей болмайды.
Диабеттік гломерулосклероздағы уремиялық синдром жалпы бүйрек жеткіліксіздігінің салдарынан пайда болады және созылмалы бүйрек жеткіліксіздігінің терминальды сатысына тән барлық белгілермен клиникалық түрде көрінеді. Уремия, негізінен жас және орта жастағы диабеттік гломерулосклерозы бар науқастарда өлімнің негізгі себебі болып саналады. Егде жастағы науқастар атеросклероздың әр түрлі асқынуларынан қайтыс болады, бүйрек жеткіліксіздігінің терминалды сатысына дейін жетпейді.
Диабеттік гломерулосклероз жүректің, мидың, төменгі аяқтың қан тамырларына қатты зақымдалумен, миокард инфарктісінің дамуына, инсульт пен тромбозға, диабеттік аяқ-қол гангренасына дейін жүреді. Көбінесе полиневрит бар. Аурудың кеш кезеңдерінде жедел немесе созылмалы пиелонефрит оған қосыла алады.
Диабеттік гломерулосклероздың бір ерекшелігі - аурудың өршуіне қарай қандағы глюкозаның төмендеуі және глюкозурияның толық тоқтағанына дейін төмендеуі. Мұндай «ремиссия» кейбір науқастарда ғана байқалады және аурудың міндетті симптомы болып саналмайды. Гипергликемияның жойылу себептері толығымен анық емес. Гликемияның төмендеуін бүйрек инсулиназасының белсенділігінің төмендеуімен, ақуызға байланған инсулиннің метаболикалық белсенділігінің төмендеуімен және антисулинге қарсы антиденелердің түзілуімен, азот метаболизмі өнімдерінің гипогликемиялық әсерімен, бүйрек үсті безінің қыртысының атрофиясына байланысты глюкокортикоид жеткіліксіздігімен түсіндіруге болады деп санайды (Э.М.Тареев. Р.Клячко, 1974).
Диабеттік гломерулосклерозда ақуыздар, липидтер, ақуыз-полисахарид кешендерінің метаболизмі бұзылған. Ауру дамыған сайын гипоальбуминемия, гипергаммаглобулинемия жоғарылайды, қандағы ақуыздың жалпы мөлшері, негізінен, бүйрек жеткіліксіздігінің дамуымен бірге төмендейді. Диабеттік гломерулосклероз кезіндегі диспротеинемияның патогенезі жеткілікті түрде анық емес, бірақ қалыпты ақуыз синтезін, зәрдегі ақуызды жоғалтуды және қант диабетіндегі бауырдың жиі зақымдалуына байланысты бұзылған синтезді ұстап тұруға қажетті инсулин жетіспеушілігімен байланысты (Б. Н. Боднар, 1974, Б. С.) Джонушас, Н.А.Мкртумова, 1976). Сондай-ақ, қандағы калий концентрациясының жоғарылауы, холестериннің жоғарылауы және гиперкалиемия дамуымен электролит балансының бұзылуы байқалады.
Диабеттік гломерулосклероздың даму ерекшеліктеріне аурудың біртіндеп дамуы сияқты белгілер жатады, сондықтан оның басталуы жиі байқалмайды, зәр тұнбасының тапшылығы, кейбір науқастардағы қант диабетінің ауырлығының төмендеуі және басқа микроангиопатиялармен (әсіресе ретинопатия және аяқтың микроангиопатиялары).
Диабеттік гломерулосклерозда, белсенді терапияға қарамастан, болжам әдетте қолайсыз болып қала береді.
Диабеттік гломерулосклерозды емдеу:
Диабеттік гломерулосклерозбен ауыратын науқастарда емдеу бүйректің функционалды жағдайына, аурудың ауырлығына және асқынулардың болуына байланысты. Бастапқы кезеңде бүйректің функционалды қабілетін сақтай отырып, емдеу қант диабетін қалпына келтіруге бағытталған шараларға негізделген. Болашақта терапия жекелеген синдромдарды жоюға немесе азайтуға бағытталған - гипертониялық, нефротикалық, азотемиялық, анемиялық және т.б. (В. Баранов, Н. Ф. Скопиченко, 1973). Диабеттік гломерулосклероз кезіндегі бүйрек және зәр шығару жолдарының инфекциясының стратификациясының мүмкіндігін қарастыру қажет.
Диабеттік гломерулосклерозды емдеудегі диета негізінен гипокалориялық, көмірсуларға бай және майларда аз (күніне 30-50 г) холестерин бар өнімдерді шектеп, оларды өсімдік майымен алмастыруы керек. Ұқсас диета диабетпен ауыратын науқастардың рационында жануар майларының көп болуы тамырлы асқынулардың дамуына ықпал ететіндігіне негізделген. Семіздік диабеттік микроангиопатия үшін маңызды қауіп факторларының бірі болып табылатынын ескере отырып, қант диабеті бар науқастардың дене салмағын қалыпқа келтіруге тырысу керек. Тамырларға патологиялық әсер етуі салдарынан гипергликемия онша көп емес, өйткені қандағы қант деңгейінің күрт ауытқуы, пациенттердің фракциялық, бес, алты еселік тамақтануы ұсынылады, бұл күн ішінде қанттың біркелкі деңгейін қамтамасыз етеді. Науқастардың инсулинге сезімталдығының жоғарылауына байланысты оны фракциялық енгізу және әр енгізуден кейін екі рет тамақтану ұсынылады (15-20 минуттан кейін және 1,5-2 сағаттан кейін). Ново Реу типтегі инжекторлық қондырғыларды, биостатор аппаратын қолдана отырып, инсулин секрециясының физиологиялық ырғағына жақын инсулин терапиясының режимі перспективалы болып табылады (А. С. Ефимов, 1989).
Созылмалы бүйрек жеткіліксіздігі дамуындағы диеталық терапия диабеттік гломерулосклерозсыз созылмалы бүйрек жетіспеушілігі бар науқастарды емдеуден өзгеше емес.
Кеңінен қолданылатын әдіс метаболизмнің бұзылған түрлерін түзетуді білдіреді. Оларға С, А, В топтарының витаминдері, рутин әр ай сайын 10-20 күн (В. Р. Клячко, 1974), анаболикалық стероидтер - неробол, ретаболил, силаболин, 1-3 айға дейін емделеді, одан кейін 2 ай үзіліс жасалады. 1-2 жыл (А.Ф. Маленченко, 1965, А.С. Ефимов, 1973).
Липидтер алмасуының бұзылуын ескере отырып, липолитикалық және гипохолестеролемиялық әсері бар препараттар тағайындалады: атромид, мицлерон, цетамифена, комплимент, нигексин, мысклеронның гломерулярлы фильтрацияға оң әсері атап өтілген (В. Г. Спесивцев және басқалар, 1974). Кейбір авторлар (P. N. Боднар соавт., 1973; А. С. Ефимов және басқалар, 1974) гепариннің антикоагулянт, гипотензивті, гиполипемиялық және гипогистаминдік қасиеттері бар оң әсерін атап өтеді. Сонымен қатар, гепарин капиллярлардың өткізгіштігіне оң әсер етеді), бүйрек қанының тиімді ағымын арттырады және протеинурияны төмендетеді. Гепарин тәуліктік дозада 10-20 мың бірлікті тамыр ішіне немесе тамыр ішіне 3-4 апта ішінде енгізеді.
Антиспазматикалық препараттар диабеттік микроангиопатияны емдеу үшін қолданылады: ангинин (продектин), сәйкестік, нигексин және т.б. Ангинин J3-липопротеиндермен тамыр қабырғасының инфильтрациясын төмендетеді, тамыр өткізгіштігін төмендетеді және диабеттік ретинопатия мен нефропатияға оң әсер етеді (В.Р. Клячко, 1972 ж.). Т.Н. Тиркина және т.б., 1974). Лазерлік коагуляция және гемокарберфузия тиімді. Соңғысы диабеттік ретинопатияны емдеудегі жаңа бағытты ұсынады (Л. А. Катцнельсон және басқалар, 1991). Дицинон тамырлардың өткізгіштігін төмендетеді, қан кетулердің резорбциясына ықпал етеді, көру өткірлігін арттырады (В.Р. Клячко және басқалар, 1972).
Қант диабетімен ауыратын науқастарда қанның реологиялық қасиеттерінің айтарлықтай бұзылуына байланысты, гиперкоагуляция және микротромбоздың дамуы, гемодез, реополиглюкин сияқты реоррекциялар ұлпаның оттегімен жақсаратын препараттармен (солкосерил), сондай-ақ қан жасушаларының жинақталу потенциалын төмендетеді (трентальды, криминалды). )
Сондай-ақ ангиопротекторлар - Doxium, Prodectin, Essential, қант диабетімен ауыратын науқастардағы липидтердің асқын тотығуының бұзылуын ескере отырып, B дәрумені, 30% ерітінді (пациенттің дене салмағының 8 тәулігіне 8 мг / тәулік ішінде) антиоксиданттар болып табылады.
Оны тубулогломерулярлық бұзылыстардың алғашқы кезеңдерінде қолдану нефроангиопатияның алдын-алу ретінде қызмет етуі мүмкін (3. С. Мехдиева, 1989).
Қант диабетіндегі тамырлы зақымдануды емдеудегі түбегейлі жаңа препарат изодибут болып табылады - жасушаішілік глюкозаны сорбитолға айналдыруға жауап беретін алдоредуктаза ферментінің ингибиторы 2-6 апта ішінде күніне 3-4 рет 0,5 г таблеткадан тағайындалады (И. М. Кахновский) , Т.В. Королева, 1990). Препарат Киев эндокринология және гормондар химиясы ғылыми-зерттеу институтымен жасалды. Дәрілік емес терапия әдістерінің ішінен гипербариялық оксигенация тиімді, бұл бүйректің функционалды жағдайын жақсартады (Т. А. Малкова, 1990).
Артериялық гипертензия кезінде гипертонияға қарсы препараттар қолданылады (допегит, гемитон, клонидин, резерпин және т.б.). Ісінумен күресу үшін салоуретиктерді альдостерон антагонисттерімен (альдактон, верошпирон) үйлестіру ұсынылады. Тиазидті препараттарды қабылдау кезінде сақ болу керек, өйткені ұзақ уақыт қолданғанда олар қандағы инсулин белсенділігінің төмендеуіне байланысты қант диабетін жоғарылатады. Диуретиктерден гөрі антранил қышқылының препараттарына (фуросемид, ласикс) артықшылық беру керек. Ауыр нефротикалық синдромда плазма немесе альбумин құю көрсетіледі.
Созылмалы бүйрек жетіспеушілігін дамыту кезінде ацидозды азайту үшін сілтілі минералды су, жеміс шырындары, асқазанды шаю, 5% натрий гидрокарбонаты ерітіндісінің тамыр ішіне тамшы, гемодез қолданылады. ТБИ дамуымен, дұрыс емес диета және симптоматикалық құралдармен науқастар гемодиализге көшеді. Зәр шығару жолымен асқынған диабеттік гломерулосклерозда кең спектрлі антибиотиктер, қажет болған жағдайда сульфонамидтер, нитрофуран сериялы препараттармен бірге тағайындау керек.
Диабеттік гломерулосклероздың алдын-алу:
Ол қант диабетін ерте анықтау және емдеу, қандағы қанттың мұқият бақылануы және инсулиннің немесе басқа да қантты төмендететін дәрілердің тиісті дозаларын таңдаумен бірнеше рет тамақтану арқылы жүзеге асатын гликемияның күрт ауытқуын жою арқылы жүзеге асырылады. Науқастарға тиісті диеталық терапия, дұрыс жұмыс қажет. Зәр шығару жолдарының инфекцияларының алдын-алу қажет.
Диабеттік гломерулосклерозы бар науқастарға клиникалық бақылауды жергілікті жалпы тәжірибелік дәрігер эндокринологпен бірлесіп жүргізеді. Зерттеудің бірдей мөлшері созылмалы гломерулонефриттің тиісті түрімен бірге ұсынылады - 3-6 айда бір рет. Қан қысымын, зәрдегі және қандағы қантты бақылауға ерекше назар аудару керек.
Егер сізде диабеттік гломерулосклероз болса, қай дәрігерден кеңес алу керек:
Сізді бір нәрсе мазалайды ма? Диабеттік гломерулосклероз, оның себептері, белгілері, емдеу және алдын-алу әдістері, аурудың барысы және одан кейінгі диета туралы толығырақ білгіңіз келе ме? Немесе сізге тексеру қажет пе? Сіз жасай аласыз дәрігермен кездесу жасаңыз - емхана евро зертхана әрқашан сіздің қызметіңізде! Ең жақсы дәрігерлер сізді тексеріп, сыртқы белгілерді зерттеп, ауруды белгілері бойынша анықтауға көмектеседі, кеңес береді және қажетті көмек көрсетіп, диагноз қояды. Сіз де жасай аласыз үйге дәрігер шақырыңыз. Клиника евро зертхана тәулік бойы сізге ашық.
Клиникамен қалай байланысуға болады:
Киевтегі клиникамыздың телефоны: (+38 044) 206-20-00 (көп арналы). Клиника хатшысы дәрігерге бару үшін қолайлы күн мен сағатты таңдайды. Біздің координаттарымыз бен бағыттарымыз осы жерде көрсетілген. Клиниканың барлық қызметтері туралы толығырақ оның жеке парағынан қараңыз.
Егер сіз бұрын қандай да бір зерттеу жүргізген болсаңыз, Олардың нәтижелерін дәрігеріңізбен кеңесу үшін міндетті түрде алыңыз. Егер зерттеулер аяқталмаса, біз клиникада немесе басқа клиникадағы әріптестерімізбен бірге бәрін жасаймыз.
Сізде ? Жалпы денсаулығыңызға өте мұқият болуыңыз керек. Адамдар аз көңіл бөледі аурудың белгілері және олар бұл аурулардың өмірге қауіпті екенін түсінбейді. Бастапқыда денемізде көрінбейтін көптеген аурулар бар, бірақ соңында, өкінішке орай, оларды емдеуге кеш болып көрінетіні белгілі болды. Әрбір аурудың өзіндік белгілері, сыртқы белгілері бар - деп аталатын түрлері бар аурудың белгілері. Симптомдарды анықтау - жалпы ауруларды диагностикалаудағы алғашқы қадам. Бұл үшін жылына бірнеше рет қажет дәрігерге қаралу, қорқынышты аурудың алдын алып қана қоймай, сонымен бірге денеде және тұтастай алғанда денеде сау ойды сақтауға көмектеседі.
Егер сіз дәрігерге сұрақ қойғыңыз келсе - он-лайн кеңес беру бөлімін пайдаланыңыз, мүмкін сіз сол жерде өз сұрақтарыңызға жауап таба аласыз және оқи аласыз жеке күтім бойынша кеңестер. Егер сізді емханалар мен дәрігерлердің пікірлері қызықтырса, барлық дәрі-дәрмектер бөлімінен қажетті ақпаратты табуға тырысыңыз. Еуро медициналық порталында тіркеліңіз зертханаэлектрондық поштаңызға автоматты түрде жіберілетін сайттағы соңғы жаңалықтар мен ақпараттардан хабардар болу.
Патологиялық анатомия
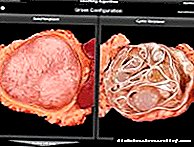
Г. кезінде бүйректегі гистологиялық өзгерістер өте полиморфты, зақымданудың үш негізгі формасы бөлінген - түйінді, диффузды және экссудативті. Кейбір авторлар экссудативті емес, аралас форманы шығарады.
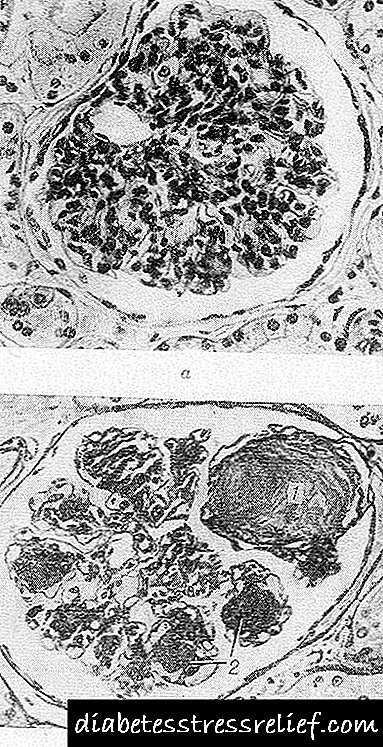

Түйіндік форма глуомерулде эозинофильді түзілімдердің (түйіндердің) құрамында вакуольдері бар дөңгелек немесе сопақша пішінді болуымен сипатталады. Олар гломеруланың бір бөлігін немесе барлығын ала алады, олардың шеткі бөлігінде, екінші жағдайда, сақталған сығылған капилляр ілмектері орналасқан. Сонымен қатар гломерулярлық капиллярлардың кеңеюі және аневризмалары, олардың іргетасы мембраналарының қалыңдауы байқалады. Түйіндерді гистохимиялық зерттеу кезінде олар алдымен фибрин, кейіннен коллаген ретінде дақталады. Түйіндерде жоғары молекулалы салмағы бар мукополисахаридтер, аз мөлшерде қышқыл мукополисахаридтер, майлы заттар, негізінен қанықпаған май қышқылдары мен холестерол эфирлері болады. Электронды микроскопиялық зерттеу көрсеткендей, түйіндердің пайда болуы мезангийде іргетас мембранасының затына ұқсас кесектер мен трабекулалардың жинақталуы түрінде жүреді.
Диффузиялық формасы мезангийдің біркелкі кеңеюі және тығыздалуымен көрінеді, олар іргетас мембраналарына капиллярларды тартады, олар күрт қалыңдайды. Мезангийде пайда болған мембрана тәрізді құрылымдар үздіксіз массаларға біріктірілмейді және түйін түзілмейді. Гломерулидің капиллярлық ілмектерінің жертөле қабаттары қалыңдайды, құрылымы жоғалады.
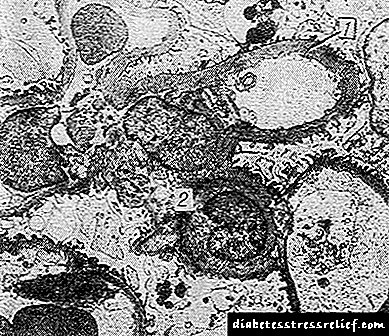
Аралас форма гломерулярлық капиллярлардың базальды мембраналарының диффузды және мезангиалды тығыздалуы бар типтік түйіндердің үйлесімімен сипатталады. Электронды микроскопиялық зерттеулерге сүйенсек, гломерулярлық капиллярлардың базальды мембраналарының қалыңдауы бүйректің зақымдануының кез-келген клиникалық көрінісі пайда болғанға дейін ерте пайда болады және Г. формасының барлық түрлерімен кездеседі. Мембраналардың қалыңдауы науқастарда ғана емес, сонымен қатар жас адамдарда байқалады. диабеттік отбасылардағы адамдар.
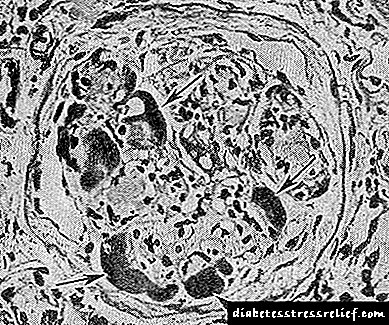
Экссудативті форма бұрынғыға қарағанда аз кездеседі және ең алдымен деп аталатындармен сипатталады. «Фибриноидтық қақпақтар» - бұл эндотелий мен капиллярлардың негіздік мембранасы арасындағы PAS-теріс материалдың шөгінділері. Осы түзілімдердегі иммуногистохимиялық зерттеу комплементарлы байланыстыратын иммуноглобулиндердің айтарлықтай мөлшерін анықтайды, бұл олардың сарысу экссудаты емес, антиген-антидене кешені екенін көрсетеді. «Фибриноидтық қақпақтар» Г.-ға тән емес, бірақ сонымен бірге олар оның ауыр және тез дамып келе жатқан формаларында кездеседі. Олар көбінесе деп аталатындармен біріктіріледі. Боулинг капсуласының ішінде орналасқан «капсула тамшылары».
Түтікшелердегі өзгерістер гликогендік инфильтрациямен сипатталады, бұл процесс кортикомедулярлы аймақта, алдымен, Хенле ілмегінің жұқа бөліміне тарала отырып, проксимальды жинақталған түтіктердің терминалды сегментінде жүреді. Эпителийдің щеткасы шекарасы босатылып, цитоплазмада ақуыз түйіршіктері де кездеседі. Г.-ның ауыр, ұзаққа созылған жағдайларында түтікшелердің атрофиясы, олардағы цилиндрлердің қатысуымен саңылаулардың кеңеюі байқалады. Түтікшелердің жертөле мембраналары бөлініп, қалыңдатылған. Бүйрек пен басқа мүшелердің ұсақ қантамырларында плазмалық сіңдіру, эндотелийдің көбеюі, іргетас мембраналарының артериялардың гиалинизациясына дейінгі екі өзгерісінің біртіндеп ұлғаюы байқалады.
Патогенез. G. г - қант диабетіне тән және эндокринді-метаболикалық бұзылулармен байланысты бүйректің зақымдалуы.
Альфа2-глобулиндердің көбеюімен және патологиялық парапротеиндердің пайда болуымен, мукополисахаридтер деңгейінің жоғарылауымен, жалпы липидтермен, триглицеридтермен, р-липопротеидтермен тамырлы өткізгіштігінің жоғарылауымен науқастарда пайда болатын диспротеинемия олардың мезангиальды матрицаға енуіне, сол жерде, полимеризацияның кешеуілдеуіне әкелуі мүмкін. түйіндердің түзілуіне дейін. Дж. Бүйрек зақымдалуының ұқсастығы. Бүйректегі өзгерістермен бірге кортикостероидтардың үлкен мөлшерін жануарларға енгізгенде, бұл зақымданулар бүйрек үсті бездерінің гиперфункциясымен, атап айтқанда альдостерон секрециясының жоғарылауымен байланысты деп болжайды.
Клиникалық көрініс
Протеинурияның, артериялық гипертензияның және ісінудің болуы тән. Протеинурия (қара) - бұл Г.-ның алғашқы және тұрақты көрінісі, ақуыздың жоғалуы күніне 40 г дейін жетеді. Диабеттік ретинопатия әрдайым байқалады (қараңыз), ол ақ қанатты дақтар түрінде микроаневризмалармен, экссудаттармен, азғындау учаскелерімен, ал ауыр түрлерінде - пролиферативті ретинитпен (қараңыз). Несеп тұнбасы әдетте аз болады. Артериялық гипертензия пациенттердің 60% -ында кездеседі және протеинурия сияқты оның алғашқы клиникалық көрінісі болуы мүмкін. Гипертония ауруы аурудың ұзақтығына қарай артады. Жастарда нефротикалық синдром жиі байқалады, қарт адамдарда - артериалды гипертензия, жиек жүрек жеткіліксіздігімен біріктірілуі мүмкін. Мұндай жағдайларда ісіну табиғатта аралас жүрек-өкпе.
Орташа гипопротеинемиялық ісінулер жиі байқалады - Хендерсонға сәйкес пациенттердің 47% -ында (Л. Хендерсон және басқалар, нефротикалық синдром (қараңыз) - әлдеқайда аз - 6-дан 26% -ға дейін). Қант диабетімен ауыратын науқастардағы нефротикалық синдром крон, нефритпен ауыратын науқастарға қарағанда анағұрлым айқын болжамдық белгі болып табылады.
Белгілі протеинурия болмаған кезде ақуыз деңгейі мен қан сарысуындағы ақуыз фракцияларының арақатынасы қалыпты шектерде қалады, нефротикалық синдром, гипопротеинемия және гипоальбуминемиямен қатар альфа2 деңгейінің жоғарылауы және сирек гамма-глобулиндер байқалады. Нефротикалық синдроммен липид деңгейі жоғарылайды. Мукополисахаридтер мен мукопротеиндердің деңгейі жоғарылайды.
Г. патогенетикалық терапиясы жоқ. Анаболикалық гормондардың (ретаболил, неробол және т.б.), гепариннің пайдалы әсері туралы мәліметтер бар. Жеңіл сіңетін көмірсулардың мөлшерін көмірсулар мен белоктардың жеткілікті мөлшерімен (бүйрек жеткіліксіздігі жағдайында) және майдың шектелуімен фруктозамен алмастырған жөн. Симптоматикалық терапия қантамырымен, көріністерімен анықталады: гипертония, ісіну, бүйрек пен жүрек-тамыр жүйесінің функционалды қабілеті. Емдеудің хирургиялық әдістері - гипофиз және адреналэктомия, ұйқы безімен бір мезгілде бүйрек трансплантациясы кең таралған емес.
Г. курсы науқастардың жасына, диабеттің ауырлығына және оны түзетуге байланысты әр түрлі. Жас адамдарда ауру тез дамиды. Бүйрек жеткіліксіздігінің дамуы пиелонефриттің пайда болуына ықпал етеді. Г.-тің алғашқы белгілері басталғаннан кейінгі науқастардың орташа өмір сүру ұзақтығы 5-6 жыл, бірақ 2-ден 12 жасқа дейін.
Диабеттік гломерулосклероз және гломерулопатия: бұл не?
Диабеттік бүйрек ауруынегізінен тамырлы (микроангиопатия) патологиялық өзгерістерді қамтиды және қант диабеті үшін жеткілікті ерекшелігі бар (бүйрек тіндеріндегі метаболизм бұзылған).
Гломерулярлық аппаратқа ғана емес, сонымен қатар басқа бүйрек құрылымдарына да әсер ететінін ескерсек, бұл атау ақталған - диабеттік нефропатия.
Инсулинге тәуелді қант диабетімен бүйрек асқынулары инсулинге тәуелді емес қант диабетімен салыстырғанда (30% және 20%) салыстырғанда әлдеқайда жиі кездеседі. Гломерулосклероздың дамуы қант диабетінің уақытша көрсеткіштерімен байланысты. Аурудың айқын белгілері (протеинурия, гипертония), анықталғаннан кейін 15 жылдан кейін, әдетте, анықталады.
Бірақ қазірдің өзінде алғашқы өзгерістер - гломерулидегі қысымның жоғарылауы және гломерулярлы сүзу жылдамдығының жоғарылауы қант диабетімен қатар жүреді. Альбуминнің жоғалуы (микроальбуминурия) 5 жылдан кейін басталады, бірақ ол әдеттегі сынақтарға әлі де сезімтал емес.
Дамыған кезең (протеинурия, қысым, гломерулярлық фильтрация функциясының бұзылуы) тағы 5-10 жылдан кейін анықталады. Уремия ақуыздың жоғалуы диагнозынан кейін 5 жылдан кейін дамиды.
Қант диабетінің алғашқы белгілерін анықтаған кезде, уақытында елеулі асқынулардың алдын алу үшін үнемі бүйрек функциясын тексеру қажет.
Патологияның даму себептері



Қант диабетінде бүйрек зақымдануының этиопатогенезі екі өзара тәуелді патологиялық процестермен байланысты:

- метаболикалық (алмасу) нақты ақаулар,
- гемодинамикалық бұзылулар.
Теңгерімсіздік, ең алдымен, инсулин жетіспеушілігіне байланысты дайын өнімнің гликозиляциясының жоғарылауына әкеледі.
Яғни, қанттың органикалық молекулаларға қосылуы жоғарылайды, бұл оларды ауырлатады және деформациялайды. Бұл гломерулярлық капиллярлардың негізгі мембранасының қалыңдауына және тамыраралық қабаттың (мезангиалды матрица) ұлғаюына әкеледі.
Гемодинамикалық фактор ұлпалық гипоксияға жауап ретінде пайда болатын гломерулярлы сүзу жылдамдығының жоғарылауын және оның аймағының таралуын тудырады.
Нәтижесінде гломерули капиллярларындағы қысым жоғарылайды, бұл гломерулярлық гипертрофияны тудырады. Тамырлардың өткізгіштігінің жоғарылауы мезангий матрицасына патологиялық ақуыздардың, липидтердің және басқа молекулалардың енуіне ықпал етеді.
Қант диабетіндегі бүйрек зақымдануының патогенезін түсіндіруге бағытталған әртүрлі болжамдар да бар:
- иммунологиялық, қан тамырларын зақымдауы мүмкін иммундық кешендердің айналымымен ангиопатияның ауырлығын түсіндіре отырып,
- ангиопатияны бүйрек үсті безінің, гипоталамус, аденогипофиз гормондарының көбеюімен байланыстыратын нейроэндокринді
- генетикалық, қант диабетіндегі метаболикалық бұзылыстарды белгілі бір локустың гендерге берілуімен байланыстыруға мүмкіндік береді.
Егер отбасында қант диабеті болса, әсіресе, 1-ші тип, тұқым қуалайтын метаболикалық бұзылыстардың басталуына абай болу керек: алдын-ала тексеруден өту керек, салмақтың жоғарылауына жол бермеу керек.
Диабетиктердегі белгілер
Қант диабетіндегі бүйректің зақымдануына өзгерістердің ұзақ дамуы, өздігінен ремиссияға бейімділік және сыртқы көріністердің аздығына байланысты жеткіліксіз көңіл бөлінеді.
Диагноз әдетте егжей-тегжейлі көрініс кезеңінде белгіленеді:
- гипопротеинемия,
- альбуминурия
- орташа гипертензия (бастапқы кезеңде),
- ретинопатия
- ісінуге бейімділік.
Диабеттік бүйректің зақымдануының маңызды белгісі ретинопатия болып табылады, ол инсулинге тәуелді пациенттердің 90% -ында және инсулинге тәуелді емес пациенттердің 60% -ында байқалады.
Фондустың өзгеруі соншалықты тән (микроаневризмалар, тамырлардың айналасындағы экссудативті дақтар, тор қабығындағы қызыл нүктелер түріндегі қан кетулер), бұл диабеттік гломерулопатияға күдік туғызады.
Аурудың даму кезеңдері бөлінеді:
- бастапқы (кішігірім көріністермен),
- өтпелі (айқын протеинуриямен),
- қорытынды (бүйрек жеткіліксіздігімен).
Ауыр диабеттік нефропатия кезінде диабеттің компенсациясында әртүрлі бұзылулар байқалады.
Ауыр жағдайларда аурудың көрінісінде жетекші рөл бүйрек синдромы болып табылады, ал диабеттік спектрдің бұзылуы артта қалады.
Қант диабетіне қатысты тестілерде айтарлықтай жақсарту байқалуы мүмкін (зәрде және қанда глюкозаның төмендеуі, инсулинге сұраныстың төмендеуі мүмкін). Нефропатияның дамуы нефротикалық синдромды тудыруы мүмкін, ол гломерулонефритпен және басқа бүйрек және жүйелік патологиялармен дифференциалды диагнозды қажет етеді.
Егер қанды диабетке тән өзгерістер анықталса, бүйрек скринингіне ерекше назар аудару керек.
Диагностикалық қағидалар

Қант диабеті оттан қорқады!
Сізге өтініш беру керек ...
Дәстүрлі клиникалық әдістермен бүйректегі диабеттік өзгерістердің алғашқы белгілерін анықтау мүмкін емес. Диагноз қою қажеттілігі өте маңызды, өйткені уақтылы анықтау терапияны бастауға және аурудың дамуына жол бермейді.
Гломерулопатияның клиникалық белгілері пайда болғанға дейін патологияны анықтаудың келесі әдістері қолданылады:
- гломерулярлы фильтрацияны анықтау (аурудың алғашқы айларында төмендейді),
- магний секрециясын анықтау (оның клиренсі төмендейді),
- радионуклидті зерттеу
- альбуминді таңертеңгі зәрдегі креатининмен бірге бақылау (альбуминнің жоғалуы анықталған).
Ерте кезеңдегі биопсияның мәні бүйрек тамырларының белгілі бір зақымдануын тану болып табылады. Тіндердің бір бөлігі гистология үшін алынады.
Микроскоптың әсерінен қант диабеті басталғаннан бастап алғашқы 1-2 жыл ішінде капиллярлардың гломерулаларының іріңді қабаты қалыңдағаны байқалады. Әрі қарай патология жиһаздың қалыңдығының жоғарылауымен, мезангийдің жеңілісімен көрінеді.
Морфологиялық өзгерістер 4 формадан тұрады:
Нодулярлық - көп таралған. Ол жоғары молекулалық салмағы бар мукополисахаридтер, әртүрлі майлы заттар бар дөңгелек түйіндердің түзілуімен сипатталады.
Олар капиллярлық ілмектерді қысып, гломеруланың бір бөлігін немесе бүкіл бөлігін толтырады. Тамырларда аневризмалар анықталады, негізгі мембрана қалыңдайды.
Диффузды пішінмен, ондағы мембрана тәрізді құрылымдардың пайда болуымен тамыраралық қабаттың біртектес өзгерісі жүреді. Тамырлардың базальды мембраналары едәуір қалыңдайды. Гломерулярлы қантамырлардың құрылымы жоғалады.
Экссудативті форма көбінесе ауыр, тез дамитын формалармен жүреді. Микропрепаратта көрсетілген эндотелий мен негізгі капиллярлық мембрана арасындағы «фибриноидтық қақпақтар» қант диабетіне тән емес комплементарлы иммуноглобулиндерден (антиген-антиденелер жиынтығынан) тұрады. Боуман капсуласының ішінен «капсула тамшылары» табылуы мүмкін.
Мезангиальды қабаттағы диффузды өзгерістері бар түйіндердің үйлесуі аралас пішінге тән. Қалың капиллярлық мембраналар барлық морфологиялық формаларда кездеседі. Морфологиялық өзгерістердің өсуі уақыт өте келе бүйректің қысылуына әкеледі.
Диабеттік нефропатия анатомиясының өзгерістері макротруг сипаттамасында келтірілген:
- бүйрек мөлшері азайды
- дәнекер тінінің көбеюіне байланысты тығыздығы артады,
- жұқа кортикальды қабат,
- беті майда түйіршікті көрінеді.
Диабеттік бүйректің патогенетикалық терапиясы өзгерістердің бастапқы кезеңінде ғана мүмкін болады.
Диабеттік нефропатияның мүмкін асқынулары
Қант диабеті бар бүйректегі өзгерістер пациенттердің өлімінің ең көп таралған себебі болып табылады. Нефропатияның асқынуы алғашқы жылдары да, белгілі бір уақыт кезеңінен кейін де болуы мүмкін.
Асқынуларға мыналар кіреді:
- анемия
- қысымның тұрақты жоғарылауы,
- тамырлы тамырлардың өзгеруі,
- инфаркт пен инсульттің дамуы.
Тұрақты протеинурияның дамуымен аурудың нәтижесі өте қолайсыз. Бүйрек жетіспеушілігінің дамуы жоғары өліммен уремияға әкеледі.
Белгіленген барлық ұсыныстарды орындау маңызды, үнемі тексерістен өту керек.
Емдеу әдістері
Емдеу, ең алдымен, негізгі ауруды түзетуге бағытталуы керек.
Нефропатия үшін терапияның принциптері:
- минималды қарапайым көмірсулар мөлшері бар диета, бүйрек сүзгісі төмендегенде - ақуыздың ең аз мөлшері,
- анемиямен күресу,
- есірткіні қолдану арқылы қысымның қалыпқа келуі (ACE ингибиторлары),
- липидтер алмасуды қалыпқа келтіру,
- ангиопротекторлар
- бүйрек жеткіліксіздігі белгілерінің дамуымен - инсулинге ауысу,
- уремия белгілерімен - гемодиализ.
Барлық қажетті зертханалық көрсеткіштерді үнемі бақылап отыру, эндокринолог, нефрологпен кеңесу маңызды.
Болжау және алдын-алу
Болжам құру үшін маңызды көрсеткіштер:
- альбуминурия протеинуриясының деңгейі,
- артериялық қысым,
- қант диабетін бақылау.
Кейінгі прогрессиямен микроальбуминурия мен протеинурияны анықтау қолайсыз нәтиженің пайда болу қаупінің қаншалықты жоғары екенін бағалауға мүмкіндік береді.
Нефропатияның алдын-алу келесі шараларға азаяды:
- қант пен липидтерді бақылау,
- артық салмақпен күресу
- темекі шегуден бас тарту
- қалыпты дене белсенділігі,
- мамандардың бақылауы.
Барлық алдын-алу шараларын сақтау, зертханалық параметрлерді мерзімді бақылау бүйрек функциясын кеңейтіп, адамның өмірін сақтайды.