Диабеттің белгілері

Диабеттік амиотрофия - бұл жұлынның жүйке ұштарының зақымдалуына әкелетін бұлшықет әлсіздігі. Бұл жағдайда науқас аяқтарындағы өткір ауырсынуды бастайды, олар әдеттегі ауырсыну құралдарымен жойылмайды, бір аяқтың көлемі азаяды. Дәрігерлерге дұрыс диагноз қою қиынға соғуы мүмкін, өйткені патология қант диабеті бар науқастардың тек 1% -ында кездеседі және оның белгілері ісіну, остеохондроз және басқаларға ұқсас.
Осы мақаланы оқыңыз
Медициналық сараптамалық мақалалар
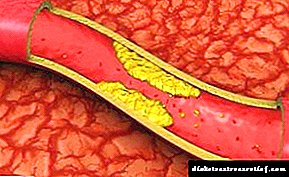
Қант диабетінің белгілері екі жолмен көрінеді. Бұл инсулиннің жедел немесе созылмалы жетіспеушілігімен байланысты, бұл өз кезегінде абсолютті немесе салыстырмалы болуы мүмкін. Жедел инсулин жетіспеушілігі көмірсулар мен басқа да метаболизм түрлерінің декомпенсациясы жағдайын туғызады, клиникалық маңызды гипергликемия, глюкозурия, полиурия, полидипсия, гиперфагия, кетоацидоз салдарынан салмақ жоғалту, диабеттік комаға дейін. Қант диабеті кезінде компенсацияланған және кезеңді түрде өтелетін қант диабеті болған кезде созылмалы инсулиннің жетіспеушілігі аурудың созылмалы ағымына тән диабеттік микроангиопатия мен метаболикалық бұзылуларға негізделген «кеш диабеттік синдром» (диабеттік ретино-, нейро- және нефропатия) сипатталатын клиникалық көріністермен бірге жүреді. .
Жедел инсулин тапшылығының клиникалық көріністерінің даму механизміне гипергликемия, гипераминокидемия, гиперлипидемия және кетоацидоз тудыратын көмірсу, ақуыз және май алмасуының бұзылыстары жатады. Инсулин тапшылығы глюконеогенезді және гликогенолизді ынталандырады, сонымен қатар бауыр гликогенезін тежейді. Тағамдық көмірсулар (глюкоза) сауға қарағанда аз мөлшерде бауыр мен инсулинге тәуелді ұлпаларда метаболизденеді. Глюкагонезді глюкагон арқылы ынталандыру (инсулин жетіспеушілігімен) бауырдағы глюкоза синтезі үшін аминқышқылдарын (аланин) қолдануға әкеледі. Аминқышқылдарының көзі жақсартылған ыдырауға ұшыраған тіндік ақуыз болып табылады. Аминоқышқыл аланині глюконеогенез процесінде қолданылғандықтан, қандағы тармақталған тізбекті аминқышқылдарының (валин, лейцин, изолейцин) мөлшері артып, ақуыз синтезі үшін бұлшықет тінінің пайдаланылуы да азаяды. Осылайша, пациенттер гипергликемия мен аминокидемияны дамытады. Тіндік ақуыздар мен амин қышқылдарының көбеюі теріс азот балансының әсерімен жүреді және пациенттерде салмақ жоғалту себептерінің бірі болып табылады, ал гипергликемия едәуір глюкозурия мен полиуриядан (осмотикалық диурез нәтижесінде) болады. Тәулігіне 3-6 л жететін зәрдегі сұйықтықтың жоғалуы жасушаішілік дегидратация мен полидипсияны тудырады. Тамыр ішілік қан көлемінің төмендеуімен қан қысымы төмендейді және гематокрит жоғарылайды. Инсулин жетіспеушілігі жағдайында бұлшықет тінінің негізгі энергетикалық субстраттары липолиз - триглицеридтердің гидролизінің (ТГ) жоғарылауы нәтижесінде май тінінде түзілетін бос май қышқылдары болып табылады. Гормонға сезімтал липазаның активтенуі нәтижесінде оны ынталандыру FFA мен глицеролдың қанға және бауырға көбеюіне әкеледі. Алғашқысы бауырда тотығып кетоацидозға, рН мен тіндердің гипоксиясының төмендеуіне ықпал ететін қанда жиналатын кетон денелерінің (бета-гидроксибутирикалық және ацетоцетикалық қышқылдар, ацетон) көзі болып табылады.Ішінара бауырдағы ФФА бауырдың майлы инфильтрациясын тудыратын, сонымен қатар қанға енеді, бұл пациенттерде жиі кездесетін гиперглицеридемияны және ФФА (гиперлипидемия) жоғарылауын түсіндіреді.
Кетоацидоздың өршуі және ұлғаюы ұлпалардың деградациясын, гиповолемияны, таралған тамырішілік коагуляция синдромының, қанмен қамтамасыз етілудің жеткіліксіздігінің, гипоксияның және ми қыртысының ісінуінің, диабеттік команың дамуын жоғарылатады. Бүйректегі қан ағымының күрт төмендеуі бүйрек түтікшелерінің некрозын және қайтымсыз анурияны тудыруы мүмкін.
Қант диабетінің даму ерекшеліктері, сондай-ақ оның клиникалық көрінісі көбінесе оның түріне байланысты.
I типті қант диабеті, әдетте, ағзадағы инсулиннің жетіспеушілігін көрсететін ауыр клиникалық симптомдармен көрінеді. Аурудың басталуы бірнеше айлар немесе күндер ішінде дамитын қант диабетінің декомпенсациясының клиникалық көріністерін тудыратын метаболикалық бұзылулармен сипатталады (полидипсия, полиурия, салмақ жоғалту, кетоацидоз). Көбінесе ауру алдымен диабеттік комамен немесе ауыр ацидозмен көрінеді. Терапевтік шараларды өткізгеннен кейін, оның ішінде көп жағдайда инсулин терапиясы және қант диабетін өтегеннен кейін аурудың жақсаруы байқалады. Сонымен, науқастарда, тіпті диабеттік комадан зардап шеккеннен кейін де, инсулинге тәуліктік қажеттілік біртіндеп азаяды, кейде ол толығымен жойылғанға дейін. Көптеген пациенттерде аурудың бастапқы кезеңіне тән метаболикалық бұзылуларды жойғаннан кейін инсулин терапиясын тоқтату мүмкіндігіне әкелетін глюкозаға төзімділіктің жоғарылауы байқалады. Әдебиеттерде мұндай пациенттердің уақытша қалпына келу жағдайлары жиі кездеседі. Алайда, бірнеше айдан кейін және кейде 2-3 жылдан кейін ауру қайталанып отырды (әсіресе вирустық инфекция аясында) және инсулин терапиясы өмір бойы қажет болды. Бұл әдіс шетелдік әдебиеттерде «диабетпен ауыратындар айы» деп аталады, аурудың ремиссиясы және инсулин терапиясының қажеттілігі болмаған кезде. Оның ұзақтығы екі факторға байланысты: ұйқы безінің бета жасушаларының зақымдану дәрежесі және оның қалпына келу қабілеті. Осы факторлардың бірінің басым болуына байланысты ауру дереу клиникалық диабеттің табиғатын болжауы мүмкін немесе ремиссия пайда болады. Ремиссияның ұзақтығына қосымша вирустық инфекциялардың жиілігі мен ауырлығы сияқты сыртқы факторлар әсер етеді. Біз ремиссияның ұзақтығы 2-3 жылға жеткен пациенттерді вирустық және интенсивті инфекциялар болмаған кезде байқадық. Сонымен қатар, тек гликемиялық профиль ғана емес, сонымен қатар пациенттердегі глюкозаға төзімділік сынағы (GTT) көрсеткіштері нормадан ауытқуды білдірмеді. Айта кету керек, бірқатар жұмыстарда қант диабетін өздігінен ремиссия жағдайлары есірткіні немесе бигуанидтерді төмендететін сульфа препараттарының терапиялық әсерінің нәтижесі ретінде қарастырылған, ал басқа авторлар бұл әсерді диеталық терапияға жатқызған.
Тұрақты клиникалық қант диабеті басталғаннан кейін ауру инсулинге аз қажеттілікпен сипатталады, ол 1-2 жылға артып, тұрақты болып қалады. Болашақтағы клиникалық курс инсулиннің қалдық секрециясына байланысты, олар С-пептидтің субнормальды шамаларында айтарлықтай өзгеруі мүмкін. Эндогендік инсулиннің өте аз қалдықты секрециясымен метаболикалық процестердің басқарылатын инсулинге, тамақтану сипатына, стресстік және басқа жағдайларға жоғары тәуелділігіне байланысты гипогликемия мен кетоацидозға бейімділікпен қант диабетінің лабильді курсы байқалады.Қалдық инсулиннің жоғары секрециясы қант диабетінің тұрақты дамуын және экзогендік инсулинге (инсулинге төзімділік болмаған жағдайда) аз қажеттілікті қамтамасыз етеді.
Кейде I типті қант диабеті аутоиммунды эндокринді және эндокринді емес аурулармен біріктіріледі, бұл аутоиммундық полиендокринді синдромның көрінісі. Аутоиммундық полиэндокринді синдромда бүйрек үсті кортексінің зақымдануы болуы мүмкін, қан қысымы төмендегендіктен, тиісті шаралар қабылдау үшін олардың функционалдық жағдайын нақтылау қажет.
Аурудың ұзақтығы өскен сайын (10-20 жастан кейін) кеш диабеттік синдромның клиникалық көріністері ретино- және нефропатия түрінде пайда болады, олар қант диабеті үшін жақсы өтеммен баяу дамиды. Өлімнің негізгі себебі - бүйрек жеткіліксіздігі және сирек жағдайда атеросклероздың асқынуы.
Ауырлық дәрежесі бойынша I типті қант диабеті орташа және ауыр түрлерге бөлінеді. Орташа ауырлық асқынбаған қант диабеті кезінде инсулинді алмастыру терапиясының қажеттілігімен немесе I, II сатылардағы ретинопатияның, І саты нефропатиямен, перифериялық невропатиямен ауырсынусыз және трофикалық жаралармен сипатталады. Инсулин тапшылығы диабеті II және III сатылардағы ретинопатиямен немесе II және III сатылардағы нефропатиямен, қатты ауырсынумен немесе трофикалық жаралармен ауыратын перифериялық нейропатиямен, нейродистрофиялық соқырлықпен, емделуге қиын, энцефалопатиямен, вегетативті нейропатияның ауыр көріністерімен, көлбеу және т.б. кома, аурудың лабильді ағымы. Микроангиопатияның көрсетілген көріністері болған кезде инсулинге қажеттілік және гликемия деңгейі ескерілмейді.
II типті қант диабетінің клиникалық ағымы (инсулинге тәуелді емес) біртіндеп басталуымен сипатталады, декомпенсация белгілері жоқ. Науқастар көбінесе дерматологқа, гинекологқа, невропатологқа саңырауқұлақ аурулары, фурункулоз, эпидермофитоз, қынаптағы қышу, аяқтың ауыруы, пародонт ауруы және көру қабілетінің бұзылуы туралы жүгінеді. Мұндай науқастарды қарау кезінде қант диабеті анықталады. Көбінесе алғаш рет диабеттің диагнозы миокард инфарктісі немесе инсульт кезінде жасалады. Кейде ауру гиперосмолярлық комамен дебют етеді. Көптеген пациенттерде байқалмайтын аурудың басталуына байланысты оның ұзақтығын анықтау өте қиын. Бұл, мүмкін, қант диабетінің алғашқы диагнозы кезінде де ретинопатияның клиникалық белгілерінің тез анықталуын (5-8 жылдан кейін) түсіндіреді. II типті қант диабетінің барысы тұрақты, кетоацидозға бейімділіксіз және гипогликемиялық жағдайға бейімділік, тек диетаны қолдану аясында немесе қантты төмендететін ауызша препараттармен үйлеседі. Бұл типтегі қант диабеті әдетте 40 жастан асқан науқастарда дамитындықтан, оның атеросклерозбен жиі үйлесуі байқалады, гиперинсулинемия және гипертония түрінде қауіп факторларының болуына байланысты тез дамуға бейім. Атеросклероздың асқынуы көбінесе қант диабеті бар науқастардың осы санатындағы өлімнің себебі болып табылады. Диабеттік нефропатия I типті қант диабеті бар науқастарға қарағанда аз дамиды.
Ауырлығына қарай II типті қант диабеті 3 түрге бөлінеді: жұмсақ, орташа және ауыр. Жұмсақ формасы қант диабетін тек диетаны өтеу қабілетімен сипатталады. Мүмкін, оның I сатылы ретинопатиямен, I сатыдағы нефропатиямен, өтпелі нейропатиямен үйлесуі мүмкін. Қант диабеті кезінде қалыпты қант диабеті үшін ауруды қантты төмендететін ауызша дәрі-дәрмектермен өтеу әдеттегідей.Мүмкін I және II сатылардың ретинопатиясы, I сатының нефропатиясы, өтпелі нейропатия. Ауыр жағдайларда аурудың өтеміне қантты төмендететін дәрілер немесе инсулинді мезгіл-мезгіл енгізу арқылы қол жеткізіледі. Бұл кезеңде ІІІ ретинопатия, ІІ және ІІІ кезең нефропатия, перифериялық немесе вегетативті нейропатияның, энцефалопатияның ауыр көріністері байқалады. Кейде диабеттің ауыр түрі диагноз диетамен өтелген пациенттерде, микроангиопатия мен нейропатияның жоғарыда көрсетілген белгілері болған кезде анықталады.
Диабеттік нейропатия - науқастардың 12-70% -ында байқалатын қант диабетінің тән клиникалық көрінісі. Науқастар арасындағы оның жиілігі диабет ауруының түріне қарамастан, 5 жылдан кейін немесе одан да көп уақыт өткеннен кейін едәуір артады. Алайда, қант диабетінің ұзақтығымен нейропатияның арақатынасы абсолютті емес, сондықтан қант диабеті үшін өтемақы сипатына ауырлық пен ұзақтығына қарамастан нейропатияның жиілігі көбірек әсер етеді деген пікір бар. Диабеттік нейропатияның таралуы туралы әдебиеттерде нақты мәліметтердің болмауы көбінесе оның субклиникалық көріністері туралы ақпараттың жеткіліксіздігіне байланысты. Диабеттік нейропатия бірнеше клиникалық синдромдарды қамтиды: радикулопатия, мононевропатия, полиневропатия, амиотрофия, автономды (автономды) нейропатия және энцефалопатия.
Радикулопатия - бұл бір дерматомадағы жедел ауырсынумен сипатталатын соматикалық перифериялық нейропатияның сирек кездесетін түрі. Бұл патология омыртқаның артқы тамырлары мен бағандарындағы осьтік цилиндрлердің демиелинациясына негізделген, бұл терең бұлшықет сезімталдығының бұзылуымен, сіңір рефлекстерінің жоғалуымен, атаксиямен және Ромберг позициясындағы тұрақсыздықпен бірге жүреді. Кейбір жағдайларда радикулопатияның клиникалық көрінісі диабеттік псевдотабалар ретінде қарастырылатын біркелкі емес оқушылармен біріктірілуі мүмкін. Диабеттік радикулопатияны омыртқаның остеохондрозынан және деформациялық спондилозынан ажырату керек.
Мононевропатия - жеке перифериялық нервтердің, соның ішінде бас сүйек нервтерінің зақымдануының нәтижесі. Стихиялық ауырсыну, парез, сезімталдықтың бұзылуы, зақымдалған нерв аймағында сіңір рефлекстерінің төмендеуі және жоғалуы тән. Патологиялық процесс крандық нервтердің III, V, VI-VIII жұптарының жүйке түйіндерін зақымдауы мүмкін. III және VI жұптары басқаларға қарағанда едәуір жиі әсер етеді: қант диабетімен ауыратын науқастардың шамамен 1% -ында бұлшықеттің парализі байқалады, ол бастың жоғарғы бөлігіндегі ауырсынумен, диплопиямен және птозбен біріктіріледі. Тригеминальды нервтің зақымдалуы (V жұбы) беттің жартысында қарқынды ауырсынумен көрінеді. Бет нервінің патологиясы (VII жұп) бет бұлшықеттерінің біржақты парезімен сипатталады, VIII жұп - есту қабілетінің жоғалуы. Мононевропатия бұрыннан қалыптасқан қант диабеті және глюкозаға деген төзімділіктің төмендеуі аясында анықталады.
Полиневропатия - дистальды, симметриялы және басым сезімтал бұзылулармен сипатталатын соматикалық перифериялық диабеттік неироопатияның кең таралған түрі. Соңғысы «шұлықтар мен қолғаптардың синдромы» түрінде байқалады, ал бұл патология аяқтарда пайда болады және әлдеқайда ауыр. Діріл, сезімталдық, ауырсыну мен температураға сезімталдықтың төмендеуі, Ахилл мен тізе рефлекстерінің төмендеуі және жоғалуы. Жоғарғы аяқтың жеңілісі аз кездеседі және қант диабетінің ұзақтығына байланысты. Парестезия және қарқынды түнгі ауырсыну түрінде субъективті сезімдер неврологиялық бұзылулардың объективті белгілерінің пайда болуына дейін болады.Түнде күшейетін ауырсыну және гиперальгезия ұйқысыздықты, депрессияны, тәбеттің жоғалуын тудырады, ал ауыр жағдайларда дене салмағының едәуір төмендеуі. 1974 жылы М.Эленленберг «диабеттік полиневропатикалық кахексияны» сипаттады. Бұл синдром негізінен ересектерде дамиды және жалпы ауырлықтың 60% жететін, анорексиямен және салмақ жоғалумен бірге ауырсынумен бірге жүреді. Қант диабетінің ауырлығымен және түрімен байланыс байқалмады. II типті қант диабеті бар егде жастағы әйелдегі аурудың ұқсас жағдайы отандық әдебиеттерде жарияланды. Дистальды полиневропатия көбінесе аяқтарда (нейротрофикалық жаралар) гипергидроз немесе ангидроз түрінде терінің жұқаруы, шаштың түсуі және әлдеқайда аз трофикалық жаралар тудырады. Олардың тән ерекшелігі төменгі аяқтың тамырларындағы артериялық қан ағымының сақталуы. Диабеттік соматикалық дистальды нейропатияның клиникалық көріністері, әдетте, бірнеше айдан 1 жылға дейінгі кезеңге емдеу әсерінен қалпына келтіріледі.
Нейроартропатия - бұл обструктивті полиневропатияның сирек кездесетін асқынуы және аяқтың бір немесе бірнеше буындарының біртіндеп бұзылуымен сипатталады («диабеттік аяқ»). Бұл синдромды алғаш рет 1868 жылы француздық невропатолог Шаркот үшінші дәрежелі мерезбен ауыратын науқаста сипаттаған. Бұл асқыну көптеген жағдайларда байқалады, бірақ көбінесе қант диабеті бар науқастарда байқалады. Нейропатияның таралуы шамамен 680-1000 науқасқа 1 жағдайды құрайды. «Диабеттік табан» синдромы көбінесе қарт диабеттің ұзақ мерзімді (15 жастан асқан) фонында дамиды. Пациенттердің 60% -ында тарсаль және тарсаль-метатарсальды буындардың зақымдануы, метатарсофалангиальды буындардың 30% -ы және білектің 10% -ы байқалады. Көп жағдайда процесс бір жақты болып табылады және пациенттердің 20% -ында бұл екі жақты. Ісік, тиісті буын аймағының гиперемиясы, табанның, аяқтың деформациясы, табанның трофикалық жаралары іс жүзінде ауырсыну синдромы болмаған кезде пайда болады. Аурудың клиникалық көрінісін анықтау көбінесе жарақаттанудан, сіңірлердің созылуынан, 4-6 апта ішінде кейіннен жараланумен жүгерінің пайда болуымен және аяқтың төменгі үштен бір бөлігінің зақымдалуымен болады. Сүйек тінінің секвестрі және резорбциясы кезінде сүйектердің жаппай жойылуы, артикулярлық беттердің өрескел бұзылуы және жұмсақ тіндердің периартикулярлық гипертрофиялық өзгерістері, субхондральды склероз, остеофиттердің пайда болуы және интрааралық жарықтар радиологиялық тұрғыдан анықталды. Көбінесе радиологиялық деструктивті процесс клиникалық белгілермен бірге жүрмейді. Қарттардағы нейроартропатияның патогенезінде полиневропатиядан басқа микроциркуляция мен негізгі тамырлардың зақымдалуына байланысты ишемия факторы да қатысады. Инфекцияға қосылу флегмон мен остеомиелитпен бірге жүруі мүмкін.
, , , , , , , , , , , ,
Диабеттік нейропатия
Диабеттік нейропатия - қант диабетіндегі дисметаболикалық процестерге байланысты перифериялық жүйке жүйесіне ерекше зақым.
Диабеттік нейропатия сезімталдықтың бұзылуымен (парестезия, аяқтың бұлшық еті), вегетативті дисфункциямен (тахикардия, гипотония, дисфагия, диарея, ангидроз), генитурариялық бұзылулармен және т.б.
Диабеттік нейропатия кезінде эндокриндік, жүйке, жүрек, ас қорыту, зәр шығару жүйесінің жұмысына сараптама жасалады. Емдеуге инсулин терапиясы, нейротропты препараттарды қолдану, антиоксиданттар, симптоматикалық терапия, акупунктура, FTL, жаттығу терапиясы жатады.
Диабеттік нейропатия - пациенттердің 30-50% -ында анықталған қант диабетінің жиі кездесетін асқынуларының бірі. Диабеттік нейропатия деп аталады диабетпен ауыратын адамдарда перифериялық нервтердің зақымдану белгілері болған кезде, жүйке жүйесінің дисфункциясының басқа себептерін қоспағанда.
Диабеттік нейропатия жүйке өткізгіштігінің, сезімталдықтың, соматикалық және / немесе вегетативті жүйке жүйесінің бұзылуымен сипатталады.
Клиникалық көріністердің сан алуандығына байланысты диабеттік нейропатияға эндокринология, неврология, гастроэнтерология және педиатрия саласындағы мамандар тап болады.
Аяқтың нейро-артропатиялық және ишемиялық клиникалық көріністері
Қан тамырларының жақсы пульсациясы
Қалыпты аяқ тіндері
Сығылған жүгері
Ахиллес рефлексі төмендеді немесе жоқ
«Балғаның» аяғына бейімділік
«Құлаған аяқ» (дала)
Хейроартропатия (грек тектес - қол)
Жұмсақ тіндердің атрофиясы
Жұқа құрғақ тері
Қалыпты Ахиллес рефлексі
Аяқтар жатып жатып ұйықтау
Нейро-артропатияның тағы бір көрінісі - диабеттік хевропатия (нейроартропатия), оның таралуы 10-20 жылға созылатын 1 типті қант диабеті бар науқастарда 15-20% құрайды. Синдромның алғашқы белгісі - қолдың терісінің өзгеруі. Ол құрғақ, балауыз болады, тығыздалады және қалыңдайды. Содан кейін кішкентай саусақты, кейіннен басқа саусақтарды бірлескен зақымға байланысты созу қиын және мүмкін болмайды. Нейро-артропатия, әдетте, қант диабетінің созылмалы асқынуларының (ретинопатия, нефропатия) басталуына дейін болады. Нейро-артропатия болған кезде бұл асқынулардың қаупі 4-8 есе артады.
Амиотрофия - Диабеттік нейропатияның сирек кездесетін түрі. Синдром жамбас белінің бұлшықеттерінің әлсіздігімен және атрофиясымен, бұлшықет ауырсынуымен, тізе рефлекстерінің төмендеуімен және жоғалуымен, феморальды жүйке аймағында сезімталдықтың бұзылуымен, бірыңғай фасцуляциямен сипатталады. Процесс асимметриялы түрде басталады, содан кейін екі жақты болады және жеңіл диабетпен ауыратын ересектерде жиі кездеседі. Бұлшықет патологиясы мен нервтердің зақымдануы электромиография көмегімен анықталады. Бұлшықет биопсиясында бұлшықет талшықтарының атрофиясы, көлденең жолақтардың сақталуы, қабыну және некротикалық өзгерістердің болмауы, сарколемма астында ядролардың жинақталуы анықталады. Бұлшықет биопсиясының ұқсас үлгісі алкогольдік миопатиямен байқалады. Диабеттік амиотрофияны полимиозиттен, амиотрофты бүйірлік склероздан, тиротоксикалық миопатиядан және басқа миопатиялардан ажырату керек. Диабеттік амиотрофияның болжамы қолайлы: әдетте 1-2 жылдан кейін немесе одан ертерек қалпына келтіру жүреді.
Вегетативті жүйке жүйесі тегіс бұлшықеттердің, эндокриндік бездердің, жүрек және қан тамырларының жұмысын реттейді. Парасимпатикалық және симпатикалық иннервацияны бұзу ішкі ағзалар мен жүрек-қантамырлар жүйесінің өзгеруінің негізі болып табылады. Вегетативті нейропатияның клиникалық көрінісі қант диабеті бар науқастардың зерттелген популяциясына байланысты 30-70% жағдайда байқалады. Асқазан-ішек патологиясына өңеш, асқазан, он екі елі ішек пен ішектің дисфункциясы кіреді. Өңеш функциясының бұзылуы оның перистальтикасының төмендеуімен, төменгі сфинктердің тонусының кеңеюімен және төмендеуімен көрінеді. Клиникалық түрде пациенттерде дисфагия, жүрек айнуы және кейде - өңештің жаралануы байқалады. Диабеттік гастропатия аурудың ұзаққа созылған емделушілерінде байқалады және бір күн бұрын жеген тамақтың құсуымен көрінеді. Рентгенограммада перистальтиканың төмендеуі мен парезі, асқазанның кеңеюі, оның босатылуын баяулатуы анықталған. Науқастардың 25% -ында он екі елі ішектің және оның лампасының тонусының кеңеюі және төмендеуі байқалады. Асқазан сөлінің секрециясы мен қышқылдығы төмендейді.Асқазанның биопсиялық үлгілерінде диабеттік микроангиопатияның белгілері анықталады, олар диабеттік ретино- және нейропатияның қатысуымен біріктіріледі. Диабеттік энтеропатия ішектің перистальтикасының жоғарылауымен және жиі диареямен, көбінесе түнде көрінеді (ішек қозғалысының жиілігі күніне 20-30 рет жетеді). Диабеттік диарея әдетте салмақ жоғалумен қатар жүрмейді. Қант диабеті түрімен және оның ауырлығымен ешқандай байланыс жоқ. Биопсияда аш ішектің шырышты қабығының үлгілерінде қабыну және басқа да өзгерістер анықталмады. Диагноз әртүрлі этиологиялардың, мальабсорбциялық синдромдардың және т.б. энтериттен ажырату қажеттілігіне байланысты қиын.
Қуық невропатиясы (атония) зәр шығару процесінің баяулауымен оның жиырылуының төмендеуімен сипатталады, оны күніне 1-2 рет азайту, қуықта қалдық зәрдің болуы, бұл оның инфекцияға ықпал етеді. Дифференциалды диагнозға простатикалық гипертрофия, іш қуысында ісіктердің болуы, асцит, бірнеше склероз жатады.
Белсіздік - Вегетативті нейропатияның жиі белгісі және оның жалғыз көрінісі болуы мүмкін, қант диабеті бар науқастардың 40-50% -ында байқалады. Бұл уақытша болуы мүмкін, мысалы, диабеттің декомпенсациясымен, бірақ кейінірек тұрақты болады. Либидоның төмендеуі, реакцияның жеткіліксіздігі, оргазмның әлсіреуі байқалады. Қант диабетімен ауыратын ер адамдағы бедеулікті ретроградты эякуляциямен байланыстыруға болады, бұл кезде қуықтың сфинктерінің әлсіздігі сперматозоидтың ішіне лақтырылуына әкеледі. Қант диабетімен ауыратын науқастарда гипофиздің гонадотропты функциясының бұзылыстары байқалмайды, тестостеронның плазмадағы мөлшері қалыпты.
Қант диабетінің бастапқы кезеңдеріндегі терлеудің патологиясы оның күшеюімен көрінеді. Аурудың ұзақтығының жоғарылауымен оның төменгі аяқтардың анидрозына дейін төмендеуі байқалады. Бұл жағдайда дененің жоғарғы бөліктерінде (бас, мойын, кеуде) көптеген терлеу күшейеді, әсіресе түнде, бұл гипогликемияны имитациялайды. Тері температурасын зерттеген кезде ауыз қуысы мен проксимальды-дистальды құрылымның бұзылуы және жылу мен суыққа реакциясы анықталды. Вегетативті нейропатияның ерекше түрі - белгілі бір тағамдарды (ірімшік, маринадты, сірке суын, алкогольді) қабылдағаннан кейін бірнеше секунд ішінде бет терісіне, мойынға, жоғарғы кеудеге терлеумен сипатталатын дәмдік терлеу. Ол сирек кездеседі. Жергілікті терлеудің жоғарылауы жоғары мойны симпатикалық ганглионның дисфункциясына байланысты.
Диабеттік вегетативті жүрек нейропатиясы (DVKN) ортостатикалық гипотензиямен, тұрақты тахикардиямен, оған әлсіз терапевтік әсерімен, жүрек соғу жиілігімен, катехоламиндерге жоғары сезімталдықпен, ауырсынусыз миокард инфарктісімен, кейде науқастың кенеттен қайтыс болуымен сипатталады. Постуральды (ортостатикалық) гипотензия - вегетативті нейропатияның ең айқын белгісі. Бұл науқастарда бас айналу, жалпы әлсіздік, көздің қараңғылануы немесе көру қабілетінің нашарлауы кезінде көрінеді. Бұл симптомдық кешен көбінесе гипогликемиялық жағдай ретінде қарастырылады, бірақ қан қысымының постуральды төмендеуімен бірге оның пайда болуы күмән тудырмайды. 1945 жылы А.Рундлс алғаш рет постуральды гипотензияны қант диабетіндегі нейропатиямен байланыстырды. Постуральды гипотензияның көріністері гипертензияға қарсы препараттарды, диуретиктерді, трициклді антидепрессанттарды, фенотиазинді препараттарды, вазодилаторларды, сондай-ақ нитроглицерин қабылдағаннан кейін жоғарылауы мүмкін. Инсулинді енгізу веноздық қайтаруды төмендету немесе плазма көлемінің төмендеуімен капиллярлық эндотелий өткізгіштігін бұзу арқылы постуральды гипотензияны күшейтеді, ал жүрек жеткіліксіздігі немесе нефротикалық синдром гипотензияны төмендетеді. Оның пайда болуы плюстра-рениннің плюстің рентин реакциясының тоқтап қалуымен түсіндіріледі, бұл жуктагломерулярлық аппараттың симпатикалық иннервациясының нашарлауымен, сондай-ақ плазмалық норадреналин базальді және қоздырылған (тұрақталған) деңгейінің төмендеуімен байланысты.
DVKN-мен асқынған қант диабетімен ауыратын науқастарда, тыныс алу кезінде жүрек соғу жиілігі 90-100 дейін, ал кейде 130 соққы / мин дейін болады. Қант диабетімен ауыратын науқастарда емдік әсер етпейтін тұрақты тахикардия парасимпатикалық жеткіліксіздіктен туындаған және вегетативті жүрек ауруының алғашқы сатысының көрінісі бола алады. Жүректің вагальды иннервациясы диабеттік кардиопатия кезінде жүрек соғу жылдамдығының қалыпты өзгеру қабілетінің жоғалту себебі болып табылады және әдетте симпатикалық денервациядан бұрын болады. Демалу кезіндегі жүрек аралықтарының өзгеруін азайту вегетативті жүйке жүйесінің функционалдық бұзылуының көрсеткіші бола алады.
Жүректің жалпы денервациясы сирек кездеседі және тұрақты жүрек ырғағымен сипатталады. Миокард инфарктісінің дамуындағы әдеттегі ауырсыну DVKN-мен ауыратын науқастарға тән емес. Көптеген жағдайларда, оның науқастарында ауырсыну сезілмейді немесе олар атиптік емес. Бұл науқастарда ауыртпалықсыз жүрек соғысының себебі миокардтың ауырсыну сезімталдығын анықтайтын висцеральды нервтердің зақымдануы болып табылады.
М.Макпейдж және П.Дж. Уоткинс ауыр автономды нейропатиясы бар диабетпен ауыратын 8 жасөспірімде кенеттен «жүрек-өкпе ұстамасы» туралы хабарлады. Миокард инфарктісі, жүрек аритмиясы немесе гипогликемиялық жағдай туралы клиникалық және анатомиялық деректер болған жоқ. Көп жағдайда шабуылдың себебі препараттың жалпы анестезиямен ингаляциясы, басқа препараттарды қолдану немесе бронхопневмония болды (5 шабуыл анестезиядан кейін бірден пайда болды). Осылайша, кардиореспираторлық ұстау - вегетативті нейропатияның нақты белгісі және өлімге әкелуі мүмкін.
Диабеттік энцефалопатия. Жастардағы орталық жүйке жүйесіндегі тұрақты өзгерістер, әдетте, өткір метаболикалық бұзылулармен байланысты, ал қартайғанда мидың тамырларындағы атеросклеротикалық процестің ауырлығымен де анықталады. Диабеттік энцефалопатияның негізгі клиникалық көрінісі - психикалық бұзылулар және мидың органикалық белгілері. Көбінесе, қант диабетімен ауыратын науқастарда есте сақтау қабілеті нашарлайды. Мнестикалық бұзылулардың дамуына айқын әсер гипогликемиялық жағдайлар әсер етеді. Ақыл-ой әрекетінің бұзылуы сонымен бірге шаршағыштықтың, ашуланшақтықтың, немқұрайдылықтың, жалықтырудың, ұйқының бұзылуымен де көрінеді. Қант диабетіндегі ауыр психикалық бұзылулар сирек кездеседі. Органикалық неврологиялық симптомдар мидың диффузды зақымдануын көрсететін диффузды микросимптоматикамен немесе мидың зақымдануының бар екенін көрсететін жалпы органикалық белгілермен көрінуі мүмкін. Диабеттік энцефалопатияның дамуы ми нейрондарының дегенеративті өзгерістерінің дамуымен, әсіресе гипогликемиялық жағдайларда және ондағы ишемиялық ошақтарда микроангиопатия мен атеросклероздың болуымен байланысты.
Тері патологиясы. Қант диабетімен ауыратын науқастар үшін диабеттік дермопатия, липоидты некробиоз және диабеттік ксантома тән, бірақ олардың ешқайсысы қант диабеті үшін мүлдем тән емес.
Дермопатия («атрофиялық дақтар») Аяқтардың алдыңғы бетінде диаметрі 5-12 мм симметриялы қызғылт-қоңыр папула пайда болады, олар терінің пигментті атрофиялық дақтарына айналады. Дермопатия жиі диабеттің ұзаққа созылған ерлерінде байқалады. Дермопатияның патогенезі диабеттік микроангиопатиямен байланысты.
Липоидты некробиоз әйелдерде әлдеқайда жиі кездеседі және 90% жағдайда ол бір немесе екі аяғында локализацияланған.Басқа жағдайларда жеңіліс орны - магистраль, қол, бет және бас. Липоидты некробиоздың жиілігі диабетпен ауыратын барлық науқастарға қатысты 0,1-0,3% құрайды. Ауру 0,5-тен 25 см-ге дейін, көбінесе сопақша қызыл-қоңыр немесе сары түсті тері аймағының пайда болуымен сипатталады. Тері зақымдануы кеңейтілген тамырлардан эритематозды жиекпен қоршалған. Липидтер мен каротиннің тұнбасы терінің зардап шеккен аймақтарының сары түстерін тудырады. Липоидты некробиоздың клиникалық белгілері I типті қант диабетінің дамуынан бірнеше жыл бұрын немесе оның фонында анықталуы мүмкін. Липоидты некробиозбен ауырған 171 науқасты тексеру нәтижесінде олардың 90% -ында осы ауру мен қант диабеті арасындағы байланыс анықталды: кейбір науқастарда некробиоз қант диабетіне дейін немесе оған қарсы дамиды, пациенттердің басқа бөлігінде оған тұқым қуалайтын бейімділік бар. Теріде гистологиялық тұрғыдан жойылатын энтертерит, диабеттік микроангиопатия және қайталама некробиотикалық өзгерістер байқалады. Эластикалық талшықтардың, некроз аймағында қабыну реакциясы элементтерінің бұзылуы, алпауыт жасушалардың пайда болуы электронды микроскопиялық түрде байқалды. Липоидты некробиоздың себептерінің бірі эндотелийдің таралуымен қатар ұсақ тамырлардың тромбозын тудыратын әртүрлі ынталандыру әсерінен тромбоциттер агрегациясының жоғарылауы болып саналады.
Диабеттік ксантома гиперлипидемия нәтижесінде дамиды, ал басты рөл қандағы хломицрондар мен триглицеридтердің мөлшерін жоғарылату болып табылады. Сары түсті бляшкалар негізінен аяқ-қолдың, кеуденің, мойынның және беттің икемді беттерінде орналасады және гистиоциттер мен триглицеридтердің жиналуынан тұрады. Жанұялық гиперхолестеринемия кезінде байқалған ксантомалардан айырмашылығы, олар әдетте эритематозды шекарамен қоршалған. Гиперлипидемияны жою диабеттік ксантоманың жойылуына әкеледі.
Қант диабеті қант диабетіндегі сирек кездесетін тері зақымына жатады. Бұл патологияны алғаш рет 1963 жылы Р.П.Рокка мен Э.Регеуга сипаттаған. Көпіршіктер кенеттен, қызарусыз, саусақтарда және саусақтарда, сондай-ақ аяқта пайда болады. Олардың өлшемдері бірнеше миллиметрден бірнеше сантиметрге дейін өзгереді. Көпіршік бірнеше күн ішінде ұлғаюы мүмкін. Көпіршік сұйықтығы мөлдір, кейде геморрагиялық және әрдайым зарарсыздандырылған. Диабеттік көпіршік 4-6 апта ішінде өздігінен жоғалады. Диабеттік қуықтың жиі кездесуі диабеттік нейропатия белгілері бар науқастарда және қант диабетінің ұзаққа созылуымен, сондай-ақ диабеттік кетоацидоздың фонында байқалды. Гистологиялық сараптама қуықтың интрадермалдық, субепидермалдық және суброгинальды локализациясын анықтады. Диабеттік қуықтың патогенезі белгісіз. Оны пемфигус пен порфириннің метаболикалық бұзылуынан ажырату керек.
Сақина тәрізді гранулема Дария қант диабетімен ауыратын науқастарда пайда болуы мүмкін: қарттар, көбінесе ер адамдарда. Бөртпелер магистральды және аяқ-қолдарда тез перифериялық өсуге бейім, қызғылт немесе қызғылт-сары түстегі монета тәрізді едематозды дақтар түрінде пайда болады, тығыз және көтерілген жиекпен қоршалған сақиналар мен таңқаларлық полициклді фигураларға бейім. Біршама құлаған аймақтың түсі өзгермейді. Науқастар аздап қышу немесе жану сезіміне шағымданады. Аурудың ағымы ұзақ, қайталанатын. Әдетте, бөртпелер 2-3 аптадан кейін жоғалады және олардың орнына жаңалары пайда болады. Гистологиялық тұрғыдан ісіну, вазодиляция, нейтрофилдерден, гистиоциттерден және лимфоциттерден периваскулярлық инфильтраттар анықталды. Аурудың патогенезі анықталған жоқ. Сульфаниламидке және басқа препараттарға аллергиялық реакциялар қоздырғыш фактор ретінде қызмет етуі мүмкін.
Витилиго (терінің симметриялы аймақтары) қант диабетімен ауыратын науқастарда жалпы халықтың 0,7% -мен салыстырғанда 4,8%, ал әйелдерде 2 есе жиі кездеседі. Витилиго әдетте І типті қант диабетімен біріктіріледі, бұл екі аурудың да аутоиммунды генезін растайды.
Басқа ауруларға қарағанда, қант диабеті көбінесе аурудың декомпенсациясы аясында пайда болатын қайнатулар мен карбункулдармен бірге жүреді, бірақ сонымен бірге жасырын диабеттің көрінісі болуы немесе глюкозаға төзімділіктің төмендеуінен бұрын болуы мүмкін. Қант диабетімен ауыратын науқастардың саңырауқұлақ ауруларына бейімділігі эпидермофитоздың көріністерінде байқалады, олар негізінен аяқ аралық аралық кеңістікте кездеседі. Глюкозаға төзбеушілігі бар адамдарға қарағанда жыныстық аймақта қышынған дерматоздар, экзема және қышу жиі кездеседі. Бұл тері патологиясының патогенезі жасушааралық глюкоза алмасуының бұзылуымен және инфекцияға төзімділіктің төмендеуімен байланысты.
, , , , , , , , , ,
Қант диабетіндегі көру мүшелерінің патологиясы
Көру органдарының түрлі бұзылыстары, соқырлыққа дейін, жалпы қант диабетімен ауыратын науқастарда жалпы популяцияға қарағанда 25 есе жиі кездеседі. Соқырлық науқастардың ішінде 7% диабетпен ауыратындар. Көру мүшесінің функциясының бұзылуы көздің тор қабығына, ириске, қабақтың зақымдалуынан туындауы мүмкін: линза, оптикалық нерв, жасушадан тыс бұлшықеттер, орбитальды тіндер және т.б.
Диабеттік ретинопатия науқастарда көру қабілетінің бұзылуының және соқырлықтың негізгі себептерінің бірі болып табылады. Әр түрлі көріністер (қант диабетінің 20 жылдық ұзақтығы аясында) пациенттердің 60-80% -ында кездеседі. Ауру ұзақтығы 15 жылдан асатын I типті қант диабетімен ауыратын науқастардың арасында бұл асқыну 63-65% байқалады, оның ішінде 18-20% -да пролиферативті ретинопатия және 2% -да толық соқырлық. II типті қант диабетімен ауыратын науқастарда оның белгілері қант диабетінің қысқа болуымен дамиды. Көру қабілетінің едәуір нашарлауы пациенттердің 7,5% -ына әсер етеді, олардың жартысында толық соқырлық пайда болады. Диабеттік ретинопатияның дамуы мен дамуының қауіп факторы - қант диабетінің ұзақтығы, өйткені бұл синдромның жиілігі мен I типті қант диабетінің ұзақтығы арасында тікелей байланыс бар. В.Клейн және басқалардың айтуынша, 995 науқасты қарау кезінде көру қабілетінің бұзылу жиілігі 5 жылдан аспайтын диабетпен ауыратын пациенттердегі 17% -дан, ұзақтығы 10-15 жылға дейін 97,5% -ға дейін артады. Басқа авторлардың пікірінше, ретинопатия аурудың алғашқы 5 жылында 5% -ке дейін, диабетпен 25 жастан асқан 80% -ға дейін кездеседі.
Балаларда аурудың ұзақтығына және оның өтелу дәрежесіне қарамастан, ретинопатия әлдеқайда аз және тек жыныстық жетілуден кейінгі кезеңде анықталады. Бұл факт гормоналды факторлардың қорғаныш рөлін ұсынады (STH, соматомедин «C»). Оптикалық дискінің ісіну ықтималдығы диабеттің ұзақтығымен бірге артады: 5 жасқа дейін - болмауы және 20 жылдан кейін - 21% жағдай, орташа алғанда 9,5%. Диабеттік ретинопатия венулалардың кеңеюімен, микроаневризмалардың, экссудаттардың, қан кетулердің және пролиферативті ретиниттердің пайда болуымен сипатталады. Капиллярлардың микроаневризмалары және, әсіресе, венулалар - қант диабетіндегі белгілі бір ретинальды өзгерістер. Олардың пайда болу механизмі метаболикалық бұзылуларға байланысты тіндік гипоксиямен байланысты. Маңызды тенденция - бұл ішкі аймақтағы микроаневризмалардың көбеюі. Ұзақ уақытқа созылған микроаневризмалар олардың жыртылуынан (қан кетуінен) немесе тромбоздан және гиалин тәрізді материал мен ақуыздардың олардағы липидтердің тұнып қалуынан туындауы мүмкін. Ақ-сары, бұлдырлықтың балауыздық ошақтары тәрізді экссудаттар, көбінесе, көз торының әртүрлі бөліктеріндегі қан кету аймағында орналасады. Диабеттік ретинопатиясы бар пациенттердің шамамен 25% -ында пролиферациялық ретинит түріндегі өзгерістер байқалады.Әдетте, микроаневризмалардың, ретинальды қан кетулер мен экссудаттардың фонында венозды қан кетулер пайда болады, бұл сетчаткадан вена ішіне енетін дәнекер тіндерінің-тамырлы пролиферативті сымдардың түзілуімен бірге жүреді. Дәнекер тінінің кейінгі мыжылуы ретинальды бөлінуді және соқырлықты тудырады. Жаңа тамырлардың пайда болу процесі көз торында да жүреді, оптикалық дискінің зақымдану үрдісі байқалады, бұл көру қабілетінің төмендеуіне немесе толық жоғалуына әкеледі. Пролиферациялық ретиниттің диабеттің ұзақтығына тікелей қатынасы бар. Оның белгілері, әдетте, жас пациенттерде қант диабеті анықталғаннан кейін 15 жылдан кейін және ересектерде 6-10 жылдан кейін байқалады. Бұл асқынудың едәуір жиілігі жас кезеңінде науқастарда аурудың ұзаққа созылуымен байқалады. Көптеген пациенттерде пролиферативті ретинит диабеттік нефропатияның клиникалық көріністерімен біріктіріледі.
Қазіргі классификацияға сәйкес (Э. Кохнер мен М.Портаның айтуы бойынша) диабеттік ретинопатияның үш сатысы ерекшеленеді. I кезең - пролиферативті ретинопатия. Ол микроаневризмалардың, қан кетулердің, ретинальды ісінудің, экссудативті ошақтың торшасында болуымен сипатталады. II кезең - преполиферативті ретинопатия. Ол веноздық ауытқулардың болуымен сипатталады (айқындық, тартымдылық, екі еселенген және / немесе қан тамырларының калибріндегі айқын ауытқулар), қатты және «мақта» экссудаттарының көп мөлшері, ішілік микроваскулярлық аномалиялар және көптеген ірі торлы қан кетулер. III кезең - пролиферативті ретинопатия.
Бұл оптикалық дискінің және / немесе тордың басқа бөлімдерінің неоваскуляризациясымен, жатырдың алдыңғы қан тамырлары аймағында талшықты тіндердің пайда болуымен веноздық қан кетулермен сипатталады. Қант диабетімен ауыратын науқастарда соқырлықтың себебі қан тамырлары, макулопатия, ретинальды бөліну, глаукома және катаракта.
Диабеттік ретинопатия (соның ішінде пролиферативті) өздігінен ремиссияға және процестің мерзімді өршуіне бейімді толқын тәрізді курспен сипатталады. Ретинопатияның өршуіне қант диабетінің декомпенсациясы, артериялық гипертензия, бүйрек жеткіліксіздігі және көбінесе жүктілік, сондай-ақ гипогликемия көмектеседі. Қабақтың аурулары (блефарит, холазион, арпа) қант диабеті үшін тән емес, бірақ олар көбінесе біріктіріліп, тіндік глюкоза алмасуының бұзылуынан және организмнің иммунобиологиялық қасиеттерінің төмендеуінен туындаған тұрақты қайталанатын курспен сипатталады.
Қант диабетімен ауыратын науқастардағы конъюнктиваның тамырларындағы өзгерістер флебопатияның (капиллярлардың веноздық ұштарының кеңеюі мен кеңеюі, микроаневризмалар) және кейде экссудаттың болуымен көрінеді.
Корнелиядағы өзгерістер эпителий пункты кератодистрофиясында, талшықты және увеальды кератитте, әдетте көру қабілетінің айтарлықтай төмендеуіне алып келмейтін қайталанатын қабықтың жараларында көрінеді. Қант диабеті үшін өтемақының жеткіліксіздігінде гликоген тәрізді материалдың иристің артқы бетіндегі пигментті эпителийде тұндырылуы кейде байқалады, бұл дегенеративті өзгерістер мен оның сәйкес бөлімдерінің азаюына әкеледі. Емделушілердің 4-6% -ында пролиферативті ретинопатия фонында ирис рубеозы байқалады, оның алдыңғы бетінде және көздің алдыңғы камерасында геморрагиялық глаукоманың алғашқы себебі болуы мүмкін.
Катаракта метаболикалық (диабеттік) және кәрілік сорттарын ажыратады. Біріншісі нашар компенсацияланған инсулинге тәуелді пациенттерде дамиды және линзаның субкапсулалық қабаттарында орналасады. Екіншісі - қарт диабетпен ауыратын науқастарда да, сау адамдарда да, бірақ ол бұрынғыдан тезірек піседі, бұл жиі хирургиялық араласуды (араласуды) қажет етеді.Диабеттік катаракта патогенезі гипергликемия фонында объектив тіндерінде глюкозаның сорбитолға конверсиясының жоғарылауымен байланысты. Олардың шамадан тыс жиналуы мионозиттің метаболизмін тікелей немесе жанама түрде өзгертетін жасушалық ісінуді тудырады, бұл катаракта дамуына әкеледі.
Глаукома диабетпен ауыратын науқастардың 5% -ында, сау 2% -бен салыстырғанда кездеседі. Көзішілік қысымды 20 мм-ден астам RT жоғарылатты. Өнер оптикалық нервтің жұмысына нұқсан келтіріп, көру қабілетінің бұзылуына әкелуі мүмкін. Қант диабеті көбінесе глаукоманың әр түрлі түрлерімен біріктіріледі (ашық, тар бұрыштық және байланысты пролиферативті ретинопатия). Науқастарға тән - бұл ашық бұрыштық пішін, көздің дренаждық аппараттарының серпілуіне байланысты камералық ылғалдың қиын ағып кетуімен сипатталады. Ондағы өзгерістер (Шлемм каналы) диабеттік микроангиопатия көріністеріне ұқсас.
Окуломоторлы бұлшықет функциясының бұзылуы (офтальмоплегия) III, IV және VI жұп бас сүйек нервтерінің зақымдануынан болады. Ең тән белгілер - бұл І типті диабетпен ауыратын науқастарда жиі кездесетін диплопия және птоз. Кейбір жағдайларда птоз және диплопия клиникалық диабеттің алғашқы көріністері болуы мүмкін. Офтальмоплегияның себебі - диабеттік мононевропатия.
Өтпелі көру қабілетінің бұзылуы гликемияның елеулі ауытқуы салдарынан инсулинмен алғашқы емдеу аясында диабетпен ауыратын науқастарда байқалады, сондай-ақ катаракта дамуының белгілерінің бірі. Айтарлықтай айқын гипергликемиямен қант диабетінің өтелмеген курсы линзаның сыну күшінің артуына байланысты сынудың жоғарылауымен бірге жүреді. Әдетте, катаракта басталғанға дейін миопия дамиды. Көру өткірлігінің жоғарыда аталған өзгерістері объективтегі сорбитол мен сұйықтықтың жиналуына байланысты болуы мүмкін. Гипергликемия объективте глюкозаның сорбитолға айналуын күшейтетіні белгілі, ол сұйықтықтың сақталуына ықпал ететін айқын осмолярлылыққа ие. Бұл өз кезегінде линзаның пішінін және оның сыну қасиеттерін өзгертуі мүмкін. Әсіресе инсулинмен емдеу кезінде гликемияның төмендеуі көбінесе сынудың әлсіреуіне ықпал етеді. Осы бұзылулардың патогенезінде алдыңғы камерада ылғал секрециясының төмендеуі де мүмкін, бұл объективтің өзгеруіне ықпал етеді.
Орбитальды тіндердің зақымдануы сирек кездеседі және бактериялық немесе саңырауқұлақ инфекциясы нәтижесінде пайда болады. Сонымен қатар, процесске орбитальды және периорбитальды тіндер қатысады. Науқастарда көз алмасының протозы, офтальмоплегия (көздің орталық бекітілуіне дейін), көру қабілетінің бұзылуы, ауырсыну пайда болады. Өмірге үлкен қауіп - бұл кавернозды синусын процеске тарту. Консервативті емдеу - бактерияға қарсы және антифунгальды препараттармен.
Оптикалық нервтердің атрофиясы қант диабетінің тікелей нәтижесі емес, дегенмен, аурудың ұзаққа созылған емделушілерінде диабеттік пролиферативті ретинопатия және глаукома болған кезде байқалады.
Көру мүшесінің патологиясын диагностикалау үшін конъюнктиваның, лимбустың, иристің және линзаның бұлтталу дәрежесін анықтау үшін көздің алдыңғы бөлігінің биомикроскопиясын қолдану арқылы оның өткірлігі мен өрісін анықтау қажет. Тікелей офтальмоскопия және флуоресцентті ангиография, ішек тамырларының жағдайын бағалауға мүмкіндік береді. Қант диабетімен ауыратын науқастарға жылына 1-2 рет офтальмологтың бірнеше рет тексерістері қажет.
Қант диабетіндегі жүректің зақымдалуы
Жүрек-қан тамырлары патологиясы қант диабеті бар науқастарда жоғары өлім-жітімді тудыратын негізгі фактор болып табылады.Ауру кезінде жүрекке зақым диабеттік микроангиопатия, миокард дистрофиясы, вегетативті диабеттік жүрек нейропатиясы, сондай-ақ коронарлық атеросклерозға байланысты болуы мүмкін. Сонымен қатар, қант диабетімен ауыратын науқастарда бактериялық эндокардит, сепсисі бар миокард абсцессі, созылмалы бүйрек жеткіліксіздігі кезіндегі перикардит және кетоацидоздағы гипокалемиялық миокардит диабетпен ауыратын науқастарға қарағанда жиі кездеседі.
Микроваскулярдың диабеттік тамырлы зақымдануы - диабеттік микроангиопатия - жүрек бұлшықетінде де анықталды. Бұл процесс гистологиялық тұрғыдан капиллярлардың, венулалар мен артериолалардың іргелі мембранасының қалыңдатылуымен, эндотелийдің көбеюімен және аневризмалардың пайда болуымен сипатталады. ПАЗ-позитивті заттардың шамадан тыс тұндырылуы, перициттердің мерзімінен бұрын қартаюы, коллагеннің жинақталуы жертөле мембранасының қоюлануының патогенезіне қатысады. Миокардта кездесетін диабеттік микроангиопатия оның функционалдық белсенділігінің бұзылуына ықпал етеді.
Идиопатиялық микрокардиопатиясы бар науқастардың арасында қант диабетімен ауыратын науқастардың салыстырмалы жиілігі едәуір артады. Бұл жағдайда ұсақ тамырлардың зақымдалуы (өзгермеген үлкен коронарлық артериялармен), миофибриллалар арасындағы коллагеннің, триглицеридтердің және холестериннің экстраваскулярлық жинақталуы анықталады, бұл гиперлипидемиямен бірге жүрмейді. Клиникалық тұрғыдан миокардиопатия сол жақ қарыншаның шығарылу кезеңінің қысқаруымен, созылу кезеңінің ұзаруымен және диастолалық көлемнің жоғарылауымен сипатталады. Миокардиопатияға тән өзгерістер миокард инфарктісінің өткір кезеңінде және өлімнің жоғары кезеңінде жүрек жеткіліксіздігінің жиі пайда болуына ықпал етуі мүмкін. Диабеттік миокард дистрофиясының патогенезі метаболикалық бұзылуларға байланысты, дені сау адамдарда және қант диабеті бар компенсацияланған пациенттерде жоқ. Абсолютті немесе салыстырмалы инсулин тапшылығы жасуша мембранасы арқылы глюкозаның тасымалдануын бұзады, сондықтан миокардтың энергия шығындарының көп бөлігі липолиздің жоғарылауы кезінде пайда болатын бос май қышқылдарының (инсулин тапшылығы жағдайында) артуына байланысты толтырылады. FFA жеткіліксіз тотығуы триглицеридтердің жинақталуының жоғарылауымен жүреді. Глюкоза-6-фосфат пен фруктоза-6-фосфат деңгейінің ұлғаюы жүрек бұлшықетінде гликоген мен полисахаридтердің жиналуын тудырады. Қант диабетінің компенсациясы миокардтағы метаболикалық процестерді қалыпқа келтіруге және оның қызметін жақсартуға ықпал етеді.
Диабеттік вегетативті жүрек нейропатиясы - диабеттік вегетоневропатияның клиникалық көріністерінің бірі, оған гастропатия, энтеропатия, қуықтың атониясы, импотенция және бұзылған терлеу кіреді. DVKN бірқатар нақты белгілермен сипатталады, оның ішінде тұрақты тахикардия, тұрақты жүрек соғу жиілігі, ортостатикалық гипотензия, катехоламиндерге жоғары сезімталдық, ауырсынусыз миокард инфарктісі және «жүрек-өкпе тоқтауы» синдромы. Бұл орталық жүйке жүйесінің парасимпатикалық және симпатикалық бөліктерінің зақымдалуынан болады. Бастапқыда жүректің парасимпатикалық иннервациясы бұзылады, ол бұрын айтылған тахикардияда 90-100 соққы / мин дейін, ал кейбір жағдайларда 130 соққы / мин дейін көрінеді, емдеу қиын. Вагус функциясының әлсіреуі жүрек ырғағының дисрегуляциясының себебі болып табылады, бұл жүрек аралықтарында тыныс алудың өзгеруі болмаған кезде көрінеді. Сезімтал жүйке талшықтарының зақымдалуы атиптік клиникасы бар науқастарда ауырсынудың болмауымен немесе әлсіздігімен сипатталатын миокард инфарктінің салыстырмалы түрде жиі кездесетіндігімен түсіндіріледі.Қант диабеті ұзақтығының артуымен перифериялық тамырлардың тегіс бұлшықет талшықтарының симпатикалық иннервациясының өзгеруі парасимпатикалық бұзылуларға қосылады, бұл пациенттерде ортостатикалық гипотензияның пайда болуымен көрінеді. Бұл жағдайда науқастар бас айналуды, көздің қараңғылануын және «шыбындардың» жыпылықтауын сезінеді. Бұл жағдай өздігінен кетеді немесе пациент бастапқы позицияны алуға мәжбүр болады. А. Р. Ольшан және басқалардың пікірі бойынша пациенттерде ортостатикалық гипотензия барорецепторлардың сезімталдығының төмендеуіне байланысты пайда болады. Н.Ойкава және басқалар. Көтерілуге жауап ретінде адреналин плазмасында төмендеу болады деп санайды.
Парасимпатикалық жеткіліксіздіктің тағы бір сирек кездесетін көрінісі жүрек-өкпе жеткіліксіздігі болып табылады, оны М.Макпейдж және П. Дж. Уоткинс сипаттаған І типті қант диабеті бар науқастарда, жүрек қызметі мен тынысы кенеттен тоқтатылған. Сипатталған 8 науқастың 3-уі осы жағдайда қайтыс болды. Көп жағдайда өлімнің себебі - хирургияға байланысты анальгезия кезінде есірткіге арналған анальгетиктің ингаляциясы. Марқұмның аутопсиясында оның себебі анықталған жоқ. Авторлардың пікірінше, кардиопульмоналды ұстамалар автономды нейропатиясы бар пациенттерде тыныс алу орталығы мен гипоксияның сезімталдығының төмендеуіне байланысты өкпе тінінің бастапқы себебі болып табылады, өйткені каротидтік денелер мен химиорецепторлар глоссопарингеальді және вагус нервтерімен жүйеленеді. Гипоксия нәтижесінде гипотензия пайда болады, церебральды қан ағымы төмендейді және орталық генездің респираторлық ұстамасы пайда болады, бұл пациенттердің тыныс алу стимуляторларына тез жауап беруімен расталады. Парасимпатикалық жүйенің бұзылыстарын анықтайтын үлгілер жүйке тінінде бұрын сипатталған өзгерістерге байланысты жүрек аралықтарының өзгеруінің төмендеуіне (тыныс алу аритмиясының төмендеуі) негізделген. Осы мақсатта жиі қолданылатын тестілер - қалыпты және терең тыныс алу кезінде жүрек соғу жылдамдығының өзгеруі, модификацияланған Вальсальва сынағы, Эвинг тесті және басқалары. Жүректің симпатикалық иннервациясының бұзылуы ортостатикалық сынақ және басқа сынақтар көмегімен анықталады. Барлық аталған диагностикалық әдістер салыстырмалы қарапайымдылығымен, инвазивті емес және жоғары ақпараттылығымен ерекшеленеді. Оларды ауруханаларда да, амбулаториялық жағдайда да қолдануға болады.
Коронарлық артериялардың атеросклерозы. Қант диабеті бар науқастардағы коронарлық атеросклероздың локализациясы қант диабетімен ауырмайтын науқастардағыдай және проксимальды коронарлық артериялардың басым болуымен көрінеді. Жалғыз айырмашылық - қант диабеті бар жас пациенттерде коронарлық атеросклероздың пайда болуы. Шамасы, қант диабетімен ауыратындардан кепіл мүлдем аз болады, өйткені диабеттің болуы немесе болмауы кезінде коронарлық склерозбен ауыратын науқастардағы басты коронарлық артериялардың ангиографиялық мәліметтері бірдей. Тәжірибелік зерттеулерге сәйкес, қант диабетімен ауыратын науқастарда атеросклероздың жедел дамуында жетекші рөлді эндогендік немесе экзогендік гиперинсулинемия атқарады: инсулин липолизді тежеу арқылы қан тамырлары қабырғаларында холестерин, фосфолипидтер мен триглицеридтердің синтезін жақсартады. Инсулинге төзімді эндотелий жасушаларының өткізгіштігі катехоламиндердің әсерінен өзгереді (гликемияның ауытқуы аясында), бұл жасушалардың көбеюін және тамырлы қабырғадағы дәнекер тіндердің синтезін күшейтетін инсулинді артериялық қабырғалардың тегіс бұлшықет жасушаларымен байланыстырады. Липопротеидтер тегіс бұлшықет жасушаларына түсіп, жасушадан тыс кеңістікке еніп, оларда атеросклеротикалық бляшкалар пайда болады.Бұл гипотеза қандағы глюкоза мен атеросклероз арасындағы шекті қатынасты түсіндіреді, сонымен бірге қауіпті факторлар қант диабетімен ауыратын науқастарда және сау адамдарда атеросклероздың дамуына бірдей әсер етеді. II типті ауру инсулиннің базальды деңгейінің жоғарылауымен және атеросклероздың және жүректің ишемиялық ауруының (CHD) жиілігінің жоғарылауымен сипатталатыны белгілі. Қант диабетімен ауыратын науқастарды және жүректің ишемиялық ауруы бар науқастарды қант диабеті жоқ пациенттермен салыстырған кезде, глюкозаны қабылдау кезінде инсулин реакциясының жоғарылауы және толбутамидпен бірге ауызша сынамадан кейін инсулин секрециясының жоғарылауы анықталды. II типті қант диабетінде атеросклерозбен бірге инсулин / глюкоза қатынасы жоғарылайды. Қант диабеті жоқ коронарлық, церебральды және перифериялық артериялардың атеросклерозы бар пациенттерді зерттеу ауызша глюкозаға инсулин реакциясы жоғарылағанын анықтады. Семіздік гиперинсулинемиямен бірге жүреді, қант диабеті болмаған кезде де. Жүректің ишемиялық ауруының қаупі андроидты семіздік болған кезде едәуір жоғары.
Миокард инфарктісі. Ұқсас жастағы қант диабеті бар пациенттердің популяциясындағы оның таралуымен салыстырғанда, ол 2 есе жиі кездеседі. II типті қант диабеті бар науқастарда коронарлық артерия ауруы өлімнің негізгі себебі болып табылады. Бұл науқастарда миокард инфарктісінен болатын өлім-жітім өте жоғары және ол басталғаннан кейінгі алғашқы күндерде 38%, ал кейінгі 5 жылда 75% құрайды. Қант диабетімен ауыратын науқастардағы инфаркттың клиникалық ағымының келесі ерекшеліктері бар: кеңейтілген инфаркттардың пайда болуы, жиі жүрек жеткіліксіздігінің тромбоэмболиялық асқынулары, қайталанатын жүрек соғысының таралуы және жедел кезеңдегі өлім-жітімнің жоғарылауы және жиі жеңіл және жоқ ауырсынулармен атипті инфаркт клиникасы. Бұл асқынудың жиілігі диабеттің ұзақтығына (әсіресе І типті науқастарда), пациенттердің жасына, семіздіктің, гипертонияның, гиперлипидемияның болуына және аз дәрежеде диабеттің ауырлығына және оны емдеу сипатына тікелей байланысты. Көптеген жағдайларда II типті қант диабеті миокард инфарктісінің дебютіне айналады.
Оның диагнозындағы үлкен қиындықтар атиптік көріністер болып табылады. Миокард инфарктісі кезінде пациенттердің шамамен 42% -ы ауырсынуды сезбейді (қант диабеті жоқ пациенттердің 6% -ымен салыстырғанда) немесе ол атипті және жұмсақ. Қант диабетімен ауыратын науқастардағы жүрек соғысының белгілері жалпы жеткіліксіздіктің кенеттен басталуы, өкпе ісінуі, қоздырылмайтын жүрек айнуы мен құсу, гликемия мен кетоацидоздың жоғарылауы бар қант диабетінің декомпенсациясы, жүрек ырғағының бұзылуы болуы мүмкін. Миокард инфарктісінен қайтыс болған қант диабетімен ауыратын науқастарды зерттеу көрсеткендей, олардың 30% -ында бұрын диагноз қойылмаған жүрек соғысы болған, ал 6,5% -ы 2 немесе одан да көп бұрын ауыртпалықсыз инфарктты көрсететін өзгерістерді көрсеткен. Фреймхэм сараптамасының деректері кездейсоқ ЭКГ зерттеуі арқылы анықталған жүрек соғысы диабетпен ауыратын науқастардың 39% -ында және онсыз пациенттердің 22% -ында байқалғанын көрсетеді. Қант диабетінде ауырсынусыз миокард инфарктісінің пайда болуы қазір вегетативті жүрек нейропатиясымен және афферентті нервтердің сезімтал талшықтарының зақымдалуымен байланысты. Бұл болжам жүрек ауруы кезінде қайтыс болған науқастардағы жүйке талшықтарын зерттеу кезінде расталды. Марқұмдардың бақылау тобында (ауырсынусыз және ауырмайтын, диабетпен ауыратын немесе онсыз) науқастарда сою кезінде ұқсас өзгерістер байқалмады.
Миокард инфарктісінің жедел кезеңінде науқастардың 65-100% базальды гипергликемияны көрсетеді, бұл стресстік жағдайға жауап ретінде катехоламиндер мен глюкокортикоидтардың шығарылуының нәтижесі болуы мүмкін.Эндогендік инсулин секрециясының едәуір жоғарылауы гипергликемияны жоймайды, өйткені ол инсулиннің биологиялық әсерін басатын қандағы бос май қышқылдарының құрамын арттырады. Миокард инфарктісінің өткір кезеңінде көмірсуларға төзімділіктің бұзылуы табиғатта жиі өтпелі болады, бірақ әрдайым дерлік қант диабетінің даму қаупін көрсетеді. Миокард инфарктісінің жедел кезеңінде өтпелі гипергликемиямен ауыратын науқастарды кейінгі тексеру (1-5 жылдан кейін) олардың 32-80% -ында NTG немесе клиникалық қант диабеті анықталғанын көрсетеді.
Пайда болу факторлары және белгілері
 Көптеген патоморфологиялық зерттеулердің нәтижелері диабеттік амиотрофия нерв тамырларының аутоиммунды зақымдануы аясында пайда болатындығын көрсетті (периневрия, эпинеурия) периваскулит пен микроваскулиттің пайда болуымен. Бұл аурулар тамырлар мен тамырлардың ишемиялық зақымдалуына ықпал етеді.
Көптеген патоморфологиялық зерттеулердің нәтижелері диабеттік амиотрофия нерв тамырларының аутоиммунды зақымдануы аясында пайда болатындығын көрсетті (периневрия, эпинеурия) периваскулит пен микроваскулиттің пайда болуымен. Бұл аурулар тамырлар мен тамырлардың ишемиялық зақымдалуына ықпал етеді.
Комплемент жүйесінің, эндотелий лимфоциттерінің, иммунореактивті цитокиндердің көрінісі және цитотоксикалық Т жасушаларының әсер етуі туралы деректер бар. Венулярлық полинуклеармен инфильтрация жағдайлары (капиллярдан кейінгі) тіркелді. Сонымен қатар тамырлар мен нервтерде аксонның жойылуы және дисфункциясы, гемосидериннің жинақталуы, периневрияның қалыңдауы, жергілікті демиелинация және неоваскуляризация анықталды.
Сонымен қатар, диабетпен ауыратындардағы бұлшықет атрофиясы кейбір болжамды факторларға байланысты:
- жасы - 40 жастан жоғары,
- гендер - көбінесе асқынулар ер адамдарда болады,
- алкогольді теріс пайдалану, нейропатия курсын күшейтеді,
- өсу - ауру ұзын бойлы адамдарда жиі кездеседі, олардың жүйке ұштары ұзағырақ.
Ассиметриялық моторлы проксимальды нейропатия кіші немесе жедел басталады. Оның белгілері - ауырсыну, жыртылу сезімі және жамбастың алдыңғы жағында және төменгі аяғының ішкі аймағында жану сезімі.
Мұндай белгілердің пайда болуы мотор белсенділігімен байланысты емес. Көбінесе олар түнде пайда болады.
Жамбас пен жамбас белдері атрофиясынан кейін әлсіздік пайда болады. Сонымен қатар науқастың жамбасын бүгуі қиын, ал тізе буыны тұрақсыз. Кейде жамбас сүйектері, бөкселердің бұлшықет қабаты және перональды топ патологиялық процеске қатысады.
Ахиллестің аздап төмендеуі немесе сақталуы арқылы тізе рефлексінің болуы немесе рефлексиясы рефлекторлық бұзылулардың болуын көрсетеді. Кейде диабетпен ауыратын науқастардағы бұлшықет атрофиясы жоғарғы аяқ-қолдардың және иық белдеуінің проксимальды бөліктеріне әсер етеді.
Сенсорлық бұзылулардың ауырлығы минималды. Көбінесе патология асимметриялық сипатқа ие болады. Бұл жағдайда жұлынның өткізгіштерінің зақымдану белгілері жоқ.
Проксималды диабеттік нейропатия жағдайында сезімталдық әдетте бұзылмайды. Негізінен, ауырсыну белгілері 2-3 аптадан кейін жоғалады, бірақ кейбір жағдайларда олар 6-9 айға дейін сақталады. Атрофия және парез науқасқа бір айдан астам уақыт жүреді.
Сонымен қатар, осы асқынулардың аясында түсіндірілмеген салмақ жоғалуы мүмкін, бұл қатерлі ісіктердің бар-жоғын зерттеуге негіз болады.
Қант диабетіндегі бүйректің зақымдануы
Диабеттік нефропатия (Киммильстиль-Вилсон синдромы, қабырғааралық гломерулосклероз) - кеш диабеттік синдромның көрінісі. Ол әртүрлі процестерге, оның ішінде түйіндік және диффузды гломерулосклерозға, бүйрек гломерулярлы капиллярлардың іргетасты мембранасының қалыңдауына, артерио- және артериолосклерозға, сондай-ақ түтік-интерстициальды фиброзға негізделген.
Бұл асқыну қант диабетімен ауыратын науқастардың өлімінің негізгі себептерінің бірі болып табылады, оны жалпы тұрғындармен салыстырғанда 17 есе арттырады. Барлық жағдайлардың жартысына жуығы диабеттік нефропатия 20 жасқа дейін диабетпен ауыратын науқастарда дамиды.Оның клиникалық көріністері 12-20 жас аралығындағы аурудан кейін анықталады. Алайда, бүйрек функциясының және анатомиялық бұзылулардың кейбір өзгерістері әлдеқайда ертерек дамиды. Сонымен, қант диабеті басталғанның өзінде бүйрек, түтікшелер люмені және гломерулярлы сүзу жиілігінің жоғарылауы байқалады. Қант диабетін өтегеннен кейін бүйрек мөлшері қалыпқа келеді, бірақ гломерулярлық сүзу жылдамдығы 2-5 жылдан кейін де жоғарылайды, пункция биопсиясында гломерулярлық капиллярлардың іргетасы мембранасының қалыңдағаны байқалады, бұл диабеттік нефропатияның бастапқы (гистологиялық) сатысын көрсетеді. Клиникалық тұрғыдан алғанда, 12-18 жыл аралығында пациенттерде анатомиялық бұзылулардың дамуына қарамастан басқа өзгерістер байқалмады.
Диабеттік нефропатияның алғашқы симптомы - бұл өтпелі протеинурия, ол, әдетте, жаттығу немесе ортостаз кезінде пайда болады. Содан кейін ол қалыпты немесе сәл төмендетілген гломерулярлы сүзу жылдамдығында тұрақты болады. Күніне 3 г-нан асатын және кейде 3 г / л дейін жететін протеинурияның едәуір жоғарылауы гипоальбуминемия, IgG төмендеуі, гипергаммаглобулинемия және альфа2-макроглобулиндердің көбеюімен сипатталатын диспротеинемиямен бірге жүреді. Сонымен қатар, пациенттердің 40-50% -ында нефротикалық синдром дамиды, Фридрихсеннің айтуы бойынша гиперлипидемия IV типті түрде пайда болады. 2-3 жыл тұрақты протеинуриядан кейін азотемия пайда болады, қандағы мочевина мен креатинин деңгейі жоғарылайды, гломерулярлы фильтрация төмендейді.
Аурудың одан әрі өршуі клиникалық бүйрек жетіспеушілігі синдромы бар пациенттердің жартысында дамиды, әсіресе нефротикалық синдроммен ауыр протеинуриямен ауыратын науқастарда кеңеюдің жылдам өсуі байқалады. Бүйрек жеткіліксіздігінің дамуымен гломерулярлық сүзу жылдамдығы күрт төмендейді, қалдық азот (100 мг% -дан астам) және креатинин (10 мг% -дан астам) жоғарылайды, гипо- немесе нормохромды анемия анықталады. Аурудың осы кезеңіндегі пациенттердің 80-90% -да қан қысымы айтарлықтай жоғарылайды. Артериялық гипертензияның генезисі негізінен натрийдің сақталуы мен гиперволемияға байланысты. Ауыр артериялық гипертензияны оң қарынша типіне сәйкес жүрек жеткіліксіздігімен біріктіруге немесе өкпе ісінуімен қиындатуға болады.
Бүйрек жеткіліксіздігі әдетте гиперкалиемиямен бірге жүреді, ол 6 ммоль / л немесе одан жоғарыға жетуі мүмкін, бұл ЭКГ-ға тән өзгерістермен көрінеді. Оның патогенезі экстренальды және бүйрек механизмдеріне байланысты болуы мүмкін. Біріншісі инсулиннің төмендеуі, альдостерон, норепинефрин және гиперосмолярлық, метаболикалық ацидоз, бета-блокаторлар. Екіншісі - гломерулярлы фильтрацияның төмендеуі, интерстициальды нефрит, гипоренинемияланған гипоалдостеронизм, простагландин тежегіштері (индометацин) және альдактон.
Диабеттік нефропатияның клиникалық ағымы несеп жолдарының инфекциясымен, созылмалы пиелонефритпен қиындатады, бұл интерстициалды нефриттің дамуына ықпал етеді. Созылмалы пиелонефрит көбінесе симптомсыз болады және диабеттік нефропатияның клиникалық ағымының нашарлауымен немесе қант диабетінің декомпенсациясымен көрінеді. Соңғысы (секциялық мәліметтер бойынша - 110%) некротикалық папиллитпен біріктіріледі, ол дене температурасының жоғарылауымен (1%), макроэматуриямен, бүйрек коликімен, сонымен бірге жасырын түрде көрінеді, жиі диагноз қойылмайды, өйткені оның жалғыз көрінісі - микрохемемия . Бүйрек жеткіліксіздігі белгілері бар кейбір науқастарда диабетпен ауыру курсы өзгереді, бұл инсулинге тәуліктік қажеттіліктің төмендеуімен, жүрек айну мен құсу салдарынан пациенттердің тәбетінің төмендеуімен, сондай-ақ бүйректердегі инсулин деградациясының төмендеуімен және оның жартылай шығарылу мерзімінің ұлғаюымен байланысты.
I және II типті қант диабеті бар науқастардағы диабеттік нефропатияның клиникалық ағымы мен көрінісі айтарлықтай айырмашылықтарға ие. II типті қант диабетінде нефропатия баяу дамиды және өлімнің негізгі себебі емес.
Әр түрлі қант диабетіндегі диабеттік нефропатияның клиникалық көрінісі оның бүйрек ұлпасындағы қайтымды немесе қайтымсыз өзгерістер патогенезіне қатысу деңгейінің әртүрлі болуымен байланысты.
Д'Элия диабеттік нефропатияның патогенезі.
- Бүйрек плазмалық ағынын жоғарлатпай гломерулярлы фильтрацияны жоғарылату.
- Протеинурия гипергликемия, инсулин тапшылығы, физикалық күш салу және ортостазбен ауырады.
- Иммуноглобулиндердің, белоктардың ыдырау өнімдерінің, мезангий гиперплазиясының мезангиясындағы жинақталуы.
- Дистальды түтіктердің сутегі иондарын алу қабілетінің төмендеуі.
- Жертөле қабығындағы коллаген синтезінің жоғарылауы.
- Жюстагломерулярлық аппараттың зақымдануы бар артериолалардың гиалинді склерозы.
- Бүйрек зақымданған тамырлардың атеросклерозы.
- Папиллярдың некрозы.
Клиникалық ағымның сипаты бойынша диабеттік нефропатия жасырын, клиникалық түрде көрінетін және терминальды болып бөлінеді. Соңғысы уремиямен сипатталады. Нефропатияны сатысында бөлгенде зертханалық және клиникалық мәліметтерге негізделген Могенсен классификациясы қолданылады (1983).
- Гиперфункция сатысы қант диабетінің басталуында болады және гиперфильтрация, гиперперфузия, бүйрек гипертрофиясы және нормальбуминуриямен сипатталады (
ILive медициналық кеңес бермейді, диагноз қоймайды немесе емделмейді.
Порталда жарияланған ақпарат тек ақпараттық мақсаттарға арналған және оны маманның кеңесінсіз пайдалануға болмайды.
Сайт ережелері мен ережелерін мұқият оқып шығыңыз. Сіз бізбен де байланыса аласыз!
Диабеттік нейропатияның жіктелуі
Топографияға байланысты перифериялық нейропатия омыртқа нервтерінің патологиялық процеске және автономды нейропатияға ішкі органдардың иннервациясы бұзылған жағдайда басым болуымен ерекшеленеді. Диабеттік нейропатияның синдромдық жіктелуіне сәйкес:
I. Жалпыланған симметриялы полиневропатия синдромы:
- Сезімтал нервтердің басым зақымдануымен (сенсорлық нейропатия)
- Моторлы нервтердің басым зақымдануымен (моторлы нейропатия)
- Сенсорлық және моторлық жүйке зақымдануымен (сенсоримоторлы нейропатия)
- Гипергликемиялық нейропатия.
II. Автономды (автономды) диабеттік нейропатия синдромы:
- Жүрек-қан тамырлары
- Асқазан-ішек
- Несеп-жыныстық
- Тыныс алу
- Кеме қозғалтқышы
III. Фокальды немесе мультифокалды диабеттік нейропатия синдромы:
- Краниальды нейропатия
- Туннельдік нейропатия
- Амиотрофия
- Радикулоневропатия / плексопатия
- Созылмалы қабынған демиелинизациялық полиневропатия (HVDP).
Бірқатар авторлар орталық нейропатияны және оның келесі формаларын ажыратады: диабеттік энцефалопатия (энцефаломиелопатия), мидың жедел тамырлық бұзылуы (PNMK, инсульт), метаболикалық декомпенсация нәтижесінде туындаған жедел психикалық бұзылулар.
Клиникалық жіктеуге сәйкес, диабеттік нейропатияның көріністерін ескере отырып, процестің бірнеше кезеңдері бөлінеді:
1. Субклиникалық нейропатия
2. Клиникалық нейропатия:
- созылмалы ауырсыну
- өткір ауырсыну
- сезімталдықтың төмендеуімен немесе толықтай жоғалуымен бірге ауыртпалықсыз
3. Кеш асқынулардың сатысы (аяқтың невропатиялық деформациясы, аяқтың диабеттік және т.б.).
Диабеттік нейропатия метаболикалық полиневропатияға жатады. Диабеттік нейропатия патогенезінде нейроваскулярлық факторларға - нервтердің қанмен қамтамасыз етілуін бұзатын микроангиопатиялар жатады.
Осы фонға байланысты дамитын бірнеше метаболикалық бұзылулар, нәтижесінде жүйке тінінің ісінуіне, жүйке талшықтарындағы метаболикалық бұзылуларға, нерв импульстарының бұзылуына, тотығу стрессінің жоғарылауына, аутоиммунды кешендердің дамуына және, сайып келгенде, жүйке талшықтарының атрофиясына әкеледі.
Диабеттік нейропатияның даму қаупінің факторлары жас, диабеттің ұзақтығы, бақыланбайтын гипергликемия, артериялық гипертензия, гиперлипидемия, семіздік, темекі шегу болып табылады.
Шеткі полиневропатия
Шеткі полиневропатия аяқ-қолдарынан айқын көрінетін моторлық және сенсорлық бұзылулардың дамуымен сипатталады. Диабеттік нейропатия жану, терінің қышуы, саусақтардың ауыруы, саусақтардың ауыруы, қысқа мерзімді бұлшықеттердің қысылуымен көрінеді.
Температура қоздырғыштарына сезімталдық, жанасу сезімталдығының жоғарылауы, тіпті өте жеңіл болса да дамуы мүмкін. Бұл белгілер түнде нашарлай бастайды.
Диабеттік нейропатия бұлшықет әлсіздігімен, әлсіреуімен немесе рефлекстердің жоғалуымен бірге жүреді, бұл жүріс-тұрыстың өзгеруіне және қозғалыстардың үйлестірілуіне әкеледі.
Ауырсыну мен парестезиялар ұйқысыздыққа, тәбет жоғалтуға, салмақ жоғалтуға, пациенттердің психикалық жағдайының төмендеуіне - депрессияға әкеледі.
Кейінгі перифериялық диабеттік нейропатияның асқынуларына аяқтың жаралары, аяқтың балғасы тәрізді деформациясы, табанның доғасы сынуы кіреді. Шеткі полиневропатия көбінесе диабеттік аяқ синдромының нейропатиялық формасынан бұрын болады.
Диабеттік амиотрофия дегеніміз не
Амиотрофия (а-тану, мио-бұлшықеттер, трофикалық-тамақтану) - бұлшықет әлсіздігі. Бұл жұлынның тамырларына зақым келтіреді. Аурудың проксимальды (орталыққа жақын) формасы жамбас бұлшықеттерінің күшінің төмендеуімен сипатталады. Ломбосакральды нервтер мен плексустар оның дамуына қатысады.
Ауру - диабеттік нейропатияның сирек кездесетін (1%) нұсқасы. Қант диабетінің бұл асқынуы жүйке талшықтарының қоректенуінің (ишемия) төмендеуіне байланысты болады. Ұсақ тамырлардың патенттілігін бұзу нервке қан әкеледі, жүйке талшықтарының бұзылуына әкеледі. Полиневропатияға тән ишемиялық бұзылулармен қатар аутоиммунды кешендердің рөлі де табылды.
Иммундық жасушалардың реакцияларының өзгеруіне байланысты олар өздерінің тіндерін бөтен деп таниды және антиденелер шығара бастайды. Антиген + антиденелер кешені түзіледі. Олардың тамыр қабырғасында болуы қабыну процесінің себебі болып табылады. Бұл ауырсынудың айқын реакциясын және ауруды емдеу үшін белсенді қабынуға қарсы препараттарды қолдану қажеттілігін түсіндіреді.
Патология курсы прогрессивті, пациенттер көбінесе тиісті терапия болмаған кезде мүгедек болып қалады.
Төменгі аяқтардың диабеттік нейропатиясы туралы көбірек айтуға болады.
Амиотрофияны полиневропатиядан қалай ажыратуға болады
Бұл аурулардың екеуі де жүйке талшықтарына әсер етеді және аяқ-қолдарда ауырсынуды тудырады. Амиотрофия мен жалпы полиневропатияның маңызды айырмашылықтары кестеде келтірілген.
Қол қою
Амиотрофия
Полиневропатия
Қант диабетінің түрі
Бірінші және екінші
Жасы
Диабеттің ұзақтығы
Кез келген адам алдымен болады
Ауырсынуды өтеу
Жоғары қант
Аурудың басталуы
Ауырсынуды локализациялау
Сезімталдық
Басында өзгермеген
Бұлшықет күші
Қант диабетімен ауыратын науқастарда осы аурулардың біріктірілген курсы бар екенін есте ұстаған жөн. Бұл жағдайда бүкіл аяқ-қолдың қозғалтқыш белсенділігінің белгілері болады.
Патологияның белгілері мен белгілері
Диабеттік амитрофияның басталуы әдеттегідей:
- жамбастың алдыңғы жағында кенеттен ауырсыну - жану, ату, түнде күшті, аллодения бар - аздап жанасудан ауырсыну,
- аналық бұлшықеттердің әлсіздігіне байланысты төсектен шығу, нәжіс, өрмелеу және баспалдақтан түсу қиынға соғады,
- белдегі немесе сакральды аймақтағы ауырсыну,
- зардап шеккен жамбас көлемінің төмендеуі (бұлшықет атрофиясы).
Амиотрофия негізінен бір жақты зақымданумен сипатталады. Процесс дамыған сайын процесс екі жақты бола алады, оған төменгі аяқ бұлшықеттері қатысады. Жамбастың ауырсынуының басталуынан бұлшықет әлсіздігіне дейін, әдетте, бір аптадан 1 айға дейін созылады.Егер науқаста қатар жүретін диабеттік полиневропатия болмаса, онда терінің сезімталдығы өзгермейді. Ауырсыну синдромы шамамен 3-7 аптаға созылады, бірақ оның 8-9 айға созылуы жағдайлары белгілі.
Бұлшықет әлсіздігі, қимылдың нашарлауы, жамбас көлемінің төмендеуі ұзақ уақытқа сақталады. Олар ауыр жалпы ауырлық пен салмақ жоғалтуымен байланысты болуы мүмкін. Аурудың мұндай көріністері көптеген жағдайларда пациенттер мен тіпті дәрігерлер остеохондроз деп саналады, ал эмаксия ісік процесіне күдік тудырады. Кәдімгі ауырсынуды басатын препараттармен емдеу жеңілдік әкелмейді, бұлшықет атрофиясы мен әлсіздік артады.
Бірақ қалпына келтіру бірнеше жылға созылуы мүмкін, көбінесе дұрыс терапиямен бірге қалдық әсер де болады.
Диагностикалық әдістер
Егер пациент омыртқаның рентгенографиясын және томографиясын алса, онда амиотрофия анықталмайды. Бұл ауру үшін арнайы тексеру қажет:
- Электромиография (бұлшықет функциясын зерттеу). Феморальды топта сигнал өткізгіштіктің, контрактіліктің төмендеуі байқалады.
- Электроневрография (жүйке талшықтарының күйін анықтау). Бір жағынан немесе әр түрлі қарқындылығы бар екі жақты жұлын нервтерінің тамырларының зақымдануын көрсетеді.
- Жұлын пункциясы. Қалыпты жасушалық құрамы бар белок мөлшерінің жоғарылауы.
Диагнозды нақтылау үшін МРТ тағайындалады. Бұл омыртқадағы өзгерістердің жоқтығын көрсетеді, ісік процесі алынып тасталады. Қан анализінде ораза ұстайтын глюкозаның жоғарылауы және қант жүктемесінен кейін қант диабетінің жеңіл ағымына немесе орташа ауырлыққа тән глицатталған гемоглобин анықталады.
Проксималды диабеттік амиотрофияны емдеу
Көмірсулар алмасуының бұзылыстарын түзету тұрақты емдеу нәтижесінің қажетті шарты болып табылады. Аурудың екінші түріне инсулинді қосу қажет болуы мүмкін, өйткені глюкокортикоид тобының гормондары Преднизолон, Метипред көбінесе емдеу режиміне енеді. Соңғы дәрі аурудың басталуынан бастап алғашқы 3 айда тиімді. Ол импульсті терапия арқылы тағайындалады (жоғары дозалары 3-тен 5 инъекцияға дейін).
Гормоналды инъекциялар аясында жақсару әдетте тез жүреді - ауырсыну азаяды және бұлшықет күші артады. Бұл амиотрофияның дамуындағы аутоиммунды фактордың рөлін тағы бір дәлелдеді. Гормондарға әлсіз реакциясы бар пациенттер тобы бар. Оларға цитостатиктерді (метотрексат), көктамыр ішілік иммуноглобулинді, сондай-ақ плазмаферез әдісімен қан тазарту сессияларын тағайындау ұсынылуы мүмкін.
Қант диабетіндегі жүйке талшықтарының зақымдалуына белсенді оттегі молекулалары (бос радикалдар) қатысады. Қант диабетімен ауыратын антиоксидант жүйесінің өзін-өзі қорғау қабілеті әлсіз.
Сондықтан жүйке тіндерінің бұзылуын тежеу үшін альфа-липои қышқылын қолдану көрсетілген. Оның курсын енгізу невропатияның пайда болуы үшін профилактикалық маңызы болуы мүмкін. Қазірдің өзінде дамыған ауру кезінде екі апта ішінде Берлиция, Тиогамма, Эспа-липон ішілік инъекциялар қолданылады, содан кейін таблеткаға ауысады. Емдеу кем дегенде 2 айға созылады.
Ауырсынуды жеңілдету үшін стероид емес қабынуға қарсы препараттар тобынан әдеттегі препараттар (ибупрофен, нимесулид) қолданылмайды. Антивирусқа қарсы әсері бар дәрі-дәрмектерді тағайындаңыз - Габагамма, Лирика, Финлепсин. Олар антидепрессанттардың аз мөлшерімен біріктіріледі - амитриптилин, клофранил.
Төменгі қолды уқалау
Қалпына келтіру кезеңінде массажды және емдік гимнастиканы, рефлексологияны, В дәрумендерін қабылдауды (Милгамма, Нейровитан) байланыстыру қажет.
Диабеттік амиотрофия жұлын тамырларының зақымдануына байланысты пайда болады. Глюкоза деңгейінің жоғарылауы тамыр қабырғаларының аутоиммунды қабынуымен үйлеседі.Нәтижесінде жүйке талшықтарының қоректенуі бұзылады. Ауру кенеттен пайда болады, жамбастың алдыңғы жағында өткір ауырсыну бар. Оған бұлшықет әлсіздігі, зардап шеккен аяқтың көлемінің төмендеуі қосылады.
Міне, диабеттік полиневропатия туралы көбірек.
Диагноз қою үшін бұлшықеттер мен жүйке талшықтарының жұмысын тексеру керек. Емдеуге антидиабетикалық препараттар, гормоналды импульсті терапия, альфа липои қышқылы кіреді. Сіз ауыруды антиконвульсанттармен және антидепрессанттармен жеңілдете аласыз. Бұлшықет күшін қалпына келтіру үшін ұзақ қалпына келтіру кезеңі қажет.
Пайдалы бейне
1 типті қант диабетін емдеу туралы бейнені қараңыз:
Қандағы қанттың ұзаққа созылып кетуіне байланысты төменгі аяқтардың диабеттік нейропатиясы бар. Негізгі белгілері - қышу, аяқтың ауруы, ауырсыну. Емдеу дәрі-дәрмектердің бірнеше түрін қамтиды. Сіз наркоз жасай аласыз, сонымен қатар гимнастика және басқа әдістер ұсынылады.
Қант диабетінің айтарлықтай асқынуы - диабеттік ангиопатия. Негізінен пациенттің белгілерімен анықталатын классификация бар. Емдеу үшін бастапқыда зақымдану дәрежесін анықтау үшін диагноз қойылады, содан кейін дәрі-дәрмектер тағайындалады немесе операция жасалады.
1 типті және 2 типті қант диабеті бар науқастарда диабеттік нейропатияның диагностикасы жүргізіледі. Бастапқыда емдеуді эндокринолог жүргізеді, содан кейін невропатолог сезімталдықты монофиламентация, шанышқы және басқа құрылғылар бар процедураның арнайы жиынтығымен тексереді.
Егер диабеттік нейропатия анықталса, емдеу бірнеше әдістердің көмегімен жүзеге асырылады: ауырсынуды жеңілдететін, төменгі аяқтың жағдайын жақсартатын дәрілер мен таблеткалар, сонымен қатар массаж.
Көбінесе, диабеттік полиневропатия ауырсынумен көрінеді. Қосымша белгілер оның түріне байланысты болады: сенсорлық, сенсоримоторлы, перифериялық, диабеттік, автономды. Патогенез сонымен қатар қандай классификацияның пайда болғанына байланысты.
Вегетативті нейропатия
Автономды диабеттік нейропатия жүрек-қан тамырлары, асқазан-ішек, урогенитальды, судомоторлы, тыныс алу және жеке органдардың немесе бүкіл жүйенің бұзылған функциясымен сипатталатын басқа да нысандар түрінде дамып, жалғасуы мүмкін.
Диабеттік нейропатияның жүрек-қантамырлық формасы қант диабетінің алғашқы 3-5 жылында дамуы мүмкін. Ол демалу кезіндегі тахикардия, ортостатикалық гипотензия, ЭКГ өзгерісі (QT аралығын ұзарту), ауырсынусыз миокард ишемиясы және инфаркт қаупінің жоғарылауымен көрінеді.
Диабеттік нейропатияның асқазан-ішек формасы дәмдік гиперсаливациямен, өңеш дискинезиясымен, асқазанның мотор-эвакуациялық функциясының терең бұзылуымен (гастропарез), патологиялық гастроэзофагеальды рефлюкстің дамуымен (дисфагия, жүрек айнуы, эзофагит) сипатталады.
Қант диабетімен ауыратын науқастарда гипоацидті гастрит жиі кездеседі, Helicobacter pylori-мен асқазан жарасы, өттің дискинезиясы және өт тас ауруы қаупі жоғарылайды.
Диабеттік нейропатиядағы ішектің зақымдалуы дисбиоздың, сулы диареяның, статорреяның, іш қатудың, фекальды ұстамаудың дамуымен перистальтиканың бұзылуымен бірге жүреді. Бауырдан майлы гепатоз жиі анықталады.
Автономды диабеттік нейропатияның урогенитальды формасымен қуықтың және несепағардың тондары бұзылады, бұл зәр шығару немесе несеп ұстамауымен бірге жүруі мүмкін.
Қант диабеті бар науқастар зәр шығару инфекцияларының дамуына бейім (цистит, пиелонефрит).
Ер адамдар эректильді дисфункцияға, ұрықтың ауырсыну иннервациясының бұзылуына шағымдана алады, әйелдер - құрғақ қынап, аноргазмия.
Диабеттік нейропатиядағы судомоторлы бұзылулар дистальды гипо- және ангидрозбен сипатталады (аяқтар мен қолдардың терлеуінің төмендеуі), компенсаторлық орталық гипергидроздың дамуымен, әсіресе тамақтану кезінде және түнде.
Диабеттік нейропатияның тыныс алу нысаны апноэ эпизодтарымен, өкпенің гипервентиляциясымен және беттік-белсенді зат өндірісінің төмендеуімен жүреді.
Диабеттік нейропатияда, диплопия, симптоматикалық гемералопия, терморегуляция бұзылыстары, асимптоматикалық гипогликемия және «диабеттік кахексия» прогрессивті сарқылу болып табылады.
Диагностикалық алгоритм диабеттік нейропатия түріне байланысты. Алғашқы консультацияда жүрек-тамыр, ас қорыту, тыныс алу, генитурарлық және көру жүйелеріндегі өзгерістерге қатысты анамнез мен шағымдар мұқият талданады.
Диабеттік нейропатиясы бар пациенттерде қандағы глюкоза, инсулин, С-пептид, гликозилденген гемоглобин деңгейін анықтау, перифериялық артериялардағы пульсацияны зерттеу, қан қысымын өлшеу, деформациялардың, саңырауқұлақ зақымдануларының, жүгері мен жүгерінің төменгі аяқтарын тексеру қажет.
Диабеттік невропатия диагнозындағы көріністерге байланысты эндокринолог пен диабетологтан басқа, басқа мамандар қатыса алады - кардиолог, гастроэнтеролог, невропатолог, офтальмолог, подолог.
Жүрек-тамыр жүйесін алғашқы тексеру - бұл ЭКГ, жүрек-қантамыр сынақтарын жүргізу (Вальсальва тестілері, ортостатикалық зерттеулер және т.б.
), Эхокардиография, холестерин мен липопротеиндерді анықтау.
Диабеттік нейропатияға арналған неврологиялық сараптамаға электрофизиологиялық зерттеулер кіреді: электромиография, электроневрография, алынған потенциалдар.
Рефлекстер мен сенсорлық сезімталдықтың әртүрлі типтері бағаланады: монофиляцияны қолдану арқылы тактильді, бұрандалы шанышқымен діріл, температура - салқын немесе жылы затқа тию арқылы, ауырсыну - теріні иненің ұшымен басып, проприоцептивті - Ромберг позициясында тұрақтылық тестін қолдану арқылы. Уылдырық биопсиясы мен тері биопсиясы диабеттік нейропатияның атипті формалары үшін қолданылады.
Диабеттік нейропатияны гастроэнтерологиялық зерттеу іш қуысының ультрадыбысын, эндоскопияны, асқазанның рентгенін, барийдің аш ішек арқылы өтуін және Helicobacter сынақтарын қамтиды.
Зәр шығару жүйесінен шағымдар түскен кезде жалпы зәр анализі, бүйректің, қуықтың ультрадыбыстық зерттеуі (оның ішінде
Қалдық зәрді анықтаумен ультрадыбыстық), цистоскопия, көктамырішілік урография, қуық бұлшықеттерінің электромиографиясы және т.б.
Провокациялық себептер
Сонымен қатар, қант диабетімен ауыратындардың бұлшықеттеріндегі атрофиялық процесс белгілі бір болжамды себептермен анықталады:
- жас шамасы қырықтан үлкен,
- гендерлік фактор - ер адамдар жиі әсер етеді,
- жаман әдеттердің болуы - алкогольдік ішімдіктерді теріс пайдалану,
- өсу - патологиялық процесс көбінесе ұзын бойлы адамдарға әсер етеді, өйткені олар ұзағырақ нейротерминалды әсер етеді.
Диабеттік нейропатияны емдеу
Диабеттік нейропатияны емдеу дәйекті және кезең-кезеңмен жүргізіледі. Диабеттік нейропатияны тиімді емдеу диабеттің өтеміне қол жеткізбей мүмкін емес.
Осы мақсатта инсулин немесе антидиабетикалық таблеткалар тағайындалады, глюкозаның мониторингі жүргізіледі.
Диабеттік нейропатияны емдеудің интегралды тәсілі ретінде оңтайлы диета және жаттығу режимін жасау, артық салмақты азайту және қан қысымының қалыпты деңгейін сақтау қажет.
Негізгі курс кезінде нейротропты дәрумендердің (В тобы), антиоксиданттардың (альфа-липои қышқылы, Е дәрумені), микроэлементтердің (Mg және Zn препараттары) қабылдау көрсетілген. Диабеттік нейропатияның ауыр түрімен анальгетиктер, антиконвульсанттарды тағайындаған жөн.
Емдеудің физиотерапиялық әдістері пайдалы: жүйке қоздырғышы, магнитотерапия, лазерлік терапия, жарық терапиясы, акупунктура, жаттығу терапиясы.
Диабеттік нейропатияда әсіресе аяқты мұқият күту қажет: ыңғайлы (ортопедиялық) аяқ киім кию, медициналық педикюр, аяқ ванналары, аяқтарды ылғалдандыру және т.б.
Диабеттік нейропатияның автономды нысандарын емдеу дамыған синдромды ескере отырып жүргізіледі.
Диабеттік нейропатияны болжау және алдын-алу
Диабеттік нейропатияны ертерек анықтау (перифериялық және вегетативті) пациенттердің өмір сүру сапасын жақсартудың қолайлы болжамы мен кепілі болып табылады.
Диабеттік нейропатияның бастапқы кезеңдерін қант диабеті үшін тұрақты өтемақы алу арқылы қалпына келтіруге болады.
Асқынған диабеттік нейропатия - ауырсынусыз миокард инфарктісі, жүрек аритмиясы және төменгі аяқтың жарақаттанбайтын ампутациясы үшін жетекші қауіп факторы.
Диабеттік нейропатияның алдын алу үшін қандағы қант деңгейін үнемі бақылау, емдеуді уақтылы түзету, диабетологтың және басқа мамандардың тұрақты бақылауы қажет.
Диабеттік амиотрофияның белгілері және емі

- Провокациялық себептер
- Симптоматикалық сурет
- Диагноз
- Терапия
- Өмірді болжау
Диабеттік амиотрофия (нейропатия) - бұл қант диабетінен туындаған асқынулардың жиынтығы. Патологиялық зардаптар бұлшықет жүйесінің кейбір нұсқаларында жүйке жүйесіне зақым келтіру нәтижесінде пайда болады. Патологиялық жағдайды диагностикалау өте қиын, өйткені оның асимптоматикалық бағыты бар.
Статистикаға сәйкес, глюкозаға төзімділіктің бұзылуымен асқынулар 10-12% жағдайда дамиды, ал II типті қант диабетімен ауыратындардың 25% -дан астамында диабеттік амиотрофия анықталады. Бұл аурудың қауіптілігі - төменгі аяқтың трофикалық жарасының зақымдану формасында тиісті терапия жүргізілмеген жағдайда диабетпен ауыратындардың шамамен 75% -ның пайда болуы.
Диабеттік нейропатияның сирек кездесетін нұсқасы - лумбосакральды радикулоплексит. Патологиялық процесс тек II типті қант диабетіне, яғни 40 жастан 60 жасқа дейінгі инсулинге тәуелді пациенттерге ғана тән. Бұл жағдай аксональды зақымдануға байланысты диабеттік микроангиопатияға байланысты пайда болады.
Патоморфологиялық зерттеулердің көптеген нәтижелері периваскулит немесе микроваскулит дамуымен жүйке түйіндерінің тамырларына аутоиммунды зақымдану (перинеурия, эпинеурия) нәтижесінде пайда болатындығын көрсетеді. Соңғысы сонымен қатар жүйке тамырлары мен тамырлар жүйесінің ишемиялық бұзылуын дамытуға көмектеседі.
Комплемент жүйесінің, эндотелий лимфоциттерінің жасушаларының, иммуноцитокининдердің көрінісі және цитотоксикалық Т-лимфоциттердің әсері туралы дәлелдемелер бар.
Ұсақ пост-капиллярлы тамырларды полинуклеарлы жасушалар арқылы инфильтрациялау мүмкіндігі бар.
Осыған байланысты нейрондық тамырлар мен жүйке түйіндерінде аксондардың жойылуы және дисфункциясы, гемосидериннің жинақталуы, периневриттің қалыңдығының жоғарылауы, жергілікті демиелинация және жаңа тамырларизация анықталды.
Симптоматикалық сурет
Ассиметриялық моторлы проксимальды нейропатияда жамбастың алдыңғы бетінде және төменгі аяқтың медиальды жазығында ауырсыну, қозғалу және жану сезімі бар субакутты немесе жедел басталады. Сипатталған симптомдардың пайда болуы мотор белсенділігімен байланысты емес. Көбінесе олар түнде пайда болады.
Белгілі бір уақыттан кейін атрофиялық процесс пайда болады және жамбас пен жамбас белдеуінің бұлшықет күші төмендейді. Бұл жағдайда пациенттің жамбасын бүгу қиын болады, тізе артикуляциясының тұрақсыздығы көрінеді. Кейбір нұсқада феморальды аймақтың, глютеальды бұлшықеттің және перональды топтың аддукторлары патологиялық процеске қосылады.
Рефлекстің бұзылуының мысалы Ахиллестің аздап төмендеуі немесе сақталуы аясында тізе рефлексінің жоғалуы немесе төмендеуі болып табылады. Сирек жағдайларда диабетпен ауыратын науқастардағы бұлшықет атрофиясы қолдар мен иық белдеуінің проксимальды бөліктеріне әсер етеді.
Сенсорлық бұзылулардың қарқындылығы өте төмен. Жиі ауру асимметриялы болады. Жұлын өткізгіштерінің зақымдану белгілері байқалмайды.
Осы патологиямен, әдетте сезімталдық сақталады. Ауырсыну екі-үш аптадан кейін жоғалады, алайда кейде олар 6-9 айға дейін сақталады. Атрофиялық процесс және парез көптеген айлар бойы пайда болады.
Паретикалық құбылыстар мен атрофиялық процесс бірнеше айларға созылады, кейде дене салмағының төмендеуімен бірге жүреді.
Мұндай тез салмақ жоғалту науқасты көбінесе оның денесіндегі қатерлі ісіктің дамуына күмәндануға мәжбүр етеді.
Қалпына келтіру кезеңі бірнеше жылға созылады, ал кейбір науқастарда қалдық ақауы сақталады.
Диагноз
Диагнозды асимптоматикалық курсқа байланысты науқасты мұқият тексеруден кейін ғана жасауға болады.
Диагноз неврологиялық сипаттағы кемінде 2 белгі болған жағдайда жасалады. Диагностика мақсатында бірнеше зертханалық зерттеулер тағайындалады:
- зәр мен қанның жалпы сараптамасы,
- ревматикалық сынақтар
- синовиальды сұйықтықты бағалау
- Жұлынның МРТ (төменгі арқа және сүйек),
- ENMG және ине EMG ынталандыру.
CSF-де ақуыз мөлшерінің жоғарылауы байқалады. EMG-ден кейін аяқтардың параспальді мойны топтарында көпфокалды денервация немесе фашикуляция байқалады.
Терапевтік шаралар өте ұзақ (екі немесе одан да көп жылға дейін). Қалпына келтіру коэффициенті негізгі аурудың өтемдік механизмдеріне тікелей байланысты.
Тиімді емдеудің негізгі принциптері:
- шеткергі қандағы қанттың тұрақты мониторингі,
- ауырсыну болған кезде симптоматикалық ем,
- патогенетикалық терапия.
Емдеудің бастапқы кезеңінде импульсті терапия метилпреднизолон тамшысымен тағайындалады.
Науқасты инсулинге ауыстыру арқылы қандағы қант деңгейін тұрақтандыруға болады.
Ауырсынуды жеңілдету үшін Прегабалин көрсетіледі (күніне екі рет, әрқайсысы 150 мг). Қосымша дәрі ретінде амитриптилин аз дозада тағайындалады.
Глюкокортикостероидты емдеуге аурудың дамуының алғашқы үш айында ғана рұқсат етіледі.
Егер антиконвульсанттармен және глюкокортикоидты препараттармен емдеу тиімсіз болса, олар тамыр ішілік иммуноглобулинге жүгінеді.
Кейбір нұсқада цитостатикалық препараттар мен плазмаферез қолданылады.
Көбінесе патологиялық процестің дамуына бос радикалдардың шамадан тыс болуы және антиоксиданттар жүйесінің төмендеуінің фонында пайда болатын тотығу стресстері көмектеседі. Сондықтан, терапия кезінде, сонымен қатар, қант диабетінің кеш асқынуы жағдайында профилактикалық және емдік мақсаттағы антиоксиданттар басты рөлге ие.
Тиімді дәрі-дәрмектерге невропатикалық симптоматикалық көріністі төмендететін альфа-липо қышқылы да қосылуы мүмкін.
Өмірді болжау
Тіршіліктің болжамы салыстырмалы түрде қолайлы болып саналады, тіпті ауыр ағым жағдайында да, пациенттер белгілі бір кезеңге өздігінен қозғалу қабілетінен айрылса.
Айтпақшы, сізді де қызықтыруы мүмкін ТЕГІН материалдар:
- Тегін кітаптар: «Таңертеңгілік жаттығуларға арналған ТОП 7 зиянды жаттығулары, олардан аулақ болу керек» | «Тиімді және қауіпсіз созудың 6 ережесі»
- Артрозбен тізе мен жамбас буындарын қалпына келтіру - жаттығу терапиясы және спорттық медицина дәрігері Александр Бонин жүргізген вебинардың ақысыз бейнежазбасы.
- Жаттығу терапиясындағы сертификатталған дәрігерден төменгі арқадағы ауыруды емдеуге арналған тегін сабақтар. Бұл дәрігер омыртқаның барлық бөліктерін қалпына келтірудің бірегей жүйесін жасап шығарды және қазірдің өзінде көмектесті 2000-нан астам тұтынушы арқа мен мойынның әртүрлі проблемалары бар!
- Сиатикалық нервтердің қысылуын қалай емдеуді білгіңіз келеді? Содан кейін осы сілтеме бойынша бейнені мұқият қараңыз.
- Сау омыртқаға арналған 10 маңызды тағамдық компоненттер - осы репортажда сіз және сіздің омыртқаңыз әрдайым сау денеде және рухта болуы үшін күнделікті рационның қандай болуы керектігін білесіз. Өте пайдалы ақпарат!
- Сізде остеохондроз бар ма? Содан кейін біз бел, жатыр мойны және кеуде қуысының остеохондрозын дәрілерсіз емдеудің тиімді әдістерін зерттеуді ұсынамыз.
Диабеттік нейропатияның жіктелуі және белгілері
Диабеттік нейропатияның не екенін біле отырып, ауруды білдіретін белгілер мен белгілерді ескеру қажет.
Патологияның симптоматологиясы жүйке жүйесінің ең көп зардап шеккен бөлігіне негізделген. Басқаша айтқанда, аурудың белгілері айтарлықтай өзгеше болуы мүмкін, және бәрі науқастың денесінің зақымдалуына байланысты.
Перифериялық аймаққа әсер еткенде, екі айдан кейін симптоматология өзін сезінеді. Бұл жағдай адам ағзасында көптеген жүйке ұштары болатындығымен байланысты және өміршең нервтер зақымдалған жүйелердің функционалын бірінші рет қабылдайды.
Диабеттік перифериялық нейропатия бастапқыда қолдар мен аяқтардың әсер етуімен сипатталады.
Диабеттік нейропатияның жіктелуі:
- Симптоматикалық жалпыланған полиневропатия синдромы: сенсорлық нейропатия, моторлы нейропатия, сенсоримотор ауруы, гипергликемиялық патология.
- Диабеттік вегетативті нейропатия: урогенитальды, тыныс алу, судомотор, жүрек-қантамыр.
- Фокальды нейропатия: туннель, бассүйек, плексопатия, амиотрофия.
Сенсорлық нейропатия - бұл нервтердің аяқталу сезімталдығының адамның сезімінің симметриялы бұрмалануының жеңілісі. Мысалы, бір аяғы екіншісіне қарағанда сезімтал болады. Патология кезінде нервтерге әсер ететіндіктен, тері рецепторларынан миға сигналдардың дұрыс берілмеуі байқалады.
Келесі белгілер байқалады:
- Тітіркендіргіштерге жоғары сезімталдық (аяқ-қолдардың қозғалуы, жану сезімі, қышу, себепсіз мерзімді өткір ауырсыну).
- Кез келген ынталандыруға теріс реакция. «Жеңіл тітіркендіргіш» қатты ауырсыну синдромының нәтижесі болуы мүмкін. Мысалы, пациент түнде ауырсынудан көрпе тигеннен оянуы мүмкін.
- Сезімталдықтың төмендеуі немесе мүлдем жоғалуы. Бастапқыда жоғарғы аяқ-қолдардың сезімталдығы жоғалады, содан кейін төменгі аяқтар зардап шегеді (немесе керісінше).
Жаңа ақпарат: Қант диабетінің 5 жоғарғы белгілері
Моторлы диабеттік нейропатия қозғалуға жауап беретін нервтердің зақымдалуымен сипатталады, ол мидың бұлшық еттеріне сигнал беруді реттейді. Симптомдар баяу дамиды, бұл жағдайға тән белгі - ұйқы мен демалу кезінде симптомдардың көбеюі.
Мұндай патологияның клиникалық көрінісі серуендеу кезінде тұрақтылықты жоғалту, тірек-қимыл аппаратының бұзылуымен, бірлескен қозғалғыштығының шектелуімен (ісіну мен деформация) және бұлшықет әлсіздігімен сипатталады.
Автономды диабеттік нейропатия (автономды нейропатия деп те аталады) - бұл ішкі ағзалардың жұмысына жауап беретін вегетативті жүйке жүйесінің нервтерінің бұзылған функциясының салдары.
2 типті қант диабетіндегі вегетативті нейропатияның белгілері:
- Ас қорыту жолдарының бұзылуы (жұту қиын, асқазандағы ауырсыну, құсу сезімі).
- Жамбас мүшелерінің жұмысының бұзылуы.
- Жүрек қызметі бұзылған.
- Терінің өзгеруі.
- Көру қабілетінің бұзылуы.
Оптикалық нейропатия - ұзақ немесе уақытша сипаттағы көру қабілетін жоғалтуға әкелетін патология.
Диабеттік нейропатияның урогенитальды формасы қуық тонусының бұзылуымен, сондай-ақ несепағардың ұсталуымен немесе зәр ұстамауымен бірге жүретін несепағарлардың зақымдалуымен сипатталады.
Дистальды нейропатия диабетпен ауыратын науқастардың жартысында кездеседі. Патологияның қауіптілігі зақымның қалпына келмеуінде жатыр. Төменгі аяқтың дистальды нейропатиясы аяқтың сезімінің жоғалуымен, ауырсынумен және түрлі ыңғайсыздық сезімдерімен - қышу, жану, қышуымен сипатталады.
Патология диагностикасы
Диабеттік нейропатияның көптеген салалары бар, олардың әрқайсысы өзіне тән белгілерге ие. Диабеттік нейропатияны диагностикалау үшін дәрігер алдымен пациенттің тарихын жинақтайды.
Неғұрлым толық клиникалық көріністі алу үшін арнайы масштабтар мен анкеталар қолданылады. Мысалы, невралгиялық сипаттағы белгілер шкаласы, симптомдардың жалпы шкаласы және басқалары қолданылады.
Көрнекі тексеру кезінде дәрігер буындарды тексереді, аяқтың, аяқтың және алақанның жағдайын қарастырады, оның деформациясы нейропатияны көрсетеді. Теріде қызару, құрғақтық және аурудың басқа көріністері бар-жоғын анықтайды.
Науқасты объективті тексеру шаршау және басқа қайталама белгілер сияқты маңызды симптомды анықтайды. Науқаста құрсақ аймағында тері астындағы май мен май жиналмаған болса, диабеттік кахексия төтенше болуы мүмкін.
Тексеруден кейін дірілге сезімталдық сынағы жасалады. Дәрігер үлкен саусаққа немесе басқа аймақтарға ұсынатын арнайы дірілдейтін қондырғының көмегімен. Мұндай зерттеу үш рет жүргізіледі. Егер пациент тербеліс жиілігін 128 Гц сезбесе, онда бұл сезімталдықтың төмендеуін білдіреді.
Жаңа ақпарат: өтемсіз қант диабеті: бұл не?
Патологияның түрін анықтау және оны әрі қарай қалай емдеу керектігін білу үшін диабеттік нейропатияны анықтау үшін келесі диагностикалық шаралар өткізіледі:
- Тактильді сезімталдық анықталады.
- Температураның сезімталдығы анықталады.
- Ауырсыну сезімталдығы анықталады.
- Рефлексия бағаланады.
Диабеттік нейропатия әртүрлі бағытпен сипатталады, сондықтан көптеген жағдайларда барлық диагностикалық шаралар ерекшеліксіз жүзеге асырылады.
Нейропатияны емдеу өте күрделі, ауыр және қымбат процесс. Бірақ терапияның уақтылы басталуымен болжам қолайлы.
Патологияның алдын-алу
Диабеттік нейропатия - бұл күрделі ауру, науқас үшін көптеген салдары болуы мүмкін. Бірақ бұл диагнозды болдырмауға болады. Негізгі ереже - пациенттің ағзасындағы глюкозаны бақылау.
Бұл глюкозаның жоғары деңгейі, бұл жүйке жасушалары мен ұштарының жұмысын жоғалту үшін маңызды қауіп факторы. Асқынулардың және негізгі аурудың фонында ауыр салдардың алдын алуға көмектесетін белгілі бір профилактикалық шаралар бар.
Патологияның алғашқы белгілерін байқап, сіз дереу дәрігерге хабарласуыңыз керек. Дәл емдеуді дәл өзі тағайындайды. Кез-келген ауруды дамудың бастапқы кезеңдерінде емдеу оңай болатындығы белгілі, ал патологияны бақылау мүмкіндігі бірнеше есе артады.
Қандағы қант деңгейін бақылау керек, қант диабетімен ауыратындар үшін аз көмірсулы диетаны ұстану керек, денеде аздаған өзгерістер болса, бұл туралы дәрігерге хабарлаңыз.
Белсенді өмір салтын ұстану, спортпен шұғылдану, таза ауада күнделікті серуендеу керек (кем дегенде 20 минут), таңертеңгілік жаттығулар одан да маңызды емес. Физиотерапия жаттығуларымен айналысуға кеңес беріледі.
Диабеттік нейропатия көптеген асқынуларға тап болуы мүмкін, бірақ дәрігерге уақтылы бару арқылы терапияда сәттілікке кепілдік беріледі. Егер сіз ағзадағы глюкозаны қажетті деңгейде тұрақтандырып, жүйке жүйесінің жақсы жұмысын қамтамасыз етсеңіз, онда 1-2 айдан кейін барлық белгілер сөзсіз жоғалады.
Сіз бұл туралы не ойлайсыз? Қант диабетінің асқынуын болдырмау үшін қандай шаралар қолданасыз?
Диабеттік амиотрофияның себептері
Негізгі себеп - қант диабетінің ұзақ және қараусыз ағымы. Диабеттік амитрофияны тудыратын факторлар да бар:
Қант бірден азаяды! Уақыт өте келе қант диабеті көптеген ауруларға әкелуі мүмкін, мысалы көру қабілеті, тері мен шаш жағдайы, ойық жаралар, гангрена және тіпті қатерлі ісік ісіктері! Адамдар қант деңгейін қалыпқа келтіру үшін ащы тәжірибені үйретті. ары қарай оқу.
- жасы
- жоғары өсу
- алкогольді ішімдіктерді жиі қолдану,
- темекі шегу
- жүйке талшықтарының зақымдануы,
- жынысы
- созылмалы аурулар
- жұқпалы аурулар
- генетикалық патологиялар
- амилоидоздың дамуы,
- аутоиммунды патологиялар.
Диабеттік амитрофияның белгілері
Диабеттік амиотрофия кезінде келесі белгілер пайда болады:
- бас айналу және әлсіздік сезімі,
- бөкселер мен жамбас бұлшықеттеріндегі ауырсыну,
- жоғарғы аяқ пен жамбас бұлшықетінің әлсіздігі,
- баспалдақтан тұру, төмен түсу қиын,
- жүрудің бұзылуы
- бұлшықеттің зақымдануы
- тәбетінің төмендеуімен салмақ жоғалту,
- қолдар мен аяқтардағы ауырсыну,
- қол тигізгенде сезімталдықтың жоғарылауы,
- сезімталдықтың болмауы.
Диагностикалық ерекшеліктері
Диабеттік амиотрофияның алғашқы белгілері пайда болған кезде міндетті түрде дәрігермен кеңесу керек. Маман медициналық тарихты жинап, объективті тексеруден өткізеді. Қарап тексергенде жоғары сезімталдық, ауырған сезім пайда болады. Сонымен қатар, дәрігер рефлекстердің беріктігін және температураның өзгеруіне сезімталдықты тексереді. Науқас қолдарындағы және аяқтарындағы қолайсыздықты, сезімталдықтың болмауын атап өтеді. Осыдан кейін маман арнайы зерттеу әдістерін тағайындайды:
- жалпы қан мен зәрді талдау,
- қан биохимиясы
- қант сынағы
- ревматикалық сынақтарға емтихан,
- Омыртқаның МРТ,
- синовиальды сұйықтықты зерттеу,
- электромиография
- ынталандыру электроневрография.
Ауруды емдеу
Егер пациент аурудың алғашқы белгілерін байқаса, шұғыл түрде ауруханаға бару керек. Дәрігерлердің бақылауынсыз үйде өзін-өзі емдеу ауыр зардаптарға әкеледі. Қабылдау кезінде дәрігер медициналық анықтаманы жинап, науқасты тексереді. Дәрігер дәл диагноз қою үшін тесттерді тағайындайды. Диагноздан кейін ол емдеу режимін таңдайды. Терапияның негізі дәрі қабылдау болып табылады. Дәрігер емдеу тиімділігі үшін өмір салтын өзгерту туралы ұсыныстар береді.
Дәрілік терапия
Ауруды емдеу үшін әртүрлі препараттар тағайындалады, олардың негізгі түрлері кестеде келтірілген: